Синусит у детей фото горла

Гайморит и синусит – самые распространённые детские заболевания. Синусит – комплексное воспаление двух и более придаточных пазух: гайморовых, решётчатых, лобных и клиновидной. Гайморит – воспаление одной или обеих гайморовых пазух, как правило, болеют дети, начиная с 4 лет. Синусит у ребенка начинает проявляться с 10-летнего возраста.
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.
Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов. Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей.
Какие бывают воспаления?
Воспаления классифицируют по поражаемой области:
- гайморова пазуха – гайморит;
- лобная – фронтит;
- решётчатая – этмоидит;
- клиновидная – сфеноидит.
По природе возбудителя воспаления могут быть: вирусные, бактериальные, грибковые. По количеству поражённых пазух: моносинусит – одна пазуха, полисинусит – несколько, пансинусит – все. Одностороннее воспаление всех синусов – гемисинусит. Из вышеприведённой классификации следует, что односторонний гайморит – моносинусит; двусторонний – полисинусит.
По особенностям протекания – острый, подострый, хронический. По характеру воспаления – катаральный (присутствуют жидкие выделения слизи), гнойный (слизь характеризуется густотой), смешанный.
Классификация необходима для правильной постановки диагноза. Для назначения оптимального курса лечения важна точность диагностики при разграничении острой, подострой и обострения при хроническом протекании. Определить различия данных форм с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
По признакам и симптомам определить стадию протекания невозможно. Течение заболевания зависит от состояния организма, воздействия внешних факторов.
Причины развития болезни
Заболевание возникает по следующим причинам:
- ОРВИ,
- астма;
- детские заболевания – корь, краснуха, свинка;
- ослабление иммунитета – активизация условно патогенной микрофлоры;
- аллергическая отёчность, как правило, систематическая;
- грибковые микроорганизмы;
- аденоиды;
- доброкачественные или злокачественные образования;
- аномалии анатомического строения пазух;
- диабет, лейкоз;
- повышенное глазное, внутричерепное давление – хроническое протекание, обострения при повышении давления;
- травмы, периодические кровотечения;
- вдыхание загрязнённого воздуха;
- заболевания дыхательных путей, сопровождающиеся отделением мокрот и высокой температурой, сухим кашлем – поражение слизистой ЛОР-органов, стремительное развитие патологий хрящевых тканей, евстахиевых труб – болезнь приобретает комплексный характер;
- частое применение народных средств на меду, йоде, перекиси водорода, антисептических растворах – острая форма переходит в хроническую в несколько раз быстрее;
- длительное применение назальных капель – привыкание, обостряются симптомы;
- инфекционные заболевания ротовой полости, доброкачественные и злокачественные образования;
- механические повреждения и инфицирование.
90% причин возникновения заболевания – вирусы, около 10% имеют бактериальную природу, незначительная доля – грибковые возбудители. При грибковой этиологии – болезнь быстро переходит в гнойную форму.
Симптомы синусита у ребёнка
У детей болезнь быстрее переходит в гнойную форму, чем у взрослых. Симптомы менее выражены из-за малого размера пазух. Поскольку ребёнок в большинстве случаев не может рассказать о симптомах самостоятельно, ЛОР рекомендует родителям определять состояние малыша по признакам.
Симптомы:
- заложенность носа более 10 дней;
- боль в области очага воспаления, усиливающаяся при наклоне головы;
- головные боли;
- температура тела: хроническая – до 37,5, острая – до 38, гнойная – 39 и выше;
- сухой кашель.
Любой недуг без медицинской помощи будет проходить с негативными последствиями для организма.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Важный совет: если у ребёнка держится температура 37,1-37,5, есть насморк, головные боли – желательно обратиться к врачу. Обычный насморк может стать причиной потери, слуха, дефектов речи. Запущенные заболевания лечить очень сложно. Насморк может вызвать дисфункцию щитовидной железы: кокковые бактерии потребители йода, снижение выработки гонадотропина, сгущение лимфы снижает метаболизм щитовидной железы.
Как проявляется острый синусит?
Основные признаки, на которые рекомендуется обратить внимание:
- покраснение глаз, в ноздрях, припухлости области переносицы, гнусавость голоса;
- постоянные выделения слизи или гноя;
- если есть сопутствующее ЛОР-заболевание или грибковая природа, возможно отсутствие отделений;
- если причина вирус герпеса, возможны образования в ротовой полости, ноздрях, на внешней стороне крыльев носа;
- потеря аппетита, вялость;
- припухлость переносицы;
- дыхание только через рот из-за боли в носу, отдающей в лоб.
Не следует лечить самостоятельно даже лёгкий насморк у ребёнка. Капли с растительными маслами забивают реснитчатый эпителий, вызывают аллергию. В особенности, это касается соустий, соединяющих пазухи. Данное состояние может быть признаком гайморита.

Возможные осложнения
Врачи рекомендуют обращаться за медицинской помощью при наличии хотя бы 2 из вышеперечисленных признаков и симптомов, если заложенность носа длится более 10 дней. В противном случае возможны следующие осложнения:
- полная или частичная потеря обоняния, зрения, слуха;
- менингоэнцефалит;
- флегмона орбиты глаза;
- воспалительный процесс в костных тканях;
- тромбоз вен;
- менингит;
- конъюнктивит;
- абсцесс мозга;
- внутренняя гидроцефалия;
- лимфаденит.
Запущенную форму синусита вылечивать сложнее.
Абсцесс мозга, менингоэнцефалит могут привести к летальному исходу. Гнойные застои часто приводят к аутоиммунным заболеваниям – массовое пожирание отмерших фагоцитов живыми. Признаки – анкилозирование суставов, изменение пигментации кожи, кровотечения. Возможен летальный исход. Степень поражения организма определяют ревматолог, иммунолог.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.

При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.

Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.
Нельзя лечить физиопроцедурами заболевания острой формы или при обострении хронической. Физиотерапевтические процедуры проводятся после эвакуации слизистой при помощи капель или муколитиков.
Источник
Маленькие дети часто страдают насморком. Практически все простудные заболевания сопровождаются этим неприятным явлением. Родители часто лечат простуду детей самостоятельно, не обращаясь к врачу. Как правило, при этом упускается из виду, что насморк может быть симптомом более серьезного заболевания.
Слизистые выделения из носа могут свидетельствовать о развитии синусита – воспаления околоносовых пазух (синусов). Это распространенная патология, которая диагностируется у 20% детей. Несвоевременное лечение, запоздалое обращение к врачу чреваты развитием многочисленных осложнений с угрозой для здоровья и жизни ребенка.
Причины и механизм развития болезни
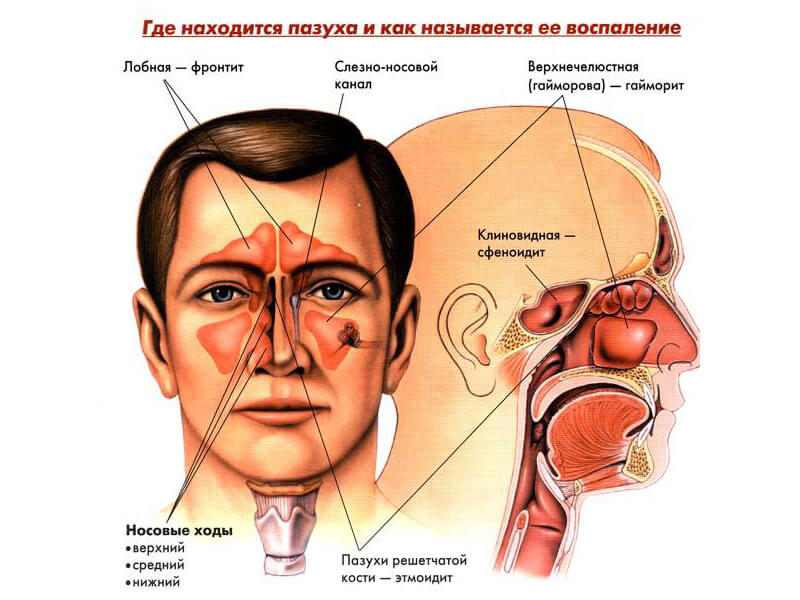
У взрослого человека околоносовые пазухи представлены четырьмя типами (смотрим фото):
- гайморова (верхнечелюстная) – парная;
- лобная – парная;
- решетчатый лабиринт (пазуха) – парная;
- основная (клиновидная) – непарная.
Эти органы играют важную роль в очищении, согревании (охлаждении) вдыхаемого воздуха, выведении скопившейся слизи. Они балансируют массу черепа, а также участвуют в формировании голоса и даже являются дополнительным органом чувств, вырабатывая реакцию на атмосферное давление.
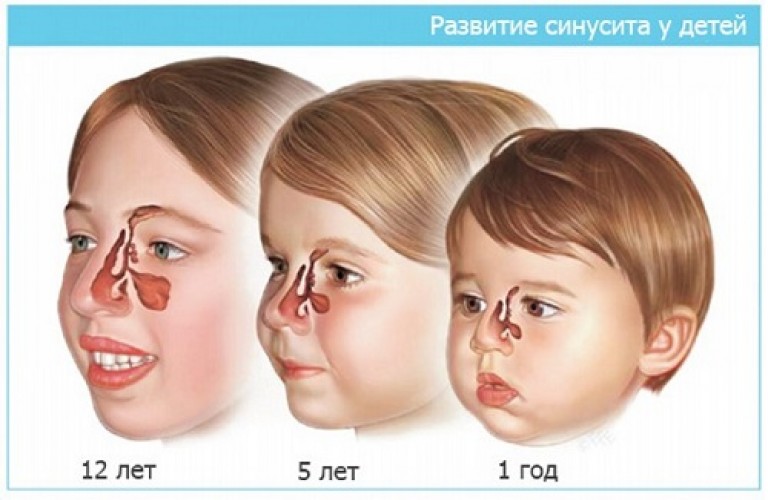
У новорожденного есть только гайморовы пазухи и решетчатый лабиринт. Основная и лобные пазухи формируются позже. Развитие пазух прекращается только с наступлением половой зрелости. Особенностью анатомического развития малышей является также узость соустий, особенно в решетчатой кости, соединяющих пазухи с носовой полостью.
При возникновении насморка на неразвитые пазухи создается слишком высокая нагрузка, а узкие проходы ячеек решетчатого лабиринта и соустий не позволяют обеспечить нормальный отход накопившейся слизи. Пазухи забиваются, отекают, развивается воспаление. Этим объясняется тот факт, что дети страдают синуситами значительно чаще, чем взрослые.
К особенностям детского анатомического строения черепа добавляется неразвитость в полной мере иммунитета ребенка. Недостаточность иммунных реакций делает малыша часто беззащитным перед инфекциями.
Суммируя сказанное, можно выделить основные причины синусита у детей:
- особенности анатомии черепа у детей;
- неразвитость иммунитета.
Дополнительными факторами, провоцирующими заболевание, являются:
- анатомические аномалии носа и перегородки врожденного характера или последствия травм;
- носовые полипы и аденоиды (рекомендуем прочитать: чем лечить полипы в носу у детей?);
- инфекции зубов (кариес, гингивит).
Возбудителями заболевания могут быть разнообразные инфекции бактериального и вирусного характера. Чаще всего синусит развивается после переохлаждения. Механизм развития патологии следующий:
- патогены вместе с воздухом проникают в околоносовые пазухи и закрепляются на реснитчатом эпителии;
- иммунная система отвечает отеком, расширением капилляров и притоком крови;
- объем вдыхаемого и выдыхаемого воздуха уменьшается, вентиляция дыхательной системы нарушается;
- патогенные микроорганизмы образовывают колонии на реснитчатом эпителии, тем самым блокируя его транспортную функцию, вывод слизи из пазух затрудняется;
- накопленная слизь забивает носовые проходы;
- продукты жизнедеятельности патогенов приводят к образованию гноя;
- при тяжелом течении синусита гной и микроорганизмы могут проникнуть в среднее ухо и в кровь, инфекция распространится на другие важные органы.
Виды синуситов
Для точного обозначения характера поражения при синусите разработано несколько классификаций болезни. В зависимости от того, какая именно пазуха воспалена, различают такие виды патологии:
- этмоидит – воспаление ячеек решетчатого лабиринта; новорожденные и груднички страдают, как правило, именно этой формой;
- фронтит – поражение одной или обеих лобных пазух;
- гайморит – верхнечелюстное воспаление;
- сфеноидит – заболевание основной пазухи в клиновидной кости.
Болезнь имеет острую и хроническую с рецидивами формы. Острые заболевания излечиваются за 3 месяца, хронические лечат более продолжительный период. Если слизь выходит из пазух в нос, то это открытый синусит, если сообщение с носовой полостью отсутствует, то это закрытая форма болезни. Исходя из природы возбудителя, синусит подразделяют на виды:
- вирусный;
- бактериальный;
- грибковый;
- смешанный;
- аллергический (атопический);
- травматический.
Такая сложная классификация принята медиками для того, чтобы как можно точнее идентифицировать заболевание и выбрать соответствующую схему лечения. Например, если врач поставил диагноз «острый вирусный закрытый этмоидит», то это означает, что в результате вирусной атаки у ребенка развилось воспаление решетчатого лабиринта и сильный отек, а соустья непроходимы. При таком диагнозе врач назначит антивирусную терапию параллельно с противоотечными препаратами.
Симптомы заболевания
У детей до 3 лет синусит часто протекает бессимптомно, признаки болезни косвенные. Это затрудняет своевременное обращение родителей к врачу. Следующие симптомы у малыша должны насторожить мать:
- плохой аппетит у ребенка;
- плач во время попытки его накормить;
- нарушения сна, плач;
- повышенная температура без явных симптомов простуды;
- общая слабость, вялость, капризность.
У детей постарше часто встречаются ситуации, когда лечение простуды завершено, но неожиданно болезнь возвращается в новом качестве. Для синусита у детей характерны симптомы:
- при острой форме температура тела высокая (до 39 градусов), при рецидивах хронического синусита температура, как правило, остается в пределах нормы;
- затянувшийся (более 2 недель) насморк;
- вместе со слизью выделяется гной, слизь имеет зеленоватый оттенок, особенно при воспалении верхнечелюстной пазухи;
- сильные головные боли и болезненная область носовых пазух;
- дыхание носом затруднено;
- голос гнусавый;
- ребенок плохо различает запахи;
- самочувствие ухудшается к ночи;
- сухость в горле;
- ночные приступы кашля.
Диагностика болезни
Диагностика заболевания обычно не вызывает затруднений. Врачи распознают синусит уже при первом посещении больного. Диагностические мероприятия состоят из:
- осмотра пациента и сбора анамнеза;
- анализа крови, который показывает наличие воспалительного процесса в организме;
- рентгена – точно определяет место локализации поражения.
В сложных случаях назначаются дополнительные обследования:
- лечебно-диагностическая пункция – применяется при подозрении на гайморит, дети подвергаются процедуре редко, в исключительных случаях;
- компьютерная томография – применима при заболевании, не носящем инфекционный характер, например, при дефекте строения перегородки носа;
- эндоскопия носовой полости – очень точный перспективный метод, при котором с помощью тонкого эндоскопа с оптической системой врач может рассмотреть состояние пазух и соустий.
Лечение синусита
Лечить заболевание нужно комплексно. Быстрое выздоровление обеспечивается сочетанием медикаментов и физиотерапии. Лечение синусита у детей преследует следующие цели:
- локализовать воспаление;
- ликвидировать патоген – возбудитель;
- снятие отечности и раскрытие пазух;
- освобождение носовых проходов от скопившейся слизи;
- восстановление дыхания;
- усиление иммунитета.
Лечение медикаментами
В начале заболевания назначаются лекарственные препараты, в том числе, антибиотики при бактериальном поражении:
- сосудосуживающие капли в нос – для снятия отечности, раскрытия соустий пазух, освобождения прохода для вывода слизи, препараты (Санорин, Називин, Галазолин и другие) назначаются в зависимости от возраста пациента, у каждого из них есть ограничения по возрастным группам;
- противовоспалительные капли на основе ионов серебра (Протаргол, Колларгол) – воздействуют на слизистую оболочку и ликвидируют воспаление, закапывание производится только после применения сосудосуживающих лекарств;
- Интерферон в виде капель – при вирусном синусите;
- антибактериальные препараты Амоксициллин, Ампициллин и другие антибиотики для борьбы с бактериальной инфекцией;
- антигистаминные препараты Супрастин, Зодак, Цетрин для пациентов с аллергическим синуситом.
Оперативное вмешательство
При тяжелом течении болезни встречаются случаи, когда медикаментозное лечение не дает должного результата. В пазухах скапливается гной, есть риск проникновения его в другие жизненно важные органы. В таких ситуациях врач назначает лечебно-диагностическую пункцию (прокол пазухи). Операция разрешена малышам старше 10 месяцев. Показания к манипуляции:
- стремительный прогресс гнойного воспаления;
- осложнения в органах, близлежащих к воспаленной пазухе — орбитальные, внутричерепные, пансинусит;
- общая интоксикация организма ребенка, диспепсия грудничка;
- дефекты костной ткани черепа.
Противопоказанием для прокола является катаральный и серозный процессы. Пункцию осуществляют под местной анестезией специальной иглой Куликовского. Схема проведения операции следующая:
- иглой делается прокол пазухи;
- вставляется катетор;
- производится отсос слизи и гноя;
- через катетор в пазуху впрыскиваются противомикробные и противовоспалительные лекарства, которыми промывают пазуху.
Кроме прокола, существуют и иные хирургические методы лечения синусита у детей:
- эндоскопия – применяется при разрастании полипов и хрящей, блокирующих проход воздуху; тонким эндоскопом с линзой и источником света хирург удаляет лишние наросты;
- балонная синусопластика – через катетор в воспаленную пазуху подается воздух под давлением, производится продув, соустья раскрываются, дыхание восстанавливается.
Физиотерапевтические методы
К физиотерапевтическим процедурам в процессе лечения синусита приступают, когда прошел острый период, если в местах воспаления не накопился гной. Все процедуры, связанные с прогреванием, при наличии гнойной слизи не допустимы, поскольку могут усугубить ситуацию. К физиотерапевтическим способам лечения относятся процедуры, которые можно проводить дома:
- промывание носовых проходов натуральными средствами на основе морской соли;
- ингаляции с отварами ромашки лекарственной, календулы, шалфея.
Следующие методы физиотерапии проводятся только в клиниках, их назначение существенно может помочь убрать остатки воспалительного процесса:
- ультравысокочастотная терапия (УВЧ);
- лазерное лечение;
- ультразвук;
- тубус-кварц;
- электрофорез с введением антибиотика.
Восстановление дыхание
Синусит связан с нарушением функции дыхания – важнейшего процесса жизнедеятельности организма. Ребенок при заложенном носе начинает дышать ртом, синусит предполагает длительную непроходимость воздушных каналов, поэтому организм ребенка начинает быстро приспосабливаться к новым условиям, функция дыхания видоизменяется.
Если вдох-выдох останутся после лечения в измененном виде, то это негативно скажется на состоянии здоровья малыша в дальнейшем. В процессе лечения необходимо выполнить два условия:
- освободить носогубные пазухи для свободного прохождения воздушного потока – это достигается сосудосуживающими каплями, промыванием носа морской солью, отсосом слизи;
- привести процесс дыхания в норму – осуществляется при помощи специальной дыхательной гимнастики.
Дыхательная гимнастика разработана Александрой Стрельниковой. Это эффективный метод, позволяющий не только активизировать и привести в норму дыхание, но и имеющий оздоровляющий и укрепляющий иммунитет эффект. Метод основан на сочетании движений, вовлекающих главные группы крупных мышц – потребителей кислорода, и активных глубоких вдохов и выдохов.
При этом вдохам и выдохам соответствуют активации разных мышц. Движения на вдохе расширяют грудную клетку и внутреннее пространство, а на выдохе – максимально способствуют выталкиванию воздуха. Такая методика соответствует физиологии человеческого дыхания, обогащает организм кислородом, повышает его устойчивость перед физическими нагрузками.
Что могут делать родители в домашних условиях?
Чаще всего синусит у детей лечат дома амбулаторно. Для успешного лечения родители должны выполнять такие условия:
- своевременно вызвать врача и неукоснительно придерживаться рекомендованной схемы лечения;
- поддерживать слизистые носа ребенка в чистоте, использовать для этого промывания, закапывания, отсасывание слизи, если это предписано врачом;
- устранять воспаление с помощью назначенных медикаментов и ингаляций;
- использовать точечный массаж носовых пазух для облегчения дыхания;
- применять народные средства в виде ингаляций, компрессов, капель в качестве вспомогательной терапии по предварительному согласованию с врачом, полезно иметь домашний запас лекарственных трав;
- создать оптимальные условия для нормального дыхания – температура воздуха 18–20°С, влажность – 45–60 %, ежедневное проветривание и влажная уборка в комнате малыша;
- устранение причины, вызвавшей болезнь, например, если синусит спровоцирован кариесом, то необходима стоматологическая санация полости рта, в случае аллергической природы заболевания – исключение контакта с аллергеном;
- обеспечение рациона, богатого витаминами и микроэлементами;
- ежедневная дыхательная гимнастика;
- комплексная реабилитация ребенка после перенесенной болезни (физиотерапия, санаторно-курортное лечение).
Меры профилактики
Синусит часто появляется как осложнение при других инфекционных заболеваниях. Для того, чтобы не допустить появления недуга, нужно соблюдать профилактические меры:
- все инфекции необходимо вовремя и адекватно излечивать, нельзя заниматься самолечением, любое инфекционное заболевание у ребенка требует консультации у специалиста;
- укрепление иммунитета – лучшая профилактика всех детских недугов, частое пребывание на воздухе, двигательная активность, спорт, зарядка и закалка помогут организму справиться с атаками вирусов и бактерий;
- сбалансированное здоровое питание;
- избегать переохлаждения;
- обеспечение чистого прохладного влажного воздуха в детской комнате;
- своевременные посещения стоматолога и недопущение кариеса.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник