Влияет ли насморк на анализ крови у ребенка
Туберкулез – опасное заболевание, которое возникает из-за проникновения в организм бактерий рода Mycobacterium. Чтобы выявить носителей опасной инфекции врачи используют туберкулиновую пробу. Зачастую врачи выписывают направление на процедуру детям с симптомами простуды. Однако обеспокоенные родители предпочитают не делать Манту при насморке.
С какой целью врачи вводят туберкулиновую пробу?
Манту представляет собой тест, который необходим для определения возбудителя туберкулёза. Подкожная инъекция не считается прививкой и используется для своевременного выявления палочки Коха.

В составе туберкулина присутствуют мертвые бактерии, которые попадают в организм ребёнка. После введения препарата на месте инъекции образуется пуговка, которая увеличивается при наличии возбудителя.
Туберкулиновая проба выполняет несколько функций:
- Прививка Манту служит для выявления людей, которые является носителями палочки Коха. Иммунологическая реакция проявляется только через 24-72 часа после введения препарата.
- Благодаря процедуре можно подтвердить наличие инфекции, которая находится в активной фазе.
Как проба Манту влияет на малышей при насморке
У врачей нет однозначного мнения, касающегося вопроса о постановке Манту при насморке. Часть специалистов считает, что подкожное введение препарата не способно оказать заметного влияния на состояние иммунной системы.
При подкожном введении реагенты локализуются в определенном месте. Под воздействием туберкулина у малыша возникает определенная реакция, которая позволяет выявить факт носительства. Большинство родители отказываются от процедуры, если у малыша начался насморк.
Поводом для отказа от Манту могут быть следующие заболевания:
- У малыша возникли симптомы бактериального или вирусного ринита.
- Ребёнок страдает от катарального или аллергического насморка в хронической форме.
- У малыша началась озена – неприятное заболевание, которое сопровождается выделением гноя. Введение туберкулина может привести к ухудшению состояния ребенка.
- Сильный кашель указывает на поражение носоглотки опасными бактериями или вирусами. В таком состоянии малыш нуждается в медикаментозном лечении.
Врачи оценивают состояние иммунной системы ребенка. После ОРВИ малышу нельзя ставить Манту в течение месяца.

Дети, страдающие от пневмонии, нуждаются в длительном лечении. В этом случае процедуру придется перенести, как минимум на 2 месяца. Чтобы принять решение может потребоваться проведение развернутого анализа крови.
Состав препарата
Все компоненты, которые присутствуют в растворе, проходят термическую и химическую обработку.
- Основной ингредиент стабилизатор – Твин-80.
- В качестве консерванта используется фенол, который считается естественным метаболитом.
Осложнения после прохождения Манту
После процедуры у ребёнка могут возникнуть следующие симптомы:
- Малыш начинает жаловаться на озноб и лихорадку.
- Появляются приступы тошноты и рвоты.
- Туберкулиновая проба может стать причиной аллергических реакций.
- У ребёнка возникают симптомы диареи.
Какое влияние насморк оказывает на результаты пробы
Простудные заболевания осложняют процесс обследования. Увеличение размера папулы не всегда указывает на наличие палочки Коха. Организм ребенка с симптомами насморка вынужден бороться с патогенными микроорганизмами.
Рекомендуем видео:
При осмотре пациента врачи получают искаженного картину, так как воспалительные процессы вызывает вздутие и покраснение на место укола.
Можно выделить несколько факторов, которые влияют на достоверность полученных результатов.
- Состояние иммунной системы зависит от наличия инфекционных заболеваний.
- Необходимо правильно ухаживать за местом пробы в течение 3 суток.
Советы Комаровского
Зачастую родители не знают о предназначении туберкулиновой пробы. Они воспринимают эту процедуру, как прививку или вакцинацию. Основная задача Манту заключается в своевременном выявлении факта носительства.
Доза туберкулина, которая присутствует в пробе, настолько мала, что не может оказать пагубное воздействие на иммунную систему ребенка. Комаровский рекомендует отказаться от Манту, если у малыша начался сильный кашель и насморк.
В процессе размножения вредоносные бактерии выделяют токсины. Иммунная система ребенка вынуждена реагировать на проникновения патогенных микроорганизмов. Чтобы провести обследование требуется согласие родителей малыша. Комаровский не рекомендует делать Манту, если в школе или садике был введён карантин. Реакция на препарат зависит не только от физиологических особенностей ребенка.
Необходимо правильно ухаживать за местом инъекции. После введения реагентов под кожу малыша туберкулин вступает в реакцию с иммунной системой. Процедура позволяет выявить антитела, которые вырабатываются в организме.
В составе туберкулина присутствует обезвреженные сегменты туберкулезных бактерий. Большинство врачей убеждены в том, что не существует четкой связи между постановкой Манту и насморком.
Туберкулиновая проба не представляет опасности для малыша при условии соблюдения правил предосторожности. Манту нельзя ставить детям, которые заражены бактериальной или вирусной инфекцией. В этот период защитные силы организма испытывают повышенную нагрузку. Введение туберкулинового состава может лишь осложнить состояние малыша.
Совет! К проведению иммунологического теста можно приступать только после полного выздоровления.
Как ухаживать за местом инъекции
Родители малыша должны придерживаться следующих правил:
- Инфильтрат, который образуется на месте укола, нельзя обрабатывать зеленкой или перекисью водорода.
- Запрещается заклеивать его пластырем, так как такие действия могут привести к искажению результатов.
- Увеличение папулы может быть связано с попаданием влаги.
- Инфильтрат нельзя мазать кремами и мазями.
Через какое время после болезни можно делать Манту?
Если малыш перенес ОРВИ придется подождать в течение месяца. Пробу Манту нельзя проводить сразу после перенесенного заболевания. Преждевременное введение туберкулинового препарата приведет к искажению результатов. Остаточные симптомы насморка не являются препятствием к проведению процедуры.
Важно! Только лечащий врач может определить точную дату прохождения обследования. Обычно продолжительность восстановления после ОРЗ составляет 1 месяц.
На какие моменты нужно обращать внимание
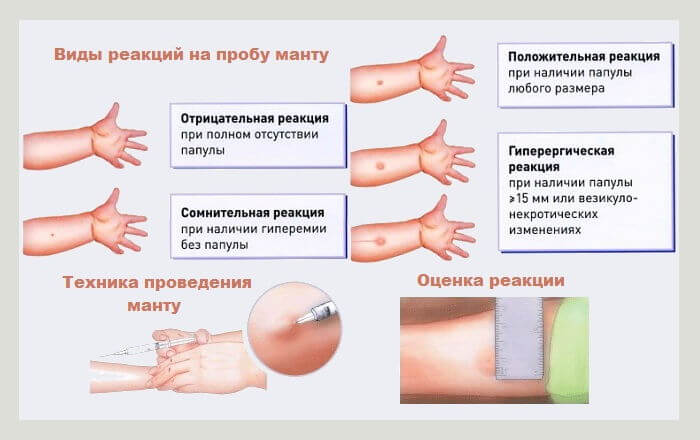
Через 3 дня после проведения процедуры врачи оценивают реакцию Манту. Специалисты измеряют диаметр инфильтрата, который образуется на месте укола. Чтобы выявить наличие возбудителя туберкулеза можно воспользоваться таблицей.
Размер инфильтрата | Какой диагноз ставят врачи |
До 1 мм | Если область гиперемированного участка кожи не превышает 1 мм, то ребёнок считается здоровым |
От 2 до 4 мм | Диаметр папулы может находиться в пределах от 2 до 4 миллиметров такая реакция может свидетельствовать о начальной стадии заболевания. Чтобы убедиться в отсутствии инфекции врачи выписывают направление на повторное обследование. |
От 5 до 16 мм | Размер инфильтрата, который составляет 5-16 мм, указывает на наличие в организме палочки Коха. Ребенок является носителем возбудителя туберкулеза. |
Больше 17 мм | При наступлении активной фазы туберкулеза диаметр папулы может превышать 17 мм. Больной нуждается в медицинской помощи. |
Техника проведения Манту
Перед обследованием врач уточняет наличие противопоказаний к проведению пробы.
Место укола обрабатывают ватой, смоченной в спирте. Медсестра отламывает верхнюю часть ампулы и набирает в шприц 0,2 мл раствора.
После внутрикожного введения на месте инъекции образуется инфильтрат. Препятствием к проведению Манту может быть высокая температура. В этом случае процедуру откладывают до полного выздоровления ребёнка.
Можно ли делать прививку Манту, если у ребенка повысилась температура?
Скачок температуры тела указывает на наличие инфекции, которая активно размножается в организме ребенка. При возникновении лихорадки лучше отказаться от прохождения пробы Манту.

Что делать, если у ребенка после Манту начался насморк?
После прохождения туберкулинового теста у малыша могут появиться симптомы простуды. Сильный насморк и кашель может быть следствием острой инфекции.
Родители должны показать ребёнка врачу, чтобы выявить причину заболевания.
Альтернативные способы
Средства, содержащие туберкулин, подходит не всем пациентам. Чтобы выявить инфицированных детей врачи прибегают к другим методам. С этой целью используется Диаскинтест, который вводится под кожу пациента и провоцирует развитие иммунной реакции.
Чтобы выявить возбудителя туберкулеза можно провести периферический анализ крови. В отличие от туберкулиновой пробы квантифероновый тест не имеет противопоказаний. Этот способ диагностики можно использовать для всех пациентов.
Манту позволяет своевременно выявить больных, которые заражены палочкой Коха. Комаровский рекомендует отказаться от процедуры, если у малыша начался сильный насморк. Наличие инфекционных заболеваний может исказить результаты обследования.
Рекомендуем видео:
Источник
Симптомы короны у детей обнаружить нелегко. Узнайте, на какие признаки следует обращать внимание, и может ли ребенок пострадать от Covid-19.
Самая очевидная разница в протекании Covid-19 у детей и взрослых заключается в том, что симптомы вообще проявляются у очень немногих детей. Симптомы у подростков можно сравнить с течением болезни у взрослых. А вот у малышей есть существенные различия и в начальных симптомах, и в течении инфекции.
Что говорят ученые
С тех пор как Всемирная организация здравоохранения (ВОЗ) объявила коронавирусную болезнь пандемией, появилось множество исследований. Но поскольку SARS-CoV-2 не изучался ранее конца 2019 года, исследования по этому вопросу охватывают лишь короткий период времени. Кроме того, они часто используют данные небольшого круга обследуемых. Поэтому не очень значимы или проливают свет только на детали того, что произошло с вирусом. Иногда они показывают противоречивые результаты.
Особенно большие пробелы в знаниях, касающихся ковида у детей. Например, с одной стороны, некоторые ученые объявили детей «сверхраспространителями» и предложили дедушкам и бабушкам не иметь никаких контактов с внуками. С другой стороны, международные данные показывают, что дети гораздо реже заражаются Covid-19, чем взрослые.
Каковы наиболее распространенные симптомы короны?
Наиболее частыми общими симптомами Covid-19 в Европейских странах являются кашель и лихорадка. Известен также ряд других симптомов. К ним относятся одышка, насморк, расстройство обоняния и / или вкуса, боль в горле, головная боль, ломота в теле и общая слабость.
Симптомы короны у детей и взрослых
Covid-19 у детей обычно протекает в легкой форме. Как и у взрослых, первые признаки коронарной инфекции – жар и кашель. У детей также наблюдаются другие симптомы:
- желудочно-кишечные расстройства;
- головные боли;
- боли в конечностях;
- насморк;
- боль в груди;
- расстройство вкуса, запаха.
Головная боль
Боли в конечностях
Исследования показывают, что дети чаще страдают желудочно-кишечными проявлениями. Большинство больных малышей чувствуют себя лучше уже на следующий день. И лишь очень небольшая часть маленьких пациентов требует интенсивной медицинской помощи и искусственной вентиляции легких.
Насколько вирус короны опасен для ребенка?
Очень маленькие дети еще не имеют полностью развитой иммунной системы. Можно предположить, что поэтому они подвергаются большому риску при контакте с Corona. На самом деле было показано обратное: чем младше ваш ребенок, тем больше у него шансов избежать инфекции.
Если ребенок заболеет, COVID-19 скорее всего у него пойдет легче. Например, по данным Института Роберта Коха в Германии, доля детей в возрасте до 14 лет составляет всего 3% от числа подтвержденных инфицированных. По состоянию на 7 июня 2020 г., из 8 663 умерших только один ребенок был младше 9 лет, и двое – в возрасте от 10 до 19 лет.
Факторы риска: симптомы короны у детей
Дети, попавшие в реанимационное отделение из-за Covid-19, часто имели ранее перенесенные заболевания легких (15%) и сердца (8%). Несколько стран также сообщают о детях, у которых развился комплекс так называемого педиатрического воспалительного мультисистемного синдрома (PIMS) и синдрома токсического шока (TSS).
Педиатрический воспалительный мультисистемный синдром
PIMS-TSS приводит к симптомам, сходным с синдромом Кавасаки. Синдром Кавасаки – это серьезная чрезмерная реакция иммунной системы, протекающая с лихорадкой и воспалением кровеносных сосудов. В худшем случае состояние заканчивается смертельным исходом.
Это состояние обычно возникает у детей в возрасте от двух до пяти лет. Врачи не знают точных причин. Некоторые исследователи подозревают, что причина развития синдрома – чрезмерная реакция собственной защитной системы организма. Предполагается, что эта особенность связана с инфекциями. Связь с SARS-CoV-2 не определена.
Симптомы короны у детей – как влияет болезнь?
Почему Covid-19 проходит гораздо мягче у детей, чем у взрослых, еще не известно. И это не единственная загадка, которую предстоит разгадать. Другие вирусные инфекции, например, ВИЧ, гепатит или инфекция, вызванная вирусом Эпштейна-Барра, также показывают, что дети имеют высокие концентрации вируса, но не заболевают.
Ученые подозревают, что иммунная система маленьких детей может быстрее реагировать на чужеродные патогены, потому что она еще не так специализирована, как у взрослых или детей старшего возраста. Детская иммунная система за короткое время вырабатывает множество неспецифических антител, которые организм может использовать в качестве универсального оружия против всех видов вирусов или бактерий, скорее всего они также атакуют коронавирус и тем самым защищают детей от тяжелого течения.
С возрастом организм вырабатывает все более и более специфические антитела против известных патогенов. Естественно, что для каждого нового вируса требуется своя защита, и для ее организации требуется время.
Другая гипотеза состоит в том, что у детей в эпителиальной ткани легких и горла может быть меньше рецепторов ACE2, служащих точкой стыковки коронавируса. Но доказательства этой теории также неубедительны.
Ещё одна теория, почему дети менее подвержены коронной инфекции, заключается в том, что их состояние здоровья в целом лучше – они меньше страдают хроническими заболеваниями, их дыхательные пути, как правило, здоровы и не повреждены, как у многих взрослых, например, курением или загрязнителями воздуха.
Что делать, если ребенок заболел?
Если ребенок кашляет или у него высокая температура, это не означает автоматически, что у него Covid-19. Если вы не уверены, позвоните педиатру или семейному врачу. Они на основе симптомов определят следующие шаги. Самостоятельно можно лечить только симптомы: снять боль в горле или высокую температуру.
Звонок педиатру при заболевании ребенка
Какую роль играют дети в передаче SARS-CoV-2?
Вопрос о том, как часто дети заражают других SARS-CoV-2, является одним из самых важных вопросов о детских садах и школах. Однако данных об этом пока мало. По данным Института Роберта Коха (RKI), большинство исследований показало, что дети заражались взрослыми, а не наоборот. Поскольку учреждения по уходу и школы уже были закрыты или открывались лишь в ограниченном объеме во время большинства исследований, эти результаты, однако, не могут быть перенесены в повседневную ситуацию.
Считается, что дети могут заразиться и передавать вирус окружающим, даже если сами не имеют тяжелых симптомов. Но насколько часто они заражаются, и насколько эффективно передают инфекцию другим людям, пока тоже неизвестно.
Согласно текущему статусу, дети с Covid-19, похоже, не способствуют быстрому распространению патогена.
Источник: Институт Роберта Коха: Профиль SARS-CoV-2 по коронавирусной болезни-2019 (COVID-19) (по состоянию на 28 сентября 2020 г.).
Поделиться ссылкой:
Источник
С каждым годом все чаще диагностируются различные проявления аллергии. Во многом это связано с экологией и образом жизни людей, наследственной предрасположенностью. По статистике аллергический ринит у детей диагностируется в 10% случаев. Своевременная медицина позволяет быстро выявить аллерген и облегчить состояние ребенка.
Ринит как проявление аллергической реакции
Термин «ринит» обозначает воспаление слизистых оболочек носа, из-за которого затрудняется дыхание, появляются выделения. У ринита может быть множество причин, одна из самых распространенных – аллергическая реакция.
Механизм ее возникновения прост. Из воздуха на слизистую оболочку носа попадает аллерген, он проникает в эпителий, где начинает образовываться иммуноглобулин. Он стимулирует высвобождение эозинофилов, базофилов и лимфоцитов, которые и провоцируют появление характерных симптомов. Выделяют 3 типа АР:
- эпизодический, когда контакт с аллергеном единичен;
- интермиттирующий – острые сезонные обострения, продолжающиеся не менее 4 дней в неделю;
- персистирующий – регулярное возникновение симптомов заболевания из-за постоянного контакта с раздражителем.
Выделяют несколько групп аллергенов, способных спровоцировать реакцию:
- пыль (различные виды);
- пыльца цветов и растений;
- грибковые споры плесени и дрожжей;
- компоненты лекарственных препаратов;
- насекомые и их частицы;
- пылевые клещи;
- продукты питания.
Аллергия может быть сезонной или постоянной, также она проявляется в разной степени. Чаще возникает у детей, которые находятся в группе риска. В их числе пациенты с такими недугами:
- патологиями ЖКТ, печени;
- повышенной свертываемостью крови;
- хронически повышенным уровнем эозинофилов или лейкоцитов;
- генетической предрасположенностью;
- гипотонией;
- нарушением работы щитовидной железы, обмена веществ;
- патологиями нервной системы;
- аномалиями в строение и развитии полости носа (искривление перегородки, наличие полипов).
Дети старше 3 лет обычно могут помочь выявить причину аллергии. У грудничков проводить диагностику сложнее.
Диагностика аллергического ринита
Аллергический насморк напоминает простуду, поэтому родители не всегда сразу обращаются к нужному специалисту. Многие его признаки нехарактерны и относятся к ряду других заболеваний. Без надлежащего лечения облегчить состояние больного и восстановить полноценное дыхание невозможно. Поставить точный диагноз и установить причины воспаления можно после многоступенчатой диагностики.
Осмотр и опрос
Важный шаг в определении заболевания – сбор анамнеза. Врач опрашивает родителей и самого ребенка, если позволяет возраст. Специалиста могут интересовать такие нюансы:
- состояние ребенка на данный момент;
- частота появления ринита, сезонность, сопутствующие факторы;
- продолжительность насморка;
- наследственный фактор, предрасположенность к аллергии;
- наличие хронических заболеваний.
Далее доктор осмотрит ребенка, отметив следующие пункты:
- строение носовой полости, наличие новообразований;
- цвет слизистой оболочки, ее общее состояние;
- цвет и консистенцию выделений.
Выявление наследственной предрасположенности
Роль генетики в развитии аллергии у ребенка общепризнана. Было проведено множество исследований, изучены различные родословные. Вероятность развития атопических заболеваний у детей, в семье которых хотя бы один из родственников страдал от аллергии, гораздо выше.
Обычно родители знают о подобной предрасположенности – о ней сразу нужно проинформировать врача. В редких случаях маму и папу тоже просят сдать анализы.
Анализ крови и слизистых выделений из носа
В числе обязательных лабораторных исследований – общий и биохимический анализ крови, оценка слизи.
Повышенное количество в крови эозинофилов, наличие специфических иммуноглобулинов, высокий уровень лейкоцитов подтверждают диагноз «аллергический ринит».
Также врач берет мазок из носовой полости. Состав секрета изучается под микроскопом. При аллергическом насморке увеличено количество белых кровяных клеток, и если при этом в слизи присутствуют эозинофилы – диагноз однозначен.
Инструментальное обследование
Исследование с помощью дополнительных инструментов проводится при подозрениях на наличие полипов, аномальном строении носа (рекомендуем прочитать: полипы в носу у ребенка: симптомы, фото и лечение). Также дополнительная диагностика делается при хронических формах заболевания для исключения синусита. В числе используемых методик:
- компьютерная томография;
- рентген;
- носовая эндоскопия.
Аллергопробы
Аллергопробы – это кожные тесты, позволяющие выявить реакцию на определенную группу аллергенов. Процедура показана в период ремиссии детям старше 3 лет. Важно не принимать средства от аллергии на протяжении 3 дней до процедуры.
Тест проводится двумя методами:
- небольшое количество аллергена вводят под кожу с помощью укола;
- раствор капают на кожу, затем в этом месте делают царапину.
После выявления группы аллергенов можно начинать лечение и проводить профилактику обострений ринита. По возможности аллерген устраняют.
Как отличить инфекционный (вирусный или бактериальный) насморк от аллергического?
Аллергический ринит часто путают с простудным насморком. Симптомы схожи, однако их можно отличить по нескольким пунктам:
- при аллергии температура тела не изменяется, а проникновение инфекции характеризуется ее повышением;
- аллергия начинается внезапно и быстро прогрессирует, а симптомы простуды развиваются в течение 1–2 дней;
- при аллергии насморк сопровождается частым многократным чиханием;
- выделения жидкие и прозрачные, а при простудном рините слизь становится гуще на 2–3 день, приобретает желтый или желто-зеленый оттенок;
- аллергия сопровождается конъюнктивитом, покраснением кожи, зудом;
- подобный насморк невозможно вылечить полностью, пока аллерген не будет устранен;
- отсутствует слабость и потеря аппетита, характерные простудной форме насморка.
Также выделяют нетипичные симптомы АР, среди них встречаются:
- изменение евстахиевой трубы, характеризующееся снижением слуха, болью в ушах при перепадах давления, хроническим отитом среднего уха;
- продолжительный кашель;
- частые ОРЗ и ОРВИ;
- нарушение сна из-за затрудненного дыхания, храп;
- воспаление слизистой оболочки околоносовых пазух, вызывающее головную боль в лицевой части, неприятный запах изо рта.
Основные формы аллергического насморка и их симптомы можно представить в виде таблицы:
| Проявление | Сезонная форма АР | Круглогодичная АР |
| Выделения | Обильные водянистые | Слизистые |
| Чихание | Приступообразное | Постоянное |
| Заложенность носа | Периодическая | Усиливается в ночное время |
| Слезоточивость и воспаление глаз | Присутствуют | Редко |
| Связь симптомов со временем года | Наблюдается, может усиливаться весной, ранним или поздним летом | Не отчетливая, обостряется в сезон размножения клещей, во влажную погоду |
| Влияние условий жилья | Нет | Да |
| Влияние погодных явлений | Состояние улучшается в спокойную дождливую погоду | Состояние ухудшается в холодное время года, при резких перепадах температуры |
Лечение аллергического ринита
Лечение должен назначать доктор. Ребенку может понадобиться консультация аллерголога, ЛОР-врача, пульмонолога.
При выборе терапии специалист должен учитывать следующие факторы:
- возраст больного (для грудничков список лекарств сильно ограничен);
- характер заболевания (сезонность/хроническое течение);
- состояние больного;
- наличие других хронических заболеваний;
- тип аллергена;
- индивидуальные особенности ребенка.
Выявление аллергена и его устранение
После проведения кожных тестов можно определить группу аллергенов. Основа лечения ринита – исключение аллергена. Желательна его полная элиминация, но не всегда это возможно. Если речь идет о домашних животных, плесневых грибках или пыльце комнатных растений – из дома их следует убрать.
Если же речь идет о сезонной аллергии на пыльцу растений, необходимо сократить время контакта с ней. В период активного цветения меньше бывайте на улице, в зоне локации растения. Закрывайте окна плотной марлей, проводите ежедневную влажную уборку комнаты. При тяжелых формах ребенку можно надевать марлевую повязку.
При бытовых формах аллергии сводятся к минимуму все накопители пыли. На мебель надеваются специальные чехлы, которые легко постирать. Все пуховые подушки заменяются синтетическими, убираются ковры, мягкие игрушки. Также в детской комнате не должно быть многочисленной бумажной библиотеки, уборка – ежедневная.
Медикаментозная терапия
Обычно исключение аллергена – не единственная мера. Для облегчения симптомов аллергии используют медикаментозное лечение. Оно может иметь несколько направлений:
- Использование антигистаминных препаратов. Детям рекомендуется давать средства второго и третьего поколения, которые не обладают седативным эффектом. К ним относится «Зиртек», «Кларитин», «Лоратадин», «Цетрин». Форма выпуска зависит от возраста ребенка: грудничкам и детям дошкольного возраста подходят капли, дети старше 7 лет принимают таблетки. Обычно антигистаминные лекарства дополняются местной терапией, могут приниматься перед ожидаемым контактом с раздражителем. После года разрешен «Цетиризин».
- Глюкортикоидные назальные капли. Оказывают местное действие, поэтому имеют минимум побочных эффектов, результат можно заметить на вторые сутки приема. Препараты этой группы снимают отек и заложенность носа, облегчают зуд. Полностью оценить влияние препаратов можно спустя 14 – 20 дней приема. Часто назначают «Флутиказон», «Беклометазон», «Будесонид», «Дексаметазон».
- Для облегчения дыхания назальные капли сочетают с промыванием носа. Для этого используют средства на основе морской соли («Аквамарис», «Аква Лор Бэби») или специальные растворы («Долфин»). Раствор можно приготовить и в домашних условиях.
- Глазные капли для облегчения зуда и снятия воспаления. В их числе «Оптивар», «Ливостин», «Задитор». Иногда их сочетают с противоконгестивными препаратами («Визин»).
- Сосудосуживающие капли: «Назол», «Тизин», «Називин». Облегчают дыхание, однако пользоваться ими можно не более 5 дней, так как они пересушивают слизистую и вызывают привыкание.
Иммунотерапия
При тяжелых формах заболевания используют иммунотерапию. Она эффективна для детей старше 5 лет и заключается в привыкании организма к аллергену. Для этого в сезон уменьшения действия провокаторов их специально вводят в организм ребенка в небольших дозах. Количество постоянно увеличивается с учетом особенностей реакции пациента.
Обычно такая тактика используется, если причины аллергии сезонные. Лечение начинается осенью и заканчивается с началом цветения растений. Минус такой тактики – длительность. Минимально необходимо пройти 3 курса, то есть процедуры проводятся 3 года. Срок может увеличиться до 5 лет.
Профилактика аллергического ринита
Аллергический ринит сложно лечить, поэтому лучше его предупредить. Профилактика начинается еще на этапе беременности, когда формируются все системы плода. Среди главных мероприятий:
- Отказ от вредных привычек, к ним также относится пассивное курение.
- Сведение к минимуму продуктов-аллергенов в период беременности и грудного вскармливания. Среди них шоколад, цитрусовые, цветочный мед, экзотические фрукты. В период лактации не рекомендуется употреблять коровье молоко, курицу, томаты, клубнику и малину.
- Продолжительное кормление и материнское молоко – лучший способ укрепить иммунитет ребенка. С ним малышу передается пассивная защита, организм наполняется всеми необходимыми микроэлементами и витаминами.
- Правильный климат в комнате: постоянная уборка, проветривание, исключение «накопителей» пыли и грязи. Желательно проводить влажную уборку ежедневно, раз в неделю стирать текстиль, вместо штор и занавесок повесить жалюзи. На мебель надеваются чехлы, диваны и кресла необходимо пылесосить.
Эти меры относятся к первичной профилактике. Также выделяют рекомендации второго плана для детей, имеющих диагноз АР. Они будут зависеть от типа аллергена:
- При реакции на пыльцу в период цветения закрывайте окна дома и во время поездки на личном автотранспорте. Гуляйте в местах наименьшего скопления возбудителя, после прогулок стирайте одежду и принимайте душ.
- При аллергии на домашнюю пыль и постельных клещей необходимо тщательно убирать. Свести к минимуму места их скопления, часто стирать одежду, постельное белье, текстиль. Периодически проводить химчистку мягкой мебели.
- Если аллергия на шерсть животных, стоит отказаться от их содержания в квартире.
- При наличии в квартире плесени или грибков необходимо обрабатывать их антисептиками, фунгицидами. Оптимальный уровень влажности в квартире – более 50%.
Не всегда получается уберечь ребенка от аллергии и его возбудителя, но если вы заметили реакцию на определенный продукт или явление, выявили закономерность появления симптомов, незамедлительно обратитесь к аллергологу. Он поможет выявить раздражитель и облегчить состояние больного.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник