Стоит ли делать пункцию при синусите

Дата публикации: 2018-04-02
Дата обновления: 2020-11-02
Эта процедура давно обросла слухами и мифами. Многие пациенты жутко боятся проводить лечение синусита такими «радикальными» мерами и пытаются любыми способами “миновать такой участи”.
В новой статье мы подробно расскажем, как проводится пункция носовых пазух при синусите, развенчаем мифы о процедуре, и, возможно, избавим Вас от необоснованных страхов.
Зачем нужно делать прокол?
При синусите в носовых пазухах (особых полостях, расположенных около носа и заполненных воздухом; другое их название «синусы») скапливается большое количество патогенной слизи, которая через некоторое время превращается в гной. Воспалительный процесс, приводит к тому, что нос сильно отекает. Ввиду чего слизистые массы из синусов не могут самостоятельно эвакуироваться наружу естественным путём через носовые ходы. Слизь застаивается — а это самая благоприятная среда для жизнедеятельности бактерий. Слизистые массы превращаются в гной. Симптомы заболевания набирают обороты, и состояние больного сильно ухудшается.
Если отёчность не удаётся снять антибактериальными препаратами и промываниями гайморовых синусов, то против заболевания применяется прокол. Поскольку это единственный способ высвободить нос от гноя и снять неприятные симптомы.
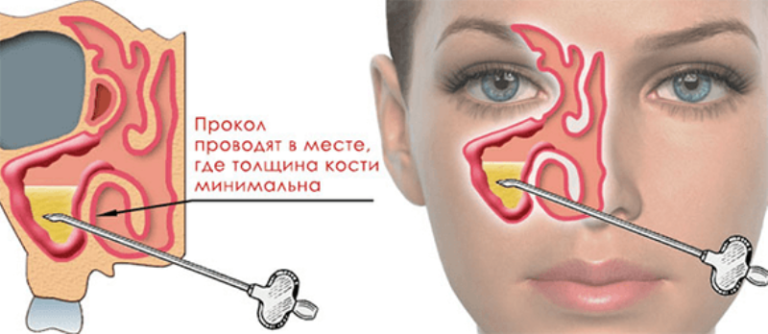
Когда назначается эта процедура?
Пунктирование верхнечелюстных синусов назначается в следующих случаях:
- тяжёлое состояние пациента, когда болевой синдром в области гайморовых синусов и ярко выраженные головные боли не получается купировать с помощью лекарственных средств и других манипуляций;
- наличие полипов, кист и иных новообразований, которые встают на пути выхода слизистых масс естественным путём через носовое соустье;
- если консервативная терапия, включающая применение лекарственных препаратов и промывания, не принесли эффекта и облегчения;
- высокая температура тела, которая не сбивается в течение длительного времени, а симптомы риногенной интоксикации организма стремительно нарастают;
- скопление уровня жидкости в верхнечелюстной пазухе, что определяется с помощью рентгена или компьютерной томографии более половины её объёма;
- наличие нагноившейся крови в гайморовой полости, после травмы щеки;
- при сложностях в постановке верного диагноза — когда рентген и клиническая симптоматика противоречивы, а состояние пациента при этом резко ухудшается.
Во всех выше перечисленных случаях эвакуировать слизь и гной можно только механическим способом, то есть с помощью прокола.
Как проводится процедура?
Манипуляцию проводит врач — оториноларинголог. Она состоит из нескольких этапов: анестезии, непосредственно пунктирования и промывания синусов.
Первый шаг — анестезия. За три-пять минут до манипуляции ЛОР-врач орошает сосудосуживающим спреем носовые ходы пациента. Затем непременно проводится местная анестезия. В качестве анестетиков используются лидокаин, новокаин или тетракаин. Не нужно бояться, что анестезия не подействует. Прежде чем приступить к операции, ЛОР-врач проверит насколько место проведения манипуляции обезболено, и, если нужно, введёт дополнительную дозу анестетика. Анестезия местная, апликационная, то есть без укола. По сути, проводится тщательное смазывание места проникновения иглы. Многих пациентов как раз и пугает болезненность процедуры. Отвечаем: больно не будет! Всё, что вы можете почувствовать, а точнее услышать — громкий хруст кости во время ввода иглы. Если справиться с волнением достаточно сложно, следует за двадцать — тридцать минут до процедуры принять успокоительное лекарственное средство.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Второй шаг — пунктирование. Пациент удобно располагается в кресле в положении сидя. Операция проводится с помощью специальной иглы Куликовского, один конец которой изогнут, а на другом конце есть канюля, к которой присоединяется шприц. Игла вводится через нос. Ею ЛОР-врач нащупывает самое тонкое место в стенке верхнечелюстного синуса и прокалывает её.
Третий шаг — промывание гайморовых синусов. Когда игла уже на месте, к её концу присоединяется стерильный стеклянный шприц или пластиковый шприц с переходником, с помощью которого вводится антисептик и откачивается гнойное содержимое. После чего внутрь впрыскивается лекарственный препарат (антибиотик, антисептик, противогрибковый препарат). Промывание делается до тех пор, пока промывочный раствор не станет прозрачным.

Вся манипуляция, не считая времени на анестезию, занимает не больше пяти минут. Никто не растягивает это удовольствие! В руках опытного ЛОР-врача процедура проходит без осложнений. Отверстие в месте прокола достаточно быстро зарастает. По прошествии 5-6 дней найти место прокола невозможно, так что думать, что дырка останется навсегда не приходится. После манипуляции назначаются антибиотики, которые необходимо пропить ровно столько дней, сколько назначит ЛОР-врач.
Многие пациенты ошибочно считают, что если раз согласиться на операцию, то придётся повторять её снова и снова. Это миф! Повторный прокол назначают лишь в случаях развития тяжёлой хронической формы гайморита. Операция безболезненна и абсолютно безопасна — главное выбрать грамотного ЛОР-специалиста, который проводил эту процедуру неоднократно и абсолютно уверен в своих действиях. Главная задача пациента, дать возможность ЛОР-врачу найти самый тонкий и податливый участок кости! Тогда всё пройдёт как по маслу!
Не стоит запускать своё здоровье! Если ваше текущее состояние требует того, чтобы сделать пунктирование, не стоит отказываться от процедуры!
Пожалуйста, записывайтесь на приём и приходите!
Большой практический опыт наших оториноларингологов, стерильность, использование мощных лекарственных препаратов и современное оснащение клиники позволит провести операцию безболезненно и безопасно!
Приходите! Будем рады вам помочь!
Источник
Неустойчивая и обманчивая весенняя погода часто провоцирует развитие вирусных инфекций. Обычный насморк может перерасти в гайморит. Какие симптомы должны насторожить, к каким осложнениям приводит заболевание и почему не стоит бояться проколов, рассказала врач-оториноларинголог оториноларингического отделения областной больницы имени Бурденко Светлана Калашникова.
– Что такое гайморит, каковы симптомы заболевания и почему он возникает?
– Начнем с того, что гайморит – это не совсем правильное название, оно устарело на сегодняшний день. Название заболевания звучит как верхнечелюстной синусит. Это гнойно-воспалительный процесс, который локализуется в верхнечелюстных пазухах. По типу течения он бывает острым и хроническим. По характеру воспаления – гнойным, катарально-отечным, пристеночно-гиперпластическим, полипозным и кистозным.
Симптомы различаются, в зависимости от того, острый идет процесс или хронический. Острый синусит, как правило, возникает после какой-то вирусной инфекции. Появляется заложенность носа, гнойные или слизистые выделения из него, симптомы интоксикации: головная боль, слабость, недомогание, повышение температуры тела, а также локально – боль в месте верхне-челюстной пазухи, то есть в области щеки.
Хронический гайморит имеет, скажем так, более стертое течение. Вышеперечисленные симптомы проявляются только в период обострения. В течение длительного времени человек может спокойно ходить, имея непролеченный хронический процесс, а после вирусной инфекции, как и любая хроническая болезнь, обостряется, и тогда появляются те же самые симптомы.
– Что делать, чтобы обычный насморк не перешел в гайморит?
– Универсального средства нет, все зависит от многих факторов. В том числе – от флоры, которая вызывает воспалительный процесс, в организм могут попасть какие-то очень агрессивные микробы. В большей степени все зависит от иммунного статуса. Как правило, предрасполагающим фактором является снижение общего иммунитета. Также это может быть из-за нарушения архитектоники полости носа у данного человека – чаще всего, смещения перегородки. Если есть сниженное заполнение воздухом пазухи за счет этой архитектоники, то она будет страдать в большей степени, естественно.
– Есть мнение, что насморк проходит за неделю, независимо от того, лечить его или нет. Но если не лечить, увеличивается ли риск возникновения синусита?
– Да, это так, но если это простой насморк. Но мы же не можем быть в этом уверены, не знаем, какой микроорганизм к нам попал. Поэтому, естественно, лечить любой насморк нужно. В остром периоде – применять сосудосуживающие капли не более трех-пяти дней, промывание солевыми растворами.
– Что будет если не пролечить синусит, какие последствия?
– У нас есть несколько околоносовых пазух: лобная, решетчатая, клиновидная, верхнечелюстная. Если не обращаться к врачу и не начинать вовремя лечение, то основными осложнениями будут внутричерепные. Возможно, это покажется странным, но до сих пор есть люди, которые от этой патологии получают серьезные осложнения в виде менингита, менингоэнцефалита, абсцессов мозга – это жизнеугрожающие состояния. Также есть и другие осложнения: флегмона орбиты, серозные воспаления тканей и другие.
– Как правильно лечить гайморит? Всегда ли необходимо делать прокол, которого многие боятся?
– При появлении недомогания нужно обязательно обращаться к специалистам и не заниматься самолечением. Врач проведет осмотр, даст рекомендации в каждом конкретном случае и назначит необходимое лечение.
Прокол нужно делать не всегда. Все индивидуально. Играет роль и то, как устроена полость носа, и характер заболевания: острое, хроническое, часто рецидивирует или нет.
Отмечу, что на сегодняшний день законодательно предусмотрено, что острые, неосложненные процессы ЛОР-врачи не лечат. Предусмотрено, что острый синусит лечит инфекционист и врач общей практики. Остюда следует, что процесс не требует никаких оперативных вмешательств, в том числе – и пункций. Если же процесс хронический и требует пункции, то к лечению подключаются оториноларингологии.
В настоящее время вреда от пункции никакого нет. Существует в народе такое мнение, что раз пропунктировали, то потом всю жизнь придется делать проколы. Это как при любом хроническом заболевании, например, в период обострения язвенной болезни желудка прописывают таблетки, – мы же не будем от них отказываться. Все равно, что сказать пациенту: не пей таблетки, иначе всю жизнь придется их пить.
Прокол не излечивает гайморит раз и навсегда, это средство лечения конкретного обострения. И будут ли в дальнейшем еще обострения, зависит от пациента, его иммунитета, образа жизни. Может быть, он постоянно работает на улице с мокрыми ногами, и насморк не проходит годами, поэтому возникает синусит, и когда-то сделанный прокол тут совершенно ни при чем.
– А есть ли альтернативные проколу методы лечения?
– На сегодняшний день есть и другие методы лечения: зондирование пазух, эндоназальная хирургия, микрогайморотомия – это доступ к пазухам через переднюю стенку. Но это все – хирургия, а она начинается с простого, чаще всего – с пункции.
– Как влияет на здоровье хронический гайморит? Могут ли появиться сопутствующие заболевания?
– Сопутствующие заболевания вряд ли могут возникнуть. Но синусит, однозначно, снижает качество жизни – длительные насморки, затрудненное носовое дыхание, как следствие, – плохой сон, головные боли. Еще все зависит от того, какой это гайморит, если это редкие обострения, примерно раз в год, то человек страдает только в этот период. Но некоторые годами ходят с полипами в носу, или гнойными соплями, тогда, это, конечно, сказывается на качестве жизни.
– Что делать для профилактики синусита?
– Прежде всего, необходимо укреплять общий иммунитет: достаточное количество сна, нормальное питание, здоровый образ жизни. А также соблюдать элементарные правила и рекомендации врача в период заболевания ОРВИ. В большинстве случаев, острые гаймориты – это осложнения вирусных инфекций, поэтому надо проводить, в первую очередь, их профилактику.
Источник фотографии: фото Надежды Саченковой и скриншот – https://pixabay.com/photos/eye-face-lip-nose-hair-beautiful-2306568/
Источник

Depositphotos.com
Гайморит — довольно распространенная болезнь, поэтому кажется, что о ее лечении мы знаем все: сначала нужно пройти рентген, потом греть нос теплой картошкой, а если не поможет — сделать прокол. Но, увы, почти все из перечисленного может оказаться бесполезным, а то и вредным. Разберемся в причинах гайморита и способах лечения этой болезни. Наш эксперт — главный научный сотрудник отдела заболеваний верхних дыхательных путей ФГБУ НКЦО ФМБА России, оториноларинголог-ринолог, кандидат медицинских наук Владимир Авербух.
Опасный застой
Гайморит, или, как врачи называют эту болезнь, верхнечелюстной синусит, обычно развивается на фоне вирусной инфекции. Дело в том, что отёк слизистой оболочки носа при насморке блокирует естественные соустья (своеобразные двери, соединяющие околоносовые пазухи с полостью носа), затрудняет доступ воздуха в пазухи и вызывает в них застой слизи. Слизь накапливается, в ней происходит размножение бактерий, появляется гной и развивается воспаление в пазухе с одной или с обеих сторон.
Еще одной причиной развития гайморита могут стать непролеченные зубы верхней челюсти, через зубные каналы которых бактерии легко проникают в околоносовую пазуху. Нередко к гаймориту может привести и попадание стоматологического материала в пазухи при лечении зубов. Но даже те, кто своевременно обращается за помощью к стоматологу и не запускает простудные заболевания, не застрахованы от гайморита. Это заболевание нередко возникает у людей с искривленной носовой перегородкой или особым строением околоносовых пазух.
Не просто насморк
В отличие от обычного насморка гайморит часто сопровождается температурой (иногда довольно высокой, до 38 градусов), кроме того, пациента мучают ноющие головные и лицевые боли в области пазух, появляется ощущение тяжести в районе переносицы и зубов верхней челюсти.
Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа, которая может не только вытекать наружу, но и стекать по задней стенке горла. Однако если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает желто-зеленый оттенок и специфический запах.
Диагноз без лишних трат
Впрочем, окончательный диагноз может поставить только врач. Обычно доктору достаточно ваших жалоб и осмотра. Забор слизи из полости носа для микробиологического исследования, рентгенография, а тем более компьютерная томография околоносовых пазух при остром гайморите обычно не проводятся. Вышеперечисленные методы присутствуют в клинических рекомендациях и в основном могут использоваться при возникновении трудностей с постановкой диагноза или тяжелом течении гайморита.
Lori.ru
Яйца под запретом
Лечат гайморит в зависимости от тяжести заболевания. При легких формах, как правило, достаточно промывания полости носа изотоническими растворами и использования местных глюкокортикостероидных спреев. Но если болезнь зашла далеко, то врач может применить тяжелую артиллерию и назначить антибиотики системного действия.
Что касается сосудосуживающих капель в нос, то они не могут вылечить гайморит, но могут существенно улучшить жизнь больного, поэтому тоже часто используются во время болезни. А вот о домашних тепловых процедурах — прикладывании к пазухам горячих вареных яиц, картошки, мешочков с подогретой солью — при гайморите лучше забыть. Подобные манипуляции могут усилить воспалительный процесс. Ну, а если врач назначил физиотерапевтические процедуры в поликлинике да еще и за дополнительную плату, знайте, эффективность данного метода лечения не имеет четкой доказательной базы.
Какой прокол!
Еще один распространенный когда-то метод лечения гайморита — прокол (или, как говорят врачи, пункция верхнечелюстной пазухи) проводится сегодня значительно реже, чем раньше, и обычно для уменьшения болевых ощущений, вызванных давлением слизи в пазухе. Иногда прокол делают в диагностических целях: доктор может взять слизь из пазухи для уточнения возбудителя бактериального синусита, чтобы назначить правильные антибиотики.
Но, прежде чем сдаться в руки хирурга, учтите: за рубежом пункция для лечения гайморита практически не используется, так как доказано, что нет принципиальной разницы в сроках выздоровления пациента, а осложнения при проколе хоть и редко, но случаются. К ним относятся: пункция орбиты глаза, прокол мягких тканей щеки, повреждение носо-слезного канала, кровотечения при повреждении крупных сосудов.
Кроме того, существует мнение, что если сделать пункцию один раз, то при следующих эпизодах гайморита без нее уже не обойтись. И это утверждение имеет определенные обоснования. С одной стороны, при пункции и промывании пазухи под давлением может повреждаться тонкая слизистая оболочка внутренней стенки пазухи и формироваться дополнительное сообщение пазухи с полостью носа. В результате через лишнее отверстие слизь будет постоянно попадать в пазуху и застаиваться там, а это прямой путь к хроническому гаймориту. С другой стороны, пункция не устраняет причины болезни и не влияет на анатомические особенности носа, поэтому эпизоды гайморита могут повторяться. В утешение тем, кто все же решился на эту процедуру, стоит сказать, что прокол делается с применением анестезии, поэтому при правильном проведении операции сильной боли не возникает.
Без осложнений
В любом случае затягивать с лечением гайморита не стоит. Инфекция может затронуть орбиту глаза, проникнуть внутрь черепа или в кровь. Но, даже если всех этих ужасов удастся избежать, болезнь может стать хронической с частыми обострениями. При развитии хронического синусита обычно проводится длительная терапия глюкокортикостероидными спреями. Если же консервативное лечение не дает положительных результатов, то может потребоваться операция, направленная на устранение причины воспаления и восстановление дренажа пазух, например, хирургическое исправление перегородки носа.
1. Лечите простуду! Часто гайморит возникает на фоне вирусной инфекции, поэтому стоит своевременно лечить простудные заболевания.
2. По имени ученого. Гайморова пазуха была названа по имени английского хирурга Натаниэла Гаймора, который впервые описал ее заболевания.
3. Рискуют дети. Диагноз «синусит» чаще всего ставится детям в возрасте от 3 до 15 лет. Взрослые сталкиваются с этим заболеванием несколько реже.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник