Синусит симптомы и лечение ухо
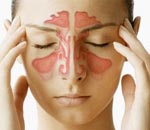
Синусит – это воспаление слизистой оболочки околоносовых пазух, которое вызывается вирусами, бактериями, грибами или провоцируется аллергическими процессами. К симптомам синусита относятся заложенность носа, гнойное отделяемое из полости носа, давящая боль на лице в области проекции околоносовых пазух, часто появляется слабость, головные боли и/или высокая температура. Лечение предполагаемого острого вирусного ринита включает паровые ингаляции и применение местных или системных вазоконстрикторов. При подозрении на бактериальную инфекцию необходимо начать антибактериальную терапию, например, амоксициллин клавуланат или доксициклин, курс лечения 5-7 дней для острого синусита и около 6 недель для хронического. Для облегчения симптомов и улучшения оттока патологического содержимого из пазух применяют деконгестанты, топические кортикостероиды, теплые компрессы и увлажнение воздуха. При рецидивирующем синусите может понадобиться хирургическое вмешательство, чтобы создать адекватный дренаж пазухи.
Синусит может быть классифицирован, как острый (при полном выздоровлении менее, чем за 30 дней); подострый (полное выздоровление наступает через 30-90 дней); рецидивирующий (4 и более эпизодов за год, каждый из которых вылечивается менее чем за 30 дней, с периодом полной ремиссии минимум 10 дней); и хронический (длительность более 90 дней).
Острый синусит у иммунокомпромитированных пациентов, как правило, всегда бывает вирусной этиологии (например, риновирус, Influenza, parainfluenza). У некоторых пациентов присоединяется вторичная бактериальная инфекция: стрептококки, пневмококки, Haemophilus influenzae, Moraxella catarrhalis, или стафилококки. Часто причиной воспаления становится апикальный абсцесс зубов верхей челюсти, когда воспаление переходит на окружающие мягкие ткани. Госпитальные инфекции в большинстве случаев являются бактериальными, как правило, основными возбудителями выступают Staphylococcus aureus, Klebsiella pneumoniae, Pseudomonas aeruginosa, Proteus mirabilis, и Enterobacter. У иммунокомпрометированных пациентов может встречаться инвазивный грибковый синусит ({blank} Инвазивный синусит у иммунокомпрометированных больных).
В основе патогенеза хронического синусита лежит множество факторов, совокупность которых и приводит к развитию хронического воспалительного процесса. К факторам, предрасполагающим к развитию хронического синусита, также относятся хроническое аллергическое воспаление, структурные аномалии (например, полипы), раздражающие факторы окружающей среды (загрязнение воздуха, табачный дым), дисфункция мукоциллиарного транспорта и другие инфекционнонные процессы. Возбудителями чаще всего являются бактерии (возможно как часть биопленки на поверхности слизистой), но могут быть и грибковые инфекции. Может участвовать множество бактерий, включая грамотрицательные бактерии и анаэробные микроорганизмы ротоглотки; полимикробная инфекция является распространенным явлением. В некоторых случаях причиной верхнечелюстного синусита может стать одонтогенный процесс. Грибковая инфекция (Aspergillus, Sporothrix, Pseudallescheria) может иметь хроническое течение и чаще поражает пациентов в пожилом возрасте и иммунокомпрометированных больных.
Аллергический грибковый синусит является разновидностью хронического синусита и характеризуется назально обструкцией, вязким отделяемым из носа и часто сопровождается полипозом. Этот процесс является аллергическим ответом на грибковое поражение, чаще всего Aspergillus, и не вызывется инвазивной инфекцией.
Инвазивный грибковый синусит – агрессивная, иногда приводящая к летальному исходу, инфекция у пациентов с ослабленным иммунитетом, как правило, вызванная грибками вида Aspergillus или Mucor.
Чаще всего факторами риска развития синусита являются факторы, препятствующие нормальной вентиляции пазухи и блокирующие естественное соустье (аллергический ринит, полипы носа, назогастральные или назотрахеальные трубки), а также иммунокомпрометирующие состояния (диабет, ВИЧ). К другим факторам относятся длительное нахождение в отделение интенсивной терапии, сильные ожоги, муковисцидоз и дискинезия цилиарного эпителия.
При инфекции верхних дыхательных путей отечная слизистая оболочка блокирует соустье околоносовой пазухи, после чего кислород, находящийся внутри пазухи, всасывается в кровеносные сосуды слизистой, выстилающей пазуху. В результате этого процесса в пазухе возникает отрицательное давление, что может вызывать боль (вакуумный синусит). Под воздействием отрицательного давления в пазуху из слизистой оболочки поступает транссудат, который со временем заполняет пазуху; транссудат служит благоприятной средой для бактерий, которые попадают в пазуху через соустье или через распространяющийся целлюлит или тромбофлебит в собственной пластинке слизистой оболочки. Это приводит к массивной миграции лейкоцитов, которые оказывают противовоспалительный ответ, что сопровождается нарастанием давления в заблокированной пазухе и вызывает значительную боль. Слизистая оболочка становится гиперемированной и отечной.
Основные осложнения синуситов связаны с распространением бактериального процесса, что может вызвать воспаление орбитальной или периорбитальной клетчатки, тромбоз кавернозного синуса, эпидуральный абсцесс или абсцесс мозга.
Клинические проявления
Острый и хронический синуситы имеют схожую симптоматику, включая гнойное отделяемое из носа, давящие боли на лице в области проекции околоносовых пазух, заложенность носа, гипосмию, неприятный запах изо рта и продуктивный кашель (особенно в ночное время). Боль чаще выражена при остром синусите. Кожа и мягкие ткани в области проекции воспаленной пазухи могут быть отечными, гиперемированными, болезненными при пальпации.
При воспалении верхнечелюстных пазух возникает боль в области верхней челюсти, зубная боль и головная боль, локализованная в передних отделах.
Воспаление лобной пазухи сопровождается болевыми ощущениями в области лба и головной болью.
При этмоидальном синусите (воспаление решетчатой пазухи) возникает боль за глазами и между ними, часто отмечаются головная боль, которую пациенты описывают как “раскалывающую”, периорбитальная флегмона и слезотечение.
Сфеноидальный синусит вызывает боль с менее четкой локализацией с иррадиацией в лобную и затылочную области.
Может отмечаться недомогание. Лихорадка и озноб свидетельствуют о распространении инфекции за пределы пазух.
Слизистая оболочка носа при риноскопии гиперемирована и отечна; отмечается гнойное отделяемое желтого или зеленого цвета. В среднем носовом ходе и медиально от средней носовой раковины может визуализироваться слизистое или слизистогнойное отделяемое, куда открываются соустья верхнечелюстной, лобной, клиновидной пазух и клеток решетчатого лабиринта.
Начало и осложнение синуситов может сопровождаться отеком и гиперемией периорбитальных мягких тканей, проптозом, офтальмоплегией, может появляться спутанность сознания и выраженная головная боль.
Клиническая оценка
Иногда КТ
Для диагностики синусита выполняется клинический осмотр. Лучевая диагностика при остром синусите не требуется, а при подозрении на осложнение выполняется КТ. При хронических синуситах КТ выполняется чаще, а в некоторых случаях может понадобиться рентгенограмма верхушек зубов, чтобы исключить периапикальный абсцесс.
Микробиологический посев выполняется довольно редко, поскольку для получения материала необходимо выполнить пункцию или эндоскопическое вскрытие пазухи; а посев отделяемого из носа не является информативным. Посев выполняется только в случаях, когда эмпирическая терапия оказывается неэффективной, у иммунокомпрометированных больных и в случаях внутрибольничной инфекции.
У детей синусит зачастую сложно отличить от инфекции верхних дыхательных путей. Бактериальный синусит подозревают при длительности гнойного ринита более 10 дней, сопровождающегося слабостью и кашлем. Лихорадка отмечается редко. Может появляться боль и дискомфорт на лице в области проекции околоносовых пазух. Риноскопия дает возможность визуализировать гнойное отделяемое в носовых ходах и позволяет исключить наличие инородного тела.
Диагноз синусита у детей ставится на основании клинического осмотра. КТ, как правило, стараются не использовать, чтобы избежать излишнего облучения, но его необходимо проводить при наличии внутричерепных осложнений или осложнений со стороны орбиты (например, отечность околоорбитальной области, нарушение зрения, диплопия или офтальмоплегия), признаков хронического синусита при отсутствии эффекта от терапии, при подозрении на рак носоглотки (например, при односторонней обструкции полости носа, при болях, при носовых кровотечениях, при отечности в области лица или, в частности, нарушении зрения, вызывающем тревогу). Периорбитальный отек у ребенка требует немедленного обследования на предмет флегмоны глазницы и, возможно, требует хирургического вмешательства для предотвращения нарушения зрения и развития внутричерепной инфекции.
Местное лечение для улучшения оттока (например топические деконгестанты)
Иногда антибиотики (амоксициллин клавуланат, доксициклин)
При остром синусите основной задачей лечения является улучшения оттока содержимого пазухи и контроль за инфекцией. Можно использовать ингаляции паром; компрессы с мокрыми горячими полотенцами на область пораженных пазух; теплое питье помогает стимулировать вазоконстрикцию и улучшает дренаж.
Также эффективно применение топических сосудосуживающих препаратов, таких как фенилэфрин в виде спрея 0,25% каждые 3 часа, или оксиметазолин каждые 8-12 часов, но длительность использования этих препаратов не должна превышать 5 дней или по схеме: 3 дня использовать – 3 дня перерыв до наступления выздоровления. Применение системных сосудосуживающих препаратов, таких как псевдоэфедрин по 30 мг перорально (для взрослых) каждые 4-6 часов менее эффективно и следует избегать у маленьких детей.
Применение назального душа с использованием салина может в некоторой степени облегчить симптоматику, но его применение не всегда комфортно и удобно для пациентов, а также требуется обучить пациентов правильному использованию ирригатора; таким образом, ирригационная терапия может быть более эффективной при рецидивирующих синуситах, поскольку такие пациенты, как правило, умеют использовать ирригатор и легко переносят эту процедуру.
Назальные кортикостероиды также эффективны в лечении синуситов, однако требуется не менее 10 дней для наступления эффекта.
Слудует отметить, что большинство синуситов имеет вирусную этиологию, и выздоровление наступает спонтанно, ранее всем пациентам назначались антибактериальные препараты, поскольку было недостаточно опыта в дифференцировке бактериального и вирусного синуситов. Однако широкое использование антибиотиков привело к развитию большого числа резистентных микроорганизмов, что требует более селективного назначения антибиотиков. Общество инфекционных болезней Америки рекомендует использовать следующие параметры для назначения антибиотиков:
Длительность симптомов легкой и средней степени тяжести ≥ 10 дней
Выраженная симптоматика (например температура ≥ 39° C, выраженная боль) ≥ 3-4 дня
Ухудшающаяся симптоматика после кратковременного улучшения после типичной инфекции верхних дыхательных путей («двойное течение заболевания»)
Поскольку многие причинозначимые микроорганизмы вырабатывают резистентность к ранее использованным препаратам, препаратом первой линии терапии является амоксициллин/клавуланат в дозе 875 мг перорально каждые 12 часов (25 мг/кг, перорально, каждые 12 часов для детей). Пациентам с антибактериальной резистентностью назначаются более высокие дозы препаратов по 2 г перорально каждые 12 часов (детям по 45 мг/кг каждые 12 часов). Резистентность также могут иметь и дети в возрасте до 2 лет, и взрослые старше 65 лет, которые получали антибиотики месяц назад, были госпитализированы последние 5 дней и иммунокомпрометированные пациенты.
У взрослых пациентов с аллергией на пенициллиновый ряд можно применять доксициклин или ингаляционные фторхинолоны (например, левофлоксацин, моксифлоксацин). Детям с аллергией на пенициллиновые антибиотики можно назначать левофлоксацин или клиндамицин или оральные цефалоспорины III поколения (цефиксим или цефподоксим).
Если через 3-5 дней после начала лечения отмечается положительная динамика, лечение рекомендуется продолжить. У взрослых без факторов риска резистентности можно проводить курс лечения длительностью 5-7 дней; остальным следует назначать лечение на 7-10 дней. У детей курс лечения составляет 10-14 дней. Если через 3-5 дней после начала лечения не отмечается положительной динамики, следует сменить препарат. Учитывая бактериальную резистентность, такие препараты, как макролиды, триметоприм/сульфаметоксазол и монотерапия цефалоспоринами, на сегодняшний день не применяются. Неотложная операция необходима при потере зрения или высокой вероятности неминуемой потери зрения.
Алгоритм назначения антибактериальных препаратов при острых синуситах
По материалам Chow AW, Benninger MS, Brook I, et al: IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clinical Infectious Diseases 54 (8):1041-5 (2012). |
При обоострении хронического синусита у детей и взрослых используются одни и те же антибиотики, но курс лечения составляет 4-6 недель. Лечение и подбор препаратов основывается на состоянии пациента и результатах микробиологического исследования содержимого пазухи.
При неэффективности консервативного лечения может потребоваться хирургическое вмешательство (гайморотомия, этмоидотомия или сфенотомия) для улучшения вентилляции пазухи и улучшения оттока слизисто-гнойного отделяемого, удаления эпителиальных масс и гипертрофированной слизистой оболочки. Такие вмешательства обычно проводятся интраназально с использованием эндоскопа. При хронических фронтитах по показаниям возможно использовать метод остеопластики или эндоскопическое вскрытие пазухи. Во время хирургических операций все чаще применяются компьютеризированные вмешательства для выявления расположения патологического очага и предотвращения повреждения смежных структур (например, глаза и головного мозга). Назальная обструкция, которая способствует плохому дренажу, также может потребовать хирургического вмешательства.
Большинство острых синуситов у пациентов с иммунодефицитными состояниями имеют вирусную этиологию.
Иммунокомпрометированные пациенты имеют высокий риск агрессивной бактериальной или грибковой инфекции.
Диагноз ставится на основании данных клинического осмотра; КТ и бактериальный посев (используется материал, полученный при эндоскопическом вскрытии или пункции пазухи) выполняются в основном при хронических и рецидивирующих синуситах или в атипичных случаях.
В некоторых случаях антибиотики назначаются не сразу, в зависимости от эффективности симптоматического лечени, продолжительность которого зависит от состояния пациента и выраженности симптоматики.
Антибиотиком первой линии является амоксициллин/клавуланат, в качестве альтернативы используются доксициклин или фторхинолоны.
Orlandi RR, Kingdom TT, Hwang PH, et al: International consensus ement on allergy and rhinology: Rhinosinusitis. Int Forum Allergy Rhinol 6(Suppl 1):S22-209, 2016. doi: 10.1002/alr.21695.
У иммунокомпрометированных больных с диабетом, нейтропенией или ВИЧ-инфекцией могут развиваться агрессивные распространенные грибковые или бактериальные синуситы, иногда приводящие к летальному исходу.
Мукормикоз (зигомикоз, также иногда его называют фикомикоз) – это грибковое поражение, вызываемое грибами отряда Mucorales, в том числе видами Mucor, Absidia, и Rhizopus. Такие грибковые заболевания могут развиваться у больных с неконтролируемым диабетом. При этом в полости носа отмечается черная омертвевшая ткань, а также появляются неврологические симптомы, вызванные ретроградным тромбофлебитом системы сонной артерии.
Диагноз ставится при выявлении мицелия в неваскуляризованной ткани при гистолопатологическом исследовании. Целесообразной является неотложная биопсия тканей носовой полости для гистологического и бактериологического исследования.
Лечение заключается в контроле основного заболевания (например, устранение кетоацидоза при диабете), хирургическом удалении некротических тканей и в/в введении амфотерицина Б.
Вызываются такими микроорганизмами, как виды Aspergillus и Candida и могут поражать околоносовые пазухи у пациентов с иммунодефицитными состояниями на фоне терапии цитотоксическими препаратами при лейкозе, лимфомах, множественных миеломах и ВИЧ-инфекции. Аспергиллез и кандидоз могут манифестировать в виде полипозной ткани в полости носа, а также в виде гипертрофированной слизистой; необходимо проводить гистологию ткани.
Для лечения этих инфекций, часто приводящих к летальному исходу, применяется тактика активного хирургического вмешательства на придаточных пазухах носа и внутривенно применения амфотерицина В. Если мукоромикоз исключается, вместо амфотерицина может применяться вориконазол, с эхинокандином (например, каспофунгин, микафунгин, анидулафунгин) или без него.
Источник
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа. Синуситы распознаются на основании данных рентгенографии, УЗИ, КТ и МРТ околоносовых пазух, диагностической пункции. При синуситах проводится антибиотикотерапия, физиотерапия, лечебные промывания, пункции и дренирования, традиционные и эндоскопические операции на придаточных пазухах носа.
Общие сведения
Синусит – воспалительный процесс в одной или нескольких придаточных пазухах носа. Синуситы диагностируются у 0,02% взрослого населения; у детей инфекции верхних дыхательных путей осложняются развитием синусита в 0,5% случаев. В отоларингологии к синуситам относятся воспаления: верхнечелюстной пазухи – гайморит, лобных пазух – фронтит, клиновидной пазухи – сфеноидит, лабиринта решётчатой кости – этмоидит. По течению выделяют острый и хронический синуситы. Отмечается повышенная температура, головная боль, заложенность и гнойные выделения из носа, отек лица в зоне воспаленной пазухи. При отсутствии лечения развиваются серьезные осложнения: воспаление зрительного нерва и оболочек глаза, остеомиелит, абсцесс мозга, менингит.
Синусит
Причины синуситов
Носовая полость сообщается с семью придаточными (параназальными) пазухами: двумя лобными, двумя верхнечелюстными, двумя решетчатыми и одной клиновидной. Пазухи соединены с носовой полостью узкими ходами. Через эти ходы осуществляется постоянное дренирование (очищение) пазух. Если пазухи по какой-то причине перестают очищаться, в них застаивается секрет и создаются благоприятные условия для развития синусита.
Соустья носовых пазух могут блокироваться при различных деформациях внутриносовых структур (гипертрофические риниты, искривление носовой перегородки, аномалии строения решетчатого лабиринта и носовых раковин). Вирусная инфекция является еще одним фактором риска возникновения синуситов. В результате воспаления слизистая оболочка придаточных пазух и носовой полости отекает. Слизистые железы начинают вырабатывать большое количество секрета. Соустья параназальных пазух еще больше сужаются из-за отека слизистой и забиваются густым патологическим секретом.
Нарушение вентиляции, застой отделяемого и дефицит кислорода в тканях пазух становятся толчком для интенсивного развития условно-патогенной флоры. К вирусной инфекции присоединяется бактериальная. Степень выраженности проявлений синусита зависит от вирулентности вызывавших воспаление микробов. Широкое применение антибиотиков приводит к тому, что бактериальная флора, ставшая причиной развития синусита, нередко отличается повышенной резистентностью (устойчивостью) к большинству антибиотиков.
В последние годы синуситы все чаще вызываются грибками. Причина этой тенденции также кроется в неоправданном использовании антибиотикотерапиии, которая отрицательно влияет на состояние иммунной системы, нарушает нормальный состав микрофлоры и создает благоприятные условия для развития микозной инфекции. Синуситы на начальной стадии не обязательно провоцируются микробами. Отек слизистой оболочки, приводящий к закрытию соустий параназальных пазух, может быть вызван вдыханием холодного воздуха и ряда химических веществ.
Однако, самой частой причиной развития синуситов являются иммунодефицитные состояния и аллергические реакции. Аллергия вызывает вазомоторный ринит, одним из проявлений которого является отек слизистой носовой полости. Процесс неоднократно повторяется. В результате хронические синуситы развиваются примерно у 80% больных вазомоторным ринитом.
Классификация
В зависимости от локализации процесса выделяют следующие виды синуситов:
- Гайморит. Воспалительный процесс поражает гайморову (верхнечелюстную) пазуху.
- Этмоидит. Воспаление развивается в решетчатом лабиринте.
- Фронтит. Патологический процесс охватывает лобную пазуху.
- Сфеноидит. Воспаление возникает в клиновидной пазухе.
Первое место по распространенности занимает гайморит, второе – этмоидит, третье – фронтит и четвертое – сфеноидит. Возможно одно- или двухстороннее поражение. В процесс может вовлекаться одна или несколько пазух. Если воспаление охватывает все придаточные пазухи, заболевание называют пансинуситом.
Все синуситы могут протекать остро, подостро или хронически. Острый синусит, как правило, провоцируется насморком, гриппом, скарлатиной, корью и другими инфекционными заболеваниями. Заболевание продолжается 2-4 недели. Подострый синусит чаще всего является следствием неправильного или недостаточного лечения острого синусита. Симптомы заболевания при подостром течении синусита сохраняются от 4 до 12 недель. Хронический синусит становится исходом повторных острых синуситов инфекционной этиологии или развивается, как осложнение аллергического ринита. Критерием хронизации процесса является наличие симптомов синусита в течение 12 и более недель.
В зависимости от характера воспаления выделяют три формы синусита:
- отечно-катаральная. Поражаются только слизистая оболочка параназальных пазух. Процесс сопровождается выделением серозного отделяемого;
- гнойная. Воспаление распространяется на глубокие слои тканей придаточных пазух. Отделяемое приобретает гнойный характер;
- смешанная. Имеются признаки отечно-катарального и гнойного синусита.
Симптомы синуситов
Клинические проявления гайморита подробно описаны в статье «Гайморит».
Симптомы этмоидита
Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит.
Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отеком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера.
Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отек век.
Симптомы фронтита
Фронтит, как правило, протекает тяжелее других синуситов. Характерна гипертермия, затрудненность носового дыхания, выделения из половины носа на стороне поражения. Пациентов беспокоят интенсивные боли области лба, больше выраженные по утрам. У некоторых больных развивается снижение обоняния и светобоязнь, появляется боль в глазах.
Интенсивность головных болей снижается после опорожнения пораженной пазухи и нарастает при затруднении оттока содержимого. В отдельных случаях (обычно – при гриппозном фронтите) выявляется изменение цвета кожи в области лба, отек надбровной области и верхнего века на стороне поражения.
Хронический фронтит часто сопровождается гипертрофией слизистой оболочки среднего носового хода. Возможно появление полипов. Иногда воспаление распространяется на костные структуры, приводя к их некрозу и образованию свищей.
Симптомы сфеноидита
Сфеноидит редко протекает изолированно. Обычно развивается одновременно с воспалением решетчатой пазухи. Пациенты жалуются на головную боль в глазнице, области темени и затылка или глубине головы. При хроническом сфеноидите воспаление иногда распространяется на перекрест зрительных нервов, приводя к прогрессирующему снижению зрения. Нередко хронический сфеноидит сопровождается стертой клинической симптоматикой.
Осложнения синусита
При синуситах в патологический процесс может вовлекаться глазница и внутричерепные структуры. Распространение воспаления вглубь может приводить к поражению костей и развитию остеомиелита. Самым распространенным осложнением синуситов является менингит. Заболевание чаще возникает при воспалении решетчатого лабиринта и клиновидной пазухи. При фронтите может развиться эпидуральный абсцесс или субдуральный (реже) абсцесс мозга.
Своевременная диагностика осложнений при синуситах иногда затруднена из-за слабо выраженной клинической симптоматики. Запущенные внутричерепные осложнения синуситов прогностически неблагоприятны и могут стать причиной летального исхода.
Диагностика синусита
Диагноз синусита выставляется на основании характерной клинической картины, объективного осмотра и данных дополнительных исследований. В процессе диагностики используется рентгенография околоносовых пазух в двух проекциях, ультразвуковое исследование, ядерно-магнитный резонанс и КТ околоносовых пазух. По показаниям для исключения осложнений проводится КТ или МРТ головного мозга.

КТ придаточных пазух носа. Острый катаральный верхнечелюстной синусит
Лечение синусита
Терапия острого синусита направлена на купирование болевого синдрома, устранение причины воспалительного процесса и восстановление дренирования пазух. Для нормализации оттока отоларингологи используют сосудосуживающие препараты (нафазолин, оксиметазолин, ксилометазолин и т. д.), устраняющие отек слизистой носовой полости и полости пазух.
Практическое применение при синуситах находит метод синус-эвакуации. Процедура осуществляется следующим образом: в разные носовые ходы вводят два катетера. Антисептик подается в один катетер и отсасывается через другой. Вместе с антисептиком из носовой полости и полости пазух удаляется гной и слизь.
При синуситах бактериальной природы применяют антибиотики. Для освобождения пазухи от гноя проводят ее вскрытие (гайморотомия и др.). При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны, могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры в ЛОР-органах и стать причиной хронизации процесса.
Пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты (чтобы предупредить образование спаек в воспаленных пазухах). Больным с синуситами аллергической этиологии показана противоаллергическая терапия. Лечение обострения хронического синусита проводится по принципам, аналогичным терапии острого воспаления. В процессе лечения используются физиотерапевтические процедуры (диадинамические токи, УВЧ и т. д.).
При неэффективности консервативной терапии хронических синуситов рекомендуется хирургическое лечение. Операции, проводимые пациентам с хроническими синуситами, направлены на устранение препятствий для нормального дренирования параназальных пазух. Выполняется удаление полипов в носу лазером, устранение искривления носовой перегородки и т.д. Операции на пазухах проводятся как по традиционной методике, так и с использованием эндоскопического оборудования.
Источник