Сестринское дело при синусите
Ðàññìîòðåíèå ïîíÿòèÿ è êëàññèôèêàöèè ñèíóñèòîâ. Èçó÷åíèå èõ ýòèîëîãèè, ñèìïòîìîâ, ìåòîäîâ äèàãíîñòèêè è ëå÷åíèÿ. Ðåøåíèå ñèòóàöèîííîé çàäà÷è ïî îïðåäåëåíèþ íàðóøåííûõ ïîòðåáíîñòåé, ïëàíèðîâàíèå ñåñòðèíñêîãî âìåøàòåëüñòâà è îöåíêà åãî ýôôåêòèâíîñòè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ñîäåðæàíèå
Ââåäåíèå
1. Ïîíÿòèå ñèíóñèòà
2. Ñåñòðèíñêèé ïðîöåññ ïðè ñèíóñèòå
3. Ñèòóàöèîííîå çàäà÷à
Çàêëþ÷åíèå
Ñïèñîê ëèòåðàòóðû
Ââåäåíèå
Ñèíóñèò ÿâëÿåòñÿ ñàìûì ðàñïðîñòðàíåííûì âîñïàëåíèåì â áîëüøèíñòâå ñòðàí ìèðà.  Ðîññèè ïîñòîÿííî îòìå÷àåòñÿ ðîñò ÷èñëà îñòðûõ âîñïàëèòåëüíûõ çàáîëåâàíèé ïîëîñòè íîñà è îêîëîíîñîâûõ ïàçóõ .
 ÑØÀ ïî äàííûì Íàöèîíàëüíîãî öåíòðà ïî ñòàòèñòèêå áîëåçíåé ñèíóñèò äèàãíîñòèðîâàí ó 37 ìèëëèîíîâ (14,7%) æèòåëåé.  Ðîññèè ñèíóñèòåæåãîäíî ïåðåíîñÿò îêîëî 10 ìèëëèîíîâ ÷åëîâåê. Äàííîå çàáîëåâàíèå èìååò âûñîêèé ïðîöåíò õðîíèçàöèè, òî åñòü ïåðåõîä ñèíóñèòà â õðîíè÷åñêóþ ôîðìó, â ñëåäñòâèè ïîçäíåãî îáðàùåíèÿ ïàöèåíòà â ïîëèêëèíèêó è íåàäåêâàòíîãî ëå÷åíèÿ.
Öåëü:
Öåëüþ äàííîé ðàáîòû ÿâëÿåòñÿ èçó÷åíèå ðîëè ìåäèöèíñêîé ñåñòðû â ïðîôèëàêòèêå ñèíóñèòîâ.
Çàäà÷è:
1. Èçó÷èòü ïîíÿòèå è êëàññèôèêàöèþ ñèíóñèòîâ.
2. Èçó÷èòü ýòèîëîãèþ, êëèíè÷åñêóþ êàðòèíó, ìåòîäû äèàãíîñòèêè è ëå÷åíèå, ïðîôèëàêòèêó ñèíóñèòîâ.
3. Èçó÷èòü ñåñòðèíñêèé ïðîöåññ ïðèñèíóñèòàõ â êîíêðåòíîé ñèòóàöèîííîé çàäà÷å.
1. Ïîíÿòèå ñèíóñèòà
Ñèíóñèò– ýòî îñòðîå âîñïàëåíèå ñëèçèñòîé îáîëî÷êè âåðõíå÷åëþñòíîé ïàçóõè.
Êëàññèôèêàöèÿ ñèíóñèòà
îòå÷íàÿ, èëè êàòàðàëüíàÿ ôîðìà;
ãíîéíàÿ ôîðìà;
ôîðìà ñ òÿæåëûì, àãðåññèâíûì òå÷åíèåì (íåêðîòè÷åñêàÿ).
Ýòèîëîãèÿ
Ïðåäðàñïîëàãàþùèå ôàêòîðû:
ñíèæåíèå èììóííîé ñèñòåìû;
çàòðóäíåíèå íîñîâîãî äûõàíèÿ;
ðåãóëÿðíîå ïåðåîõëàæäåíèå;
àëëåðãè÷åñêàÿ ïðåäðàñïîëîæåííîñòü.
Íåïîñðåäñòâåííûå ïðè÷èíû:
èíôåêöèîííûå, âèðóñíûå çàáîëåâàíèÿ — ãðèïï, ÎÐÂÈ, òîíçèëëèò, ðèíèò. Íåàäåêâàòíîå èëè íåñâîåâðåìåííîå ëå÷åíèå ýòèõ çàáîëåâàíèé.
áàêòåðèè (ñòðåïòîêîêê, çîëîòèñòûé ñòàôèëîêîêê è àíàýðîáû).
Ïóòè ïðîíèêíîâåíèÿ âîçáóäèòåëåé â ïàçóõè:
ãåìàòîãåííûé;
îäîíòîãåííûé;
ðèíîãåííûé.
Êëèíèêà
Áîëü â îáëàñòè ëèöà, îùóùåíèå äàâëåíèÿ, íàïîëíåííîñòè èëè çàëîæåííîñòè íîñà;
Çàòðóäíåííîå íîñîâîå äûõàíèå;
Âûäåëåíèå èç íîñà ñëèçè æåëòîãî èëè çåëåíîãî öâåòà;
Çóáíàÿ áîëü;
Óòðàòà îáîíÿíèÿ è âêóñîâûõ îùóùåíèé;
Ãîëîâíàÿ áîëü;
Ïîâûøåííàÿ óòîìëÿåìîñòü;
Áîëü â ãîðëå
Ïàëüïàöèÿ ïåðåäíåé ñòåíêè âåðõíå÷åëþñòíîé ïàçóõè áîëåçíåííà;
Ïîÿâëåíèÿ îòåêà è èíôèëüòðàöèè ìÿãêèõ òêàíåé â îáëàñòè ïðîåêöèè ïàçóõè è ïàðàîðáèòàëüíîé îáëàñòè ñâèäåòåëüñòâóåò îá îñëîæíåíèè ãíîéíîãî ãàéìîðèòà (ôëåãìîíà ãëàçíèöû, ñóáïåðèîñòàëüíûé àáñöåññ);
Áîëè íà ñòîðîíå ïîðàæåííîé ïàçóõè ðàçëè÷íîé èíòåíñèâíîñòè ñ èððàäèàöèåé â îáëàñòü âèñêà èëè âñåé ïîëîâèíû ëèöà, ãîëîâû;
Ãíîéíûå èëè ñëèçèñòî- ãíîéíûå âûäåëåíèÿ èç íîñà;
Äèàãíîñòèêà
Ñðåäíèé ìåäèöèíñêèé ïåðñîíàë âûïîëíÿåò î÷åíü âàæíóþ ðîëü â äèàãíîñòèêå è ó÷àñòâóåò â ñîâìåcíîé ðàáîòå ñ âðà÷îì îòîëàðèíãîëîãîì. Ìåäèöèíñêàÿ ñåñòðà àêòèâíî ó÷àñòâóåò â äèàãíîñòè÷åñêîì ïðîöåññå, îíà äîëæíà ïîäãîòîâèòü ïàöèåíòà ê ïðîöåäóðå, ïðîâåñòè áåñåäó, ðàññêàçàòü áîëüíîìó î âîçìîæíûõ îñëîæíåíèÿõ è íàó÷èòü ïðàâèëüíîìó ïîâåäåíèþ âî âðåìÿ äèàãíîñòè÷åñêîãî èññëåäîâàíèÿ.
Ðåíòãåíîëîãè÷åñêàÿ äèàãíîñòèêà
Íà ðåíòãåíîâñêèõ ñíèìêàõ õîðîøî âèäíû ïàçóõè âåðõíåé ÷åëþñòè (ãàéìîðîâû), è ëîáíîé êîñòè (ôðîíòàëüíûå). Âîñïàëèòåëüíûé ïðîöåññ õàðàêòåðèçóåòñÿ íàêîïëåíèåì â ñèíóñàõ æèäêîñòè (ñëèçü, ãíîé). Âûÿâëÿåòñÿ, â âèäå çàòåìíåíèÿ, ñ õàðàêòåðíûì óðîâíåì æèäêîñòè â ïðàâîé, ëåâîé ïîëîâèíå, èëè îáåèõ ñòîðîí, â çàâèñèìîñòè, îò ëîêàëèçàöèè ïàòîëîãè÷åñêîãî ïðîöåññà. Ïðè òðàâìàõ êîñòåé ëèöåâîãî ñêåëåòà â ïàçóõàõ ìîæåò ñêàïëèâàòüñÿ êðîâü, êîòîðàÿ òàêæå âèäíà íà ðåíòãåíîâñêîì ñíèìêå êàê çàòåìíåíèå.  ýòèõ ñëó÷àÿõ ïîìîãàåò ðàçîáðàòüñÿ äàííûå èñòîðèè áîëåçíè, è õàðàêòåðíûå æàëîáû áîëüíîãî.
Êîìïüþòåðíàÿ òîìîãðàôèÿîêîëîíîñîâûõ ïàçóõ ÿâëÿåòñÿ íàèëó÷øèì ìåòîäîì äëÿ ïðîñìîòðà ïðèäàòî÷íûõ ïàçóõ íîñà. ÊÒ ðåêîìåíäóþò ïðîâîäèòü ïðè ïîäîçðåíèè íà îñòðûé ãàéìîðèò, ÷òîáû ïðåäóïðåäèòü ðàçâèòèå îñëîæíåíèé. ÊÒ ïîëåçíû äëÿ äèàãíîñòèêè ðåöèäèâèðóþùåé ôîðìû îñòðîãî ãàéìîðèòà â êà÷åñòâå îïðåäåëåíèÿ íåîáõîäèìîñòè îïåðàöèè. ÊÒ ïîêàçûâàåò âîñïàëåíèå, îòåê è ñòåïåíü çàðàæåíèÿ, â òîì ÷èñëå ãëóáîêî ñêðûòûå. ×àñòî ÊÒ ìîæåò îáíàðóæèòü ïðèñóòñòâèå ãðèáêîâûõ èíôåêöèé.
Ýíäîñêîïèÿ (ðèíîñêîïèÿ) âêëþ÷àåò â ñåáÿ ââåäåíèå ãèáêîé òðóáêè ñ âîëîêîííî-îïòè÷åñêèì ñâåòîì íà êîíöå â íîñîâîé ïðîõîä. Ðèíîñêîïèÿ ïîçâîëÿåò îáíàðóæèâàòü äàæå î÷åíü ìàëåíüêèå îòêëîíåíèÿ â íîñîâîì ïðîõîäå è ïîìîãàåò ëó÷øå îöåíèòü ñòðóêòóðíûå ïðîáëåìû íîñîâîé ïåðåãîðîäêè, à òàêæå íàëè÷èå ìÿãêèõ ìàññ òêàíåé, òàêèõ êàê ïîëèïû. Ìîæåò îïðåäåëèòü íåáîëüøèå êîëè÷åñòâî ãíîÿ.
Ìàãíèòíî-ðåçîíàíñíàÿ òîìîãðàôèÿÿâëÿåòñÿêàê êîìïüþòåðíàÿ òîìîãðàôèÿ. ÌÐÒ êàê ïðàâèëî, íå èñïîëüçóåòñÿ äëÿ èçîáðàæåíèÿ ïàçóõè ïðè ïîäîçðåíèè íà ãàéìîðèò. Îäíàêî ýòî ìîæåò ïîìî÷ü èñêëþ÷èòü ãðèáêîâûé ãàéìîðèò è ìîæåò ïîìî÷ü äèôôåðåíöèðîâàòü âîñïàëèòåëüíûå çàáîëåâàíèÿ, çëîêà÷åñòâåííûå îïóõîëè è âûÿâèòü âíóòðè÷åðåïíûå îñëîæíåíèÿ. ÌÐÒ èñïîëüçóåòñÿ äëÿ ïîêàçà ó÷àñòêîâ ìÿãêèõ òêàíåé.
Ïóíêöèÿ âåðõíå÷åëþñòíîé ïàçóõè (ïðèìåíÿþò êðàéíå ðåäêî, ïîñëå å¸ ïðîâåäåíèÿ âîçìîæíû âîçíèêíîâåíèÿ îñëîæíåíèé – ýìôèçåìà ùåêè èëè ãëàçíèöû, àáñöåññ, ôëåãìîíà ãëàçíèöû, çàêóïîðêà êðîâåíîñíûõ ñîñóäîâ). Ïóíêöèÿ âûïîëíÿåòñÿ ïðè ïîìîùè èãëû, êîòîðàÿ âûâîäèò íåáîëüøîå êîëè÷åñòâî æèäêîñòè èç ïàçóõ. Äàííàÿ ïðîöåäóðà òðåáóåò ìåñòíîé àíåñòåçèè. Çàòåì æèäêîñòü êóëüòèâèðóåòñÿ äëÿ îïðåäåëåíèÿ òèïà áàêòåðèé, âûçâàâøèõ ñèíóñèò.
Îáùèé àíàëèç êðîâè: ëåéêîöèòîç, ïîâûøåíèå ÑÎÝ.
Îñëîæíåíèÿ
– Ãëàçíè÷íûå (îðáèòàëüíûå)
– Ôëåãìîíà
– Íåâðèò çðèòåëüíîãî íåðâà ( íå ÷àñòî)
– Ïåðèîñòèò ãëàçíèöû
– Îò¸ê, àáñöåññ ðåòðîáóëüáàðíîé êëåò÷àòêè
– Ïàíîôòàëüìû (âîñïàëåíèå âñåõ òêàíåé è îáîëî÷åê ãëàçà) — ðåäêî
– Âíóòðè÷åðåïíûå
– Ìåíèíãèò
– Àðàõíîèäèò
– Ýêñòðà-, ñóáäóðàëüíûå àáñöåññû
– Àáñöåññ ìîçãà
– Òðîìáîôëåáèòû ïåùåðèñòîãî ñèíóñà
– Òðîìáîôëåáèò âåðõíåãî ïðîäîëüíîãî ñèíóñà
– Ñåïòè÷åñêèé êàâåðíîçíûé òðîìáîç.
Ëå÷åíèå
Ãëàâíàÿ çàäà÷à ïðîâîäèìîé ìåäèêàìåíòîçíîé òåðàïèè- ýðàäèêàöèÿ âîçáóäèòåëÿ è âîññòàíîâëåíèå áèîöåíîçà îêîëîíîñîâûõ ïàçóõ. Íàèáîëåå ýôôåêòèâíûì ÿâëÿåòñÿ ïðîâåäåíèå ýòèîòðîïíîé òåðàïèè. Îäíàêî äàæå ïðè ñîâðåìåííîì îñíàùåíèè áàêòåðèîëîãè÷åñêîé ñëóæáû ìåäèöèíñêîãî ó÷ðåæäåíèÿ òî÷íàÿ èäåíòèôèêàöèÿ âîçáóäèòåëÿ îêàçûâàåòñÿ âîçìîæíîé ëèøü ê 5-7 äíþ ïîñëå íàïðàâëåíèÿ ìàòåðèàëà íà èññëåäîâàíèå. Äàæå èìåÿ ïðåäñòàâëåíèå î õàðàêòåðå âîçìîæíîãî âîçáóäèòåëÿ èíôåêöèè, ïðåäñêàçàòü íàëè÷èå èëè îòñóòñòâèå ó íåãî ïðèîáðåòåííîé óñòîé÷èâîñòè ê êîíêðåòíîìó àíòèáèîòèêó íåâîçìîæíî áåç ïðîâåäåíèÿ ñïåöèàëüíûõ èññëåäîâàíèé.
Ýôôåêòèâíîñòü ëå÷åíèÿ âî ìíîãîì çàâèñèò îò ïðîôåññèîíàëèçìà è îòâåòñòâåííîñòè ìåäèöèíñêîé ñåñòðû. Ìåäèöèíñêàÿ ñåñòðà îñâîáîæäàåò âðà÷à îò ðÿäà ìàíèïóëÿöèé, ÷òîáû îïòèìèçèðîâàòü åãî âðåìÿ. Îíà äîëæíà ïðîâåñòè áåñåäó ñ ïàöèåíòîì î ïðàâèëüíîì ïðèåìå ëåêàðñòâåííûõ ñðåäñòâ, à òàêæå îáó÷èòü áîëüíîãî ïðàâèëàì ïîâåäåíèÿ âî âðåìÿ ïðîâåäåíèÿ ìàíèïóëÿöèé, ïðåäóïðåäèòü áîëüíîãî î âîçìîæíûõ îñëîæíåíèÿõ. Ïîêàçàòü áîëüíîìó êàê ïðàâèëüíî çàêàïàòü êàïëè â íîñîâóþ ïîëîñòü è êàê ïðîìûòü ïîëîñòü íîñà.
Àíòèáèîòèêè:
ïåíèöèëëèíû (àìîêñèöèëëèí, àóãìåíòèí)
ìàêðîëèäû (àçèòðîìèöèí,ýðèòðîìèöèí)
öåôàëîñïîðèíû 3 ïîêîëåíèÿ ( öåôîòàêñèì, öåôòðèàêñîí).
Èììóíîñòèìóëÿòîðû:
ñïðåé ÈÐÑ 19
èìóíîðèêñ.
Êàïëè:
ñèíóôîðòå;
äåðèíàò.
Ìåòîä «Êóêóøêè»
Åñëè ãàéìîðèò íå òÿæåëûé, ïàöèåíòó ïðîâîäÿò ñèíóñ-ýâàêóàöèþ ìÿãêèì êàòåòåðîì. Ñóòü ïðîöåäóðû â ñëåäóþùåì: áîëüíîé ëåæèò íà ñïèíå. Âðà÷ ââîäèò â îäíó íîçäðþ ìÿãêèé êàòåòåð, à â äðóãóþ íîçäðþ âñòàâëÿåòñÿ îòñîñ. ×òîáû íå çàõëåáíóòüñÿ, ïàöèåíò äîëæåí ïîñòîÿííî ïðîèçíîñèòü “êó-êó-êó-êó” (îòñþäà è íàçâàíèå -ìåòîä Êóêóøêè), òîãäà ïðåðûâàåòñÿ ñîîáùåíèå íîñà ñ ãëîòêîé è ðàñòâîð íå ïîïàäàåò â äûõàòåëüíîå ãîðëî.  êàòåòåð ïîäàåòñÿ ðàñòâîð ôóðàöèëèíà, ïàöèåíò “êóêóåò”, à îòñîñ îòêà÷èâàåò ðàñòâîð âìåñòå ñ ñîäåðæèìûì ïàçóõè. Ýôôåêò äîñòèãàåòñÿ çà ñ÷åò ñîçäàíèÿ îòðèöàòåëüíîãî äàâëåíèÿ â ïàçóõå. Ïîñëå ïðîöåäóðû â ïàçóõå îñòàåòñÿ íåêîòîðîå êîëè÷åñòâî ðàñòâîðà ôóðàöèëèíà, ÷òî ïðåïÿòñòâóåò îáðàçîâàíèþ ãíîÿ.
Ïðîìûâàíèå ïàçóõ íîñà êàòåòåðîì «ßìèê», èëè êàòåòåðèçàöèÿ ÎÍÏ îäèí èç ñàìûõ ñîâðåìåííûõ ìåòîäîâ ëå÷åíèÿ âîñïàëåíèÿ îêîëîíîñîâûõ ïàçóõ.
Ëó÷øèå ðåçóëüòàòû ýòîò ìåòîä ëå÷åíèÿ îáåñïå÷èâàåò êàê ïðè îñòðûõ, òàê è ïðè õðîíè÷åñêèõ ôîðìàõ òå÷åíèÿ ñèíóñèòà(íàñìîðêà).
Ïðîöåäóðà (ñèíóñ-ýâàêóàöèÿ), ïðîâîäèòñÿ ïîä ìåñòíîé àíåñòåçèåé è çàíèìàåò îêîëî 20 ìèíóò. Îíà íå ñëèøêîì áîëåçíåííà â òîì ñëó÷àå, åñëè ó âàñ íå èñêðèâëåíà íîñîâàÿ ïåðåãîðîäêà,ïðè íàëè÷èè àíàòîìè÷åñêèõ èçìåíåíèé äîñòóï êàòåòåðà ìîæåò áûòü çàòðóäíåí, ÷òî ìîæåò âûçûâàòü çíà÷èòåëüíûé äèñêîìôîðò âî âðåìÿ ïðîâåäåíèÿ ïðîöåäóðû. ñëó÷àå ñèëüíîãî èñêðèâëåíèÿ ïðîöåäóðà íå ïðîâîäèòñÿ.
Ñèíóñ-êàòåòåð «ßìèê» ñîçäàåò â îêîëîíîñîâûõ ïàçóõàõ, à òàê æå â íîñîâîé ïîëîñòè, îòðèöàòåëüíîå äàâëåíèå, ñ ïîìîùüþ êîòîðîãî ïîÿâëÿåòñÿ âîçìîæíîñòü îñâîáîæäàòü ïàçóõè íîñà îò âîñïàëèòåëüíîãî îòäåëÿåìîãî. Òàê æå, êàòåòåð «ßìèê» ÷àñòî èñïîëüçóþò äëÿ îñòàíîâêè íîñîâîãî êðîâîòå÷åíèÿ è çàáîðà ñîäåðæèìîãî íîñîãëîòêè íà àíàëèç.
Âî âðåìÿ ïåðâîé ïðîöåäóðû ó áîëüøèíñòâà ïàöèåíòîâ èç ñèíóñîâûõ ïàçóõ óäàåòñÿ ýâàêóèðîâàòü âîñïàëèòåëüíûé ñåêðåò è çàìåñòèòü åãî ëåêàðñòâåííûì âåùåñòâîì. Ó íåêîòîðûõ ïàöèåíòîâ âî âðåìÿ ïåðâîé ïðîöåäóðû ñåêðåò ïîëó÷èòü íå óäàåòñÿ, íî ýòî íå îçíà÷àåò, ÷òî ïðîöåäóðà íå ïðèíåñëà ýôôåêòà. Êàê ïðàâèëî, ÷åðåç íåñêîëüêî ÷àñîâ ïîñëå ïðîöåäóðû ïàöèåíòû îòìå÷àþò ðåçêîå óâåëè÷åíèå êîëè÷åñòâà îòäåëÿåìîãî èç ïîëîñòè íîñà(âîññòàíîâëåíèå ôóíêöèè ìåðöàòåëüíîãî ýïèòåëèÿ).
Ïðîìûâàíèå ïàçóõ íîñà êàòåòåðîì «ßìèê» îñóùåñòâëÿþò äî òåõ ïîð, ïîêà ïðîìûâî÷íàÿ æèäêîñòü (êàê ïðàâèëî, ñòåðèëüíûé ôóðàöèëëèí), íà âûõîäå èç íîñîâîé ïîëîñòè íå ñòàíåò ïîëíîñòüþ ÷èñòîé.
Âî âðåìÿ ïðîâåäåíèÿ ïðîöåäóðû èíòåíñèâíî óâåëè÷èâàåòñÿ îòòîê ãíîÿ èç ïàçóõ, êîòîðûé ìîæåò ïðîäîëæàåòñÿ â òå÷åíèå íåñêîëüêèõ ÷àñîâ, ïîýòîìó ïëàíèðîâàòü åå ëó÷øå íà êîíåö ðàáî÷åãî äíÿ èëè íà âûõîäíûå.
 êóðñ ëå÷åíèÿ îáû÷íî âõîäèò7-10 ïðîöåäóð, â çàâèñèìîñòè îò ñîñòîÿíèÿ ïàöèåíòà. Îáëåã÷åíèå, êàê ïðàâèëüíî, íàñòóïàåò óæå ïîñëå ïåðâîé ïðîöåäóðû. Ðåêîìåíäóåìàÿ ïîñëåäîâàòåëüíîñòü ïðîöåäóð: ïåðâûå äâå ïðîöåäóðû êàæäûé äåíü, ïîñëåäóþùèå – ÷åðåç äåíü.
Ïðèìåíåíèå áåçïóíêöèîííîãî ìåòîäà ëå÷åíèÿ ãàéìîðèòà âîçìîæíî òîëüêî â òîì ñëó÷àå, åñëè ôóíêöèÿ ñîóñòèé íîñîâûõ ïàçóõ íå íàðóøåíà, à ìåñòíûé èììóíèòåò äîñòàòî÷íî âûðàæåí. Áåçïóíêöèîííûé ìåòîä ëå÷åíèÿ ãàéìîðèòà, ÷àùå âñåãî ñî÷åòàåòñÿ ñ àíòèáàêòåðèàëüíîé òåðàïèåé.
Ïðîôèëàêòèêà ñèíóñèòà
íåîáõîäèìî ïîääåðæèâàòü ñâîáîäíóþ ïðîõîäèìîñòü íîñîâûõ õîäîâ (ñâîåâðåìåííàÿ êîððåêöèÿ íîñîâîé ïåðåãîðîäêè, óìåíüøåíèå ãèïåðòðîôèðîâàííûõ íîñîâûõ ðàêîâèí, óäàëåíèå ïîëèïîâ íîñà, óäàëåíèå àäåíîèäîâ);
çäîðîâûé îáðàç æèçíè (ïîëíîöåííîå ïèòàíèå, ñîáëþäåíèå ðåæèìà òðóäà è îòäûõà, ðåãóëÿðíûå ôèçè÷åñêèå íàãðóçêè);
÷àñòîå ïðåáûâàíèå íà ñâåæåì âîçäóõå;
ñâîåâðåìåííàÿ àäåêâàòíàÿ òåðàïèÿ ïðîñòóäíûõ çàáîëåâàíèé
ñàíàöèÿ î÷àãîâ õðîíè÷åñêîé èíôåêöèè â îðãàíèçìå
Çàêàëèâàíèå
Ìàññàæ â îáëàñòè ïðîåêöèé ïðèäàòî÷íûõ ïàçóõ íîñà. Âî âðåìÿ ìàññàæà ñâåæàÿ êðîâü ïðèáûâàåò ê ïðèäàòî÷íûì ïàçóõàì, ÷òî äàåò ñîãðåâàíèå îáëàñòè, êîòîðóþ ìàññèðóþò è ñïîñîáñòâóåò óäàëåíèþ çàñòîéíûõ ÿâëåíèé â ïàçóõå.
2. Ñåñòðèíñêèé ïðîöåññ ïðè ñèíóñèòå
Ñåñòðèíñêèé ïðîöåññ– ýòî íàó÷íî- îáóñëîâëåííîå òåõíîëîãèÿ ñåñòðèíñêîãî óõîäà íàïðàâëåíà íà ïîâûøåíèå êà÷åñòâà æèçíè ïàöèåíòà,ïóòåì âîçíèêàþùèõ ó íåãî ïðîáëåì è îêàçàíèå åìó êà÷åñòâåííîé äîâðà÷åáíîé ïîìîùè.
Öåëü: Ïîääåðæàíèå è âîññòàíîâëåíèå íåçàâèñèìîñòè ïàöèåíòà â óäîâëåòâîðåíèè îñíîâíûõ ïîòðåáíîñòåé îðãàíèçìà.
Ýòàïû ñåñòðèíñêîãî ïðîöåññà:
Îáñëåäîâàíèå áîëüíîãî è âûÿâëåíèå íàðóøåííûõ ïîòðåáíîñòåé.
Ôîðìèðîâàíèå ñåñòðèíñêîãî äèàãíîçà è ïîñòàíîâêà ïðîáëåì ïàöèåíòà.
Ïëàí ñåñòðèíñêîãî óõîäà è ïîñòàíîâêà öåëåé.
Ðåàëèçàöèÿ ñåñòðèíñêîãî óõîäà è ïëàíèðîâàíèå ñåñòðèíñêèõ âìåøàòåëüñòâ.
Îöåíêà ýôôåêòèâíîñòè ñåñòðèíñêîãî óõîäà.
Ñèìïòîìàòè÷åñêàÿ òåðàïèÿ
Ñèìïòîìàòè÷åñêàÿ è âñïîìîãàòåëüíàÿ òåðàïèÿ âêëþ÷àåò:
Óâëàæíåíèå âîçäóõà â êîìíàòå.
Îáèëüíîå ïèòü¸.
Çàïðåò íà êóðåíèå.
Ñáàëàíñèðîâàííîå ïèòàíèå.
Íåíàðêîòè÷åñêèå àíàëüãåòèêè.
Ìåñòíûå ñîñóäîñóæèâàþùèå ïðåïàðàòû (îêñèìåòàçîëèí è ò. ï.) èñïîëüçóþò äëÿ óìåíüøåíèÿ îòåêà ñëèçèñòîé îáîëî÷êè. Äëèòåëüíîñòü èõ ïðèìåíåíèÿ íå äîëæíà áûòü áîëåå 3 äíåé.
Âûïîëíÿþò ïðîìûâàíèå íîñà àíòèñåïòè÷åñêèìè ðàñòâîðàìè (íàïðèìåð, ôóðàöèëèíîì, íàòðèÿ õëîðèäîì).
ñèíóñèò ñèìïòîì ñåñòðèíñêèé ëå÷åíèå
3. Ñèòóàöèîííîå çàäà÷à
Æåíùèíà 49 ëåò ïîñòóïèëà â ñòàöèîíàð ñ æàëîáàìè íàïîñòîÿííûå, èíòåíñèâíûå, ïóëüñèðóþùèå áîëè â îáëàñòè ïðîåêöèè ëåâîé âåðõíå÷åëþñòíîé ïàçóõè è â îáëàñòè ïðîåêöèè êëåòîê ðåøåò÷àòîãî ëàáèðèíòà, óñèëèâàþùèåñÿ ïðè âûõîäå íà õîëîäíûé âîçäóõ, çàëîæåííîñòü íîñà ñëåâà, ãíîéíîå îòäåëÿåìîå èç ëåâîãî íîñîâîãî õîäà, ãîëîâíàÿ áîëü â îáëàñòè òåìåíè, ñëàáîñòü è ïîâûøåíèå òåìïåðàòóðû òåëà äî 38.0Ñ.
Îáúåêòèâíî: ñëàáîñòü, óòîìëÿåìîñòü, áîëü ïðè ïàëüïàöèè ïàçóõ, êîæíûå ïîêðîâû ÷èñòûå,êîæà â îáëàñòè âõîäà íîñ ãèïåðåìèðîâàíà, ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå ÀÄ 120/80 ×ÑÑ 70 óäàð â ìèíóòó ×ÄÄ 32 óäàðîâ â ìèíóòó.
Çàäà÷à:
Îïðåäåëèòü íàðóøåííûå ïîòðåáíîñòè
Ñîñòàâèòü ïðîáëåìû ïàöèåíòà
Ïîñòàíîâêà öåëåé è ïëàíèðîâàíèå ñåñòðèíñêîãî âìåøàòåëüñòâ
Îöåíêà ýôôåêòèâíîñòè
Ðåøåíèå çàäà÷
Íàðóøåííûå ïîòðåáíîñòè:äûøàòü, ïîääåðæèâàòü òåìïåðàòóðó, ñïàòü, îòäûõàòü, ðàáîòàòü, áûòü çäîðîâûì.
Íàñòîÿùèå ïðîáëåìû:ïîñòîÿííûå, èíòåíñèâíûå, ïóëüñèðóþùèå áîëè â îáëàñòè ïðîåêöèè ëåâîé âåðõíå÷åëþñòíîé ïàçóõè è â îáëàñòè ïðîåêöèè êëåòîê ðåøåò÷àòîãî ëàáèðèíòà, óñèëèâàþùèåñÿ ïðè âûõîäå íà õîëîäíûé âîçäóõ, çàëîæåííîñòü íîñà ñëåâà, ãíîéíîå îòäåëÿåìîå èç ëåâîãî íîñîâîãî õîäà, ãîëîâíàÿ áîëü â îáëàñòè òåìåíè, ñëàáîñòü è ïîâûøåíèå òåìïåðàòóðû òåëà äî 38.0 Ñ.
Ïîòåíöèàëüíûå ïðîáëåìû: âíóòðè÷åðåïíûå îñëîæíåíèÿ – îòåê ìîçãîâûõ îáîëî÷åê, ñåðîçíûé èëè ãíîéíûé ìåíèíãèò, ìåíèíãîýíöåôàëèò, ôëåáèò ñèíóñîâ òâåðäîé ìîçãîâîé îáîëî÷êè ñ ðàçâèòèåì ðèíîãåííîãî ñåïñèñà, ðèíîãåííûé àáñöåññ ìîçãà, ðåàêòèâíûé îòåê êëåò÷àòêè ãëàçíèöû è âåê, îñòåîïåðèîñòèòû ãëàçíèöû, òðîìáîç âåí ãëàçíèöû, ïåðèîñòèò âåðõíåé ÷åëþñòè.
Ïðèîðèòåòíàÿ ïðîáëåìà:ãíîéíîå îòäåëÿåìîå èç ëåâîãî íîñîâîãî õîäà.
Ñåñòðèíñêèé äèàãíîç:ãíîéíîå îòäåëÿåìîå èç ëåâîãî íîñîâîãî õîäà âñëåäñòâèå âîñïàëèòåëüíîãî ïðîöåññà â ëåâîé âåðõíå÷åëþñòíîé ãàéìîðîâîé ïàçóõè, ñîïðîâîæäàþùååñÿ ãîëîâíîé áîëüþ, ïîâûøåííîé òåìïåðàòóðîé – 38.0Ñ, çàëîæåííîñòüþ íîñà ñëåâà, ñëàáîñòüþ.
Êðàòêîñðî÷íàÿ öåëü: â òå÷åíèå òðåõ äíåéóìåíüøèòü ãíîéíûå âûäåëåíèÿ èç ëåâîãî íîñîâîãî õîäà.
Äîëãîñðî÷íàÿ öåëü: Ê ìîìåíòó âûïèñêè ïàöèåíò íå áóäåò ïðåäúÿâëÿòü æàëîá.
Ïëàíèðîâàíèå:
– Íåçàâèñèìûå:
Îáåñïå÷èòü ïàöèåíòó ôèçè÷åñêèé è ïñèõîëîãè÷åñêèé ïîêîé.
Ñëåäèòü çà æèçíåííî- âàæíûìè ïîêàçàòåëÿìè ( èçìåðÿòü àðòåðèàëüíóþ äàâëåíèþ, òåìïåðàòóðó òåëà, ÷àñòîòà ñåðäå÷íûõ ñîêðàùåíèé ) -3 ðàçà â äåíü.
Âûïîëíÿòü íàçíà÷åíèÿ âðà÷à.
Ñëåäèòü çà ïðîâåäåíèåì âëàæíîé óáîðêè â ïàëàòàõ -2 ðàçà â äåíü.
Ñëåäèòü çà âûïîëíåíèåì ïðîâåòðèâàíèÿ ïàëàò.
Ñäåëàþ òóàëåò íîñà ðàñòâîðîì íàòðèÿ õëîðèäà- 0,9%- 2 ðàçà â äåíü.
Îáåñïå÷ó ïàöèåíòà ñïåöèàëüíîé åìêîñòüþ è ñàëôåòêàìè.
Áóäó ñëåäèòü çà ñîáëþäåíèåì ñàí.ýïèä. ðåæèìà.
Îçíàêîìèòü ïàöèåíòà ñ ðåæèìîì îòäåëåíèÿ.
Áóäó ïðîâîäèòü êâàðöåâàíèå êàáèíåòîâ ïî ãðàôèêó.
– Âçàèìîçàâèñèìûå:
Ïîäãîòîâèòü ïàöèåíòà ê ñäà÷è àíàëèçîâ ( îáùèé àíàëèç ìî÷è, îáùèé àíàëèç êðîâè, ðèíîöèòîãðàììà, ìàçîê èç íîñà).
Ïîäãîòîâèòü ïàöèåíòà ê ðåíòãåíîëîãè÷åñêîìó îáñëåäîâàíèþ.
Ïîäãîòîâèòü ïàöèåíòà ê ôèçèîïðîöåäóðàì .
Íà îáëàñòü ïàçóõè ôèçèîòåðàïåâòè÷åñêèå âîçäåéñòâèÿ (ÓÂ×, óëüòðàôèîëåòîâîå îáëó÷åíèå.
– Çàâèñèìûå:
Ïî íàçíà÷åíèå âðà÷à äàì àíòèáèîòèêèâèäå òàáëåòîê 2-3 ðàçà â äåíü
ïåíèöèëëèíû (àìîêñèöèëëèí, àóãìåíòèí)
ìàêðîëèäû (àçèòðîìèöèí,ýðèòðîìèöèí)
öåôàëîñïîðèíû 3 ïîêîëåíèÿ ( öåôîòàêñèì, öåôòðèàêñîí).
Èììóíîñòèìóëÿòîðû:
ñïðåé ÈÐÑ 19
èìóíîðèêñ.
Êàïëè:
ñèíóôîðòå;
äåðèíàò
Îöåíêà: Ïîñëå ïðîâåäåííîãî ëå÷åíèÿ áîëüíàÿ íå ïðåäúÿâëÿåò æàëîá, áîëè â îáëàñòè ëåâîé âåðõíå÷åëþñòíîé ïàçóõè – îòñóòñòâóþò, çàëîæåííîñòè íîñà ñëåâà – íåò, îòñóòñòâèå – ãíîéíîãî îòäåëÿåìîãî èç ëåâîãî íîñîâîãî õîäà, ïðåêðàòèëàñü ãîëîâíàÿ áîëü â îáëàñòè òåìåíè, ñëàáîñòè è ïîâûøåíèÿ òåìïåðàòóðû òåëà – íåò, áîëüíàÿ âûïèñàëàñü ñ âûçäîðîâëåíèåì.
Âûâîä
1. ß èçó÷èëà ïîíÿòèå è êëàññèôèêàöèþ ñèíóñèòîâ.
2. ß èçó÷èëà ýòèîëîãèþ, êëèíè÷åñêóþ êàðòèíó, ìåòîäû äèàãíîñòèêè è ëå÷åíèå, ïðîôèëàêòèêó ñèíóñèòîâ.
3. ß èçó÷èëà ñåñòðèíñêèé ïðîöåññ ïðè ñèíóñèòàõ â êîíêðåòíîé ñèòóàöèîííîé çàäà÷å.
Çàêëþ÷åíèå
Èç ïðîäåëàííîé ìíîé ðàáîòû ìîæíî ñäåëàòü âûâîä, ÷òî ïðîäîëæàåòñÿ ïîñòîÿííûé ðîñò áîëåçíåé âåðõíèõ äûõàòåëüíûõ ïóòåé, â òîì ÷èñëå îñòðûé ñèíóñèò. Ýòîìó ñïîñîáñòâóþò ðîñò óñòîé÷èâîñòè ìèêðîôëîðû, óâåëè÷åíèå ïàöèåíòîâ ñî ñíèæåííûì èììóíèòåòîì, íåðàöèîíàëüíîå ëå÷åíèå çàáîëåâàíèé íîñîâîé ïîëîñòè, íåñâîåâðåìåííîå îáðàùåíèå ê ËÎÐ- âðà÷ó.
Îñòðûé ãàéìîðèò ìîæåò ïðèâåñòè ê ñåðüåçíûì âíóòðè÷åðåïíûì îñëîæíåíèÿì, ïîýòîìó òàê âàæíà ðîëü ìåäèöèíñêîé ñåñòðû, åå ñîöèàëüíàÿ àêòèâíîñòü, âûñîêèé óðîâåíü ïðîôåññèîíàëèçìà äëÿ ñâîåâðåìåííîãî âûÿâëåíèÿ, äèàãíîñòèêè è ëå÷åíèÿ ïàöèåíòîâ ñ îñòðûì ñèíóñèòîì.
Ñïèñîê ëèòåðàòóðû
Îñíîâíàÿ:
1.Â.Ò. Ïàëü÷óí, Ì.Ì. Ìàãîìåäîâ, Ë.À. Ëó÷èõèí
Îòîðèíîëàðèíãîëîãèÿ : ó÷åáíèê.- Ì.:ÃÎÝÒÀÐ- Ìåäèà, 2008.
2. Êèñåëåâ À.Ñ., Óñà÷åâ Â.È., Ñîëäàòîâ È.Á. è äð. Îòîðèíîëàðèíãîëîãèÿ Ó÷åáíèê. – Ñàíêò-Ïåòåðáóðã, 2000 ã.
Äîïîëíèòåëüíàÿ:
1. Ëèõà÷åâ À.Ã.. Ñïðàâî÷íèê ïî îòîðèíîëàðèíãîëîãèè. – 4-å èçäàíèå, ñòåðåîòèï. – Ìîñêâà, 1984 ã.
2. Ìèøåíüêèí Í.Â., Äðà÷óê À.È., Èâàíîâà Ë.È., Äàøêåâè÷ Þ.Ì. Êëèíè÷åñêàÿ îòîðèíîëàðèíãîëîãèÿ: Ó÷åáíîå ïîñîáèå. – Îìñê, 1990 ã.
Èíòåðíåò ðåñóðñû:
https://medside.ru/ostryygaymorit
https://lookmedbook.ru/disease/ostryy gaymorit
Ðàçìåùåíî íà Allbest.ru
…
Источник
Наиболее частым осложнением ОРВИ как у детей, так и у взрослых является синусит – воспаление слизистой оболочки одной или нескольких носовых придаточных пазух.
- Пациенты жалуются на заложенность носа, выделения, тяжесть и неприятные ощущения в лобной или околоносовой зонах лица, нередко повышается температура тела.
- Боли при синусите часто имеют пульсирующий характер, они усиливаются при резких движениях и наклонах головы. Заболевание ошибочно не считают опасным, однако оно существенно ухудшает качество жизни. Без адекватного лечения синусит легко переходит в хроническую форму, а в отдельных случаях возможно развитие осложнений, чреватых серьезными последствиями.

Симптомы и признаки синусита
Синусит – одно из наиболее распространенных заболеваний. Своевременная диагностика и терапия позволяют быстро избавиться от болей и других неприятных ощущений, но запущенные случаи поддаются лечению с трудом. Он может протекать в острой форме с повышением температуры и характерными признаками, а также вялотекущей.
При синусите наблюдаются следующие симптомы:
- продолжительный насморк, заложенность обеих или одной ноздри, прозрачные или зеленовато-желтоватые выделения, иногда со сгустками крови, усиливающиеся в утреннее время;
- ощущение сухости, сохраняющееся в течение дня;
- раздражение в зоне гортани вечером и ночью, вызывающее сухой кашель;
- отечность, болевые ощущения, повышенная чувствительность в околоносовой и лобной зонах;
- снижение обоняния;
- высокая температура при острой форме, субфебрильная (37–37,5°) при хронической;
- повышенная утомляемость и раздражительность, снижение аппетита.
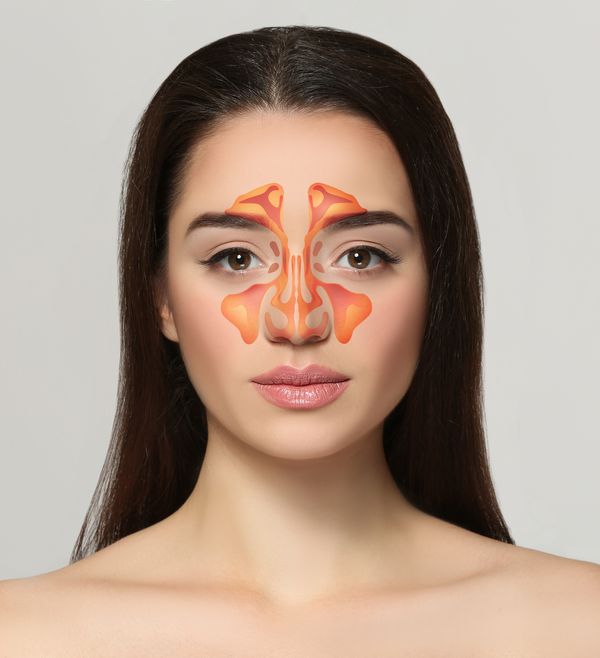
Частным случаем синусита является гайморит, и путать их не стоит. Для понимания сути терминов следует обратиться к анатомии. Синусы – воздушные полости в носовой зоне, необходимые в первую очередь для согревания и увлажнения вдыхаемого воздуха.
У человека есть парные пазухи:
- верхнечелюстные (гайморовы);
- лобные;
- решетчатые, а также одиночная клиновидная.
Все они связаны между собой каналами и покрыты слизистой оболочкой. Когда развивается воспалительный процесс, слизистая отекает и блокирует каналы, из-за чего жидкость застаивается и вызывает неприятные ощущения. В зависимости от локализации воспаления различают гайморит – воспаление в верхнечелюстных пазухах, фронтит – в лобных, этмоидит – в решетчатых, сфеноидит – в клиновидной.
Синусит может быть лево- или правосторонним, а также двухсторонним.
Причины развития
Чаще всего синусит у взрослых возникает из-за вирусной инфекции, реже – из-за бактериальной или грибковой. Слизистая пазух покрыта мерцательным эпителием, который задерживает бактерии, вирусы и пыль, поступающие вместе с вдыхаемым воздухом. В норме слизь быстро удаляется, не позволяя болезнетворным микроорганизмам начать свою деятельность. Но при сбоях этого механизма слизистая оперативно не обновляется, и вирусы успевают проникнуть в эпителиальные клетки. Начинается воспаление, сосуды увеличиваются, что приводит к усилению их проницаемости, появляются выделения из носа. Нарушается дренаж пазух, а это создает идеальные условия для бактериальной инфекции, присоединяющейся к вирусной при отсутствии адекватного лечения. При бактериальном синусите выделения из носа приобретают желтоватый оттенок, при гнойном – зеленоватый.
Кроме того, болезнь может возникнуть по ряду других причин. Среди них:
- аденоидные вегетации (патологическое увеличение миндалин, затрудняющее носовое дыхание);
- аллергия, выраженная ринитом;
- аномалии носовой перегородки, полипы, травмы;
- кариес зубов, осложнения после хирургических стоматологических операций;
- стрессы (психосоматический фактор).
Синусит бывает острым (длится менее 12 недель, отмечается высокая температура и общая интоксикация организма), рецидивирующим (до 4 случаев в год) и хроническим (длится более 12 недель). Без надлежащего лечения острый синусит может легко переходить в хроническую форму со слабо выраженной симптоматикой, при которой наблюдаются периоды ремиссии и рецидивов.
Факторы риска и осложнения
Острый синусит с высокой температурой развивается у людей с ослабленной иммунной системой и хроническими заболеваниями. Тяжелее он протекает у лиц, не придерживающихся принципов здорового питания, имеющих вредные привычки, в частности, курящих, не занимающихся спортом и не закаленных. Развитию болезни способствуют такие анатомические особенности, как увеличенная раковина носа и суженные носовые проходы, из-за которых отхождение слизи затрудняется.
На фоне сниженного иммунитета в носовой полости также может поселиться грибок, особенно если им уже поражены ногти или кожа на руках или ногах.
Неправильное лечение синусита приводит к осложнениям. Среди них:
- попадание инфекции в общий кровоток;
- поражение других тканей и органов, расположенных в черепе (особенно опасно для глаз и внутреннего уха);
- ухудшение обоняния, вплоть до полного его исчезновения.
Для предотвращения развития осложнений следует отказаться от самолечения и строго следовать рекомендациям врача. Особенную тревогу вызывают гнойные выделения.
Диагностика синусита
Лечением синуситов занимается врач-оториноларинголог, но в случае наличия психопатических факторов необходимо привлечение психотерапевта. Доктор выслушивает жалобы больного и исследует его нос (выполняет риноскопию) с помощью специальных зеркал. Помогает ему в этом источник локального света – налобный рефлектор-зеркало. Кроме того, осматриваются гортань и глотка, а также уши с помощью ушных воронок.
Для точной оценки состояния носовых пазух и диагностики заболевания применяются следующие виды исследования:
- риноскопия – проводится с помощью риноскопа для осмотра носовой перегородки, установления степени отечности и раздражения слизистой;
- эндоскопическое исследование с помощью оптики – показывает наличие воспалительного процесса в пазухах, полипов и других патологий, состояние слизистой и носовой перегородки;
- рентгенография – фиксирует очаги воспаления;
- компьютерная томография – помимо зон воспаления выявляет осложнения;
- пункция – забор проб из носовых пазух для исследования на присутствие бактериальной инфекции.
Как вылечить синусит у взрослых
Данное заболевание бывает катарального, гнойного, смешанного типа.
При катаральном течении наблюдаются обильные выделения и отек пазух носа. При правильном лечении выздоровление наступает сравнительно быстро.
При гнойном синусите в придатках развиваются бактерии и другие патогенные микроорганизмы. Повышается температура, наблюдается общая интоксикация, выделения становятся зеленоватыми. Без адекватного лечения воспаление может перейти на костную ткань.
Если возбудителем стали вирусы, симптоматика напоминает простуду: неприятные ощущения в горле, насморк, заложенный нос, кашель. В этом случае антибиотики не назначаются. Главная терапия – постельный режим, много теплого питья, солевые назальные спреи для промывания. При высокой температуре назначаются жаропонижающие препараты. В норме выздоровление происходит через 7–10 дней, при затяжном процессе следует бить тревогу.
Если выделения из носа стали густыми, с зеленовато-желтым оттенком, отек не проходит, после дополнительного исследования могут быть назначены антибиотики. В этом случае человек выздоравливает через 10–14 дней.
Синусит может быть аллергическим – болезнь приобретает хронический характер и проявляется в течение всего года. Лечение предполагает выявление аллергена и прием антигистаминных препаратов. Не исключено назначение иммунотерапии.
Ранее при лечении синусита широко применялись сосудосуживающие капли, на какое-то время уменьшающие отек слизистой. Но оказалось, что их длительное применение (свыше 5 дней) ухудшает состояние мерцательного эпителия и приводит к развитию медикаментозного насморка. А у детей даже могут возникнуть симптомы отравления. Немалые проблемы появляются также из-за бесконтрольного употребления антибиотиков и противовирусных препаратов.
Когда медикаментозная терапия не дает ожидаемых результатов, выполняется хирургическая процедура – пункция. Для удаления скопившейся жидкости делается прокол, а потом пазухи носа промывают антисептическими растворами. Устранение кривизны перегородки, удаление полипов и опухолей также не обходится без хирургического вмешательства. При лечении дополнительно могут назначаться физиотерапевтические процедуры: прогревание, лазерная и магнитная терапия.
Подобрать правильное средство от синусита с учетом результатов исследований может только врач. Универсальной таблетки от этой болезни нет, подход к каждому пациенту индивидуальный.

Одонтогенный синусит
Особое место занимает одонтогенный верхнечелюстной синусит, возникающий из-за проблем с зубами. Он бывает перфоративным, а также хроническим, нередко – гнойным.
Главные причины развития:
- кариес и периодонтит;
- остеомиелит, нагноившиеся кисты верхней челюсти;
- перфорации верхнечелюстной полости, наличие остатков корней вследствие удаления сильно запущенных зубов;
- непрорезавшиеся зубы;
- неаккуратная работа стоматолога при пломбировании зубных каналов.
Также случается, что корни зуба прорастают в верхнечелюстную пазуху, у их верхушек возникают гранулемы, субпериостальные абсцессы.
Заболевание диагностируется при помощи рентгенографического или томографического исследования.
Его отличительными особенностями являются:
- одностороннее поражение верхнечелюстной пазухи (при инфекции преимущественно развивается двухсторонний синусит);
- отсутствие анатомических предрасположенностей к развитию – искривления носовой перегородки и других аномалий.
Лечение проводится только хирургическим методом.
Домашние средства лечения синусита
В острый период болезни в домашних условиях рекомендуется делать только промывание носа изотоническим (0,9%-м) солевым раствором или отваром лекарственных трав и пить побольше теплых чаев.
- Отвары можно приготовить из зверобоя, эвкалипта, шалфея, календулы, имеющих антибактериальные свойства, а также ромашки, мяты, липы, обладающих спазмолитическим действием. Отвар должен быть свежеприготовленным.
- Флаконы со стерильным солевым раствором нужной концентрации продаются в аптеке. Дома 9 граммов поваренной или морской соли растворяются в 1 литре кипяченой воды.
- Когда острый период позади, можно делать паровые ингаляции с маслами эвкалипта, ментола. С этой целью используется ингалятор или ароматическая лампа. Рекомендуется отказаться от приема кофе и алкогольных напитков, выводящих из организма жидкость. Полезен чай с медом, шиповником и/или имбирем. Хороший эффект дает массаж околоносовых пазух и дыхательная гимнастика. Можно прогревать нос, однако это противопоказано при температуре и гнойном синусите.
Мифы и опасные заблуждения о лечении синусита
Бытует мнение, что синусит – несерьезная болезнь, которая через неделю закончится и без лечения. Однако стоит помнить: носовые пазухи размещаются близко к головному мозгу и глазам, на которые может перекинуться воспалительный процесс при неблагоприятных обстоятельствах. Следует также иметь в виду, что иногда естественное отверстие, соединяющее полости пазух и носа, блокируется, тогда выделений нет вообще. В этом случае для диагностики применяют пункцию и рентген.
Еще один миф связан с проколами. Говорят, что после одного прокола придется делать эту процедуру постоянно. Но сегодня это осуществляется быстро и безболезненно, под местной анестезией. Место прокола заживает, не меняя анатомии пазухи.
Синусит при беременности
Из-за гормональных изменений при беременности почти у 30 % женщин отмечается отечность слизистой носа и его заложенность. Это усложняет выход слизи наружу и создает идеальные условия для размножения в пазухах бактерий. Повышенная нагрузка на иммунную систему приводит к ослаблению защитного механизма, вследствие чего может появиться инфекционный риносинусит. Нарушения носового дыхания вплоть до его полной блокировки приводят к недостаточному насыщению крови матери кислородом, что чревато гипоксией плода. Это особенно опасно в первом триместре беременности, когда формируются жизненно важные органы. Если синусит имеет инфекционную природу, начинается интоксикация всего организма. Чаще всего поражаются гайморовы и лобные пазухи.
Провести полноценное лечение синусита при беременности невозможно, поскольку многие препараты негативно воздействуют на плод. Поэтому во избежание присоединения бактериальной инфекции и развития осложнений при первых признаках ОРВИ и аллергического насморка следует сразу обращаться к врачу.
Основной метод лечения синусита при беременности – промывание носа водно-солевым раствором и отварами лекарственных трав для удаления слизи, снижения отека, восстановления дренажной функции. Рекомендуются также сухое тепло, ингаляции, но все терапевтические приемы следует обсуждать с врачом.
При беременности нельзя делать рентген, поэтому диагностика выполняется на основе пальпации и риноскопии. Исключаются аллергический синусит и вазомоторный насморк, а в случае инфекционного синусита определяется вид возбудителя. Беременным можно делать прокол под местной анестезией. Образец берут на бактериологический посев, а потом пазухи промывают антисептическими растворами. В случаях сильного бактериального синусита возможно назначение антибиотиков, имеющих минимальный риск для плода.
Синусит у детей
Верхнечелюстные пазухи полностью формируются к 7 годам, поэтому у детей чаще всего бывает фронтит и этмоидальный синусит. Их симптоматика такая же, как у взрослых, но проявляется она ярче. Заболевание начинается с заложенности носа и сухого кашля в вечернее (ночное) время. Потом появляется головная боль, снижается аппетит.
У детей до года этмоидит протекает особенно тяжело. Наблюдается сильная интоксикация, отечность и обильные выделения. Не исключена опасность инфицирования бронхолегочной системы и даже развития сепсиса.
У детей от 1 года до 3 лет возможно еще и инфицирование глаз, 4–7 лет – поражение гайморовых пазух, более старших – воспаление лобной части.
Профилактика
Для профилактики синуситов следует поддерживать свой иммунный статус на должном уровне. Для этого рекомендуется вести здоровый образ жизни, обогащать меню овощами и фруктами, закаляться, заниматься спортом. Синуситы часто возникают после ОРВИ и гриппа, потому перед началом эпидемического периода целесообразно пройти вакцинацию. При появлении первых признаков воспаления носовых пазух следует обращаться к врачу для адекватного лечения, не позволяющего болезни перейти в хроническую форму. Кроме того, важно своевременно выявлять и исправлять дефекты носовой перегородки (искривления), из-за которых отхождение слизи может затрудняться, а также регулярно проводить санацию ротовой полости.
Источник