Ринит фарингит и бронхит
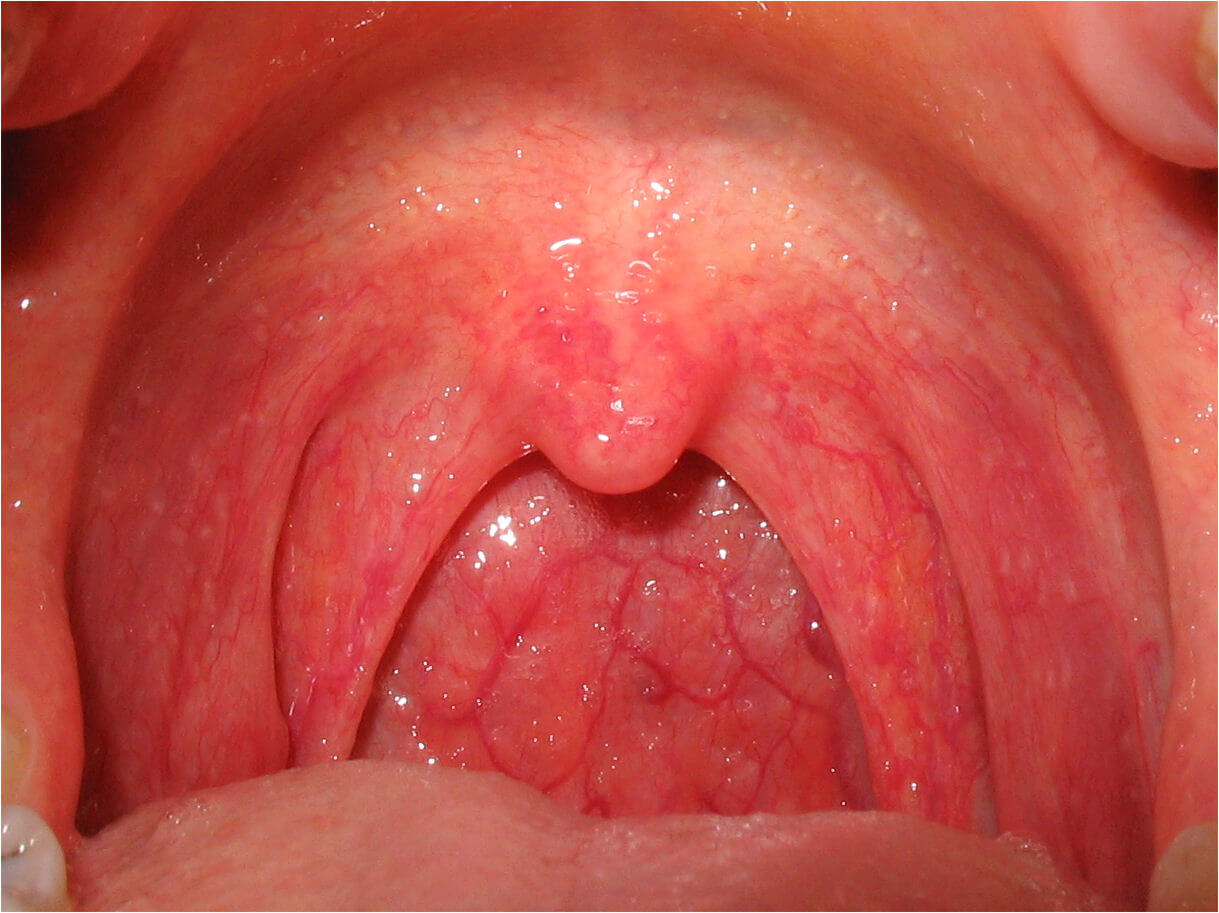
Прежде, чем лечить простуду, выясните, чем вы на самом деле болеете.
Фото: Николай СУХОВЕЙ
Разобраться нам помогла врач высшей категории, кандидат медицинских наук, доцент кафедры оториноларингологии БелМАПО Жанна Романова.
10 ДНЕЙ ЛЕЧЕНИЯ – И ПРОСТУДЫ БЫТЬ НЕ ДОЛЖНО?
Вспомните, когда вы в последний раз простужались, что вас беспокоило? Насморк, кашель или боль в горле? Скорее всего, и то, и другое, и третье.
– Очень редко заболевания бывают изолированными. Только насморк и больше ничего – такого сегодня практически не бывает, – говорит Жанна Григорьевна. – Причем толчком при простуде может служить как вирус, так и банальное переохлаждение. Оделись не по сезону, выпили очень холодный напиток, съели мороженое – и начинаем шмыгать носом и покашливать.
– Многие из нас предпочитают не беспокоить врачей из-за простуды. Ну, подумаешь, горло болит или насморк начинается…
– Самолечением можно заниматься первые несколько дней. Если вы делаете все возможное, а простуда не отступает, срочно бегите к врачу. Заработать себе хроническую форму заболевания можно очень быстро. К тому же ни один человек не способен сам определить, какая флора вызвала болезнь: микробная или вирусная. А ведь лечение будет разным. Даже если взять три человека с одним и тем же диагнозом им может быть назначено три разных вида лечения. Есть ведь индивидуальные особенности организма, какие-то противопоказания. Не случайно доктор должен вначале изучить анамнез пациента, посмотреть, чем он болел раньше, как часто у него были обострения заболевания.
– А как врач вообще определяет, чем болеет пациент? По сути, симптомы у простудных заболеваний очень схожие.
– Опытный доктор даже на слух может приблизительно определить уровень кашля, предположить, что именно воспалилось: глотка, гортань, трахея. По цвету слизистой оболочки доктор также предположительно может установить, какая инфекция вызвала заболевание: вирусная или бактериальная. Изучается симптоматика болезни и назначается базовое лечение. Если человек болеет не первый раз за последнее время, если доктор сомневается в диагнозе, делают мазок на флору и чувствительность к антибиотикам. Иногда пациента необходимо проконсультировать у врача-иммунолога.
Иммунитет у людей страдает. И это во всем мире. В больших городах довольно плохая экология, загазованность автомобилями, крупными предприятиями. Мы стоим на остановке и вынуждены вдыхать чужой сигаретный дым. Конечно, все это влияет на наш иммунитет. Очень важно общее состояние здоровья человека, его желание быть здоровым, вести здоровый образ жизни, проводить профилактику болезней. Вот почему я радею за то, например, чтобы все делали прививки от гриппа.
– Очень многие жалуются, что кашель нынче лечат по месяцу. Почему его невозможно остановить?
– Кашель бывает разный. И победить его можно, если лечить конкретную причину, которая его вызывает. Мы опять же возвращаемся к тому, что не стоит пренебрегать визитом к доктору. В среднем ларингит, трахеит лечатся за 10-12 дней. Если причина в вирусе, то кашель становится затяжным и лечить его сложнее.
НЕ ГРУЗИТЕ ОРГАНИЗМ АНТИБИОТИКАМИ
– Я очень приветствую тот факт, что целый ряд препаратов, особенно антибиотиков, начали продавать по рецептам, – говорит Жанна Романова. – Нельзя приходить в аптеку и выбирать то, что посоветовал друг, реклама, интернет или даже провизор. Я очень уважаю труд фармацевтов, но все же они не врачи-клиницисты. Каждого пациента нужно осмотреть, собрать анамнез. Печально, когда к тебе приходит ребенок, которого уже залечили до такой степени, что на его простудное заболевание не действует большинство препаратов и приходится назначать лекарства более широкого спектра действия. Конечно, наша фармацевтика пока еще справляется, но и микробы двигаются вперед. К сожалению, не все пациенты соблюдают предписания врача. Если назначается курс лечения на пять дней, то лекарства нужно принимать пять дней, а не три или четыре. Один раз не долечили, второй раз – на третий уже приходится назначать другие, более серьезные препараты. Вот почему появляются хронические формы болезни.
– Правильно ли сразу назначать антибиотики?
– Антибиотики сходу могут быть назначены, если врач уверен, что заболевание вызвано бактериальной флорой. Но после первого чиха грузить свой организм антибиотиками нельзя. Лучше попарить ноги и попить чай с малиной, выпить таблеточку витамина С. Эффект будет тот же, зато здоровье сбережете.
КСТАТИ
КАКИЕ МОГУТ БЫТЬ ПРОСТУДЫ?
Ринит
Так называется обычный насморк. Это то, что мы можем подхватить в любой момент, промочив ноги, переохладившись. Чаще всего именно с насморка начинается любое простудное заболевание.
Синусит
Если насморк не пролечен, воспаление распространяется на околоносовые пазухи. Появляется тяжесть и боли в голове, дискомфорт, гнойные выделения из носа, заложенность носа. В народе это заболевание называют гайморитом. При более осложненных случаях отекают мягкие ткани лица, глаза, что требует срочного хирургического лечения.
Фарингит
При этом заболевании воспаляется задняя стенка глотки. Иногда все начинается с насморка, затем слизь из носа затекает в горло, и появляются симптомы фарингита: боль, жжение, першение в горле, горло, что называется, «дерет». Появляется кашель, но только поверхностный.
Тонзиллит
Это воспаление миндалин. Бывает два вида тонзиллита: острый и хронический. Острый тонзиллит еще называют ангиной. При хронической форме болезни миндалины воспаляются, в них появляются пробки, гнойные выделения. Бывает, что человек всю жизнь живет с хроническим тонзиллитом, но постоянно следит за ним, вовремя пролечивает, и болезнь его не беспокоит. Но в любой момент хроническая форма может обостриться. Кстати, если вы хотя бы один раз в год болеете ангиной – у вас хронический тонзиллит.
При остром тонзиллите (ангине) человека мучает очень сильная боль в горле – такая, что иногда невозможно проглотить пищу. Увеличиваются лимфатические узлы.
Ларингит
Это воспаление гортани. Многие ошибочно считают, что ларингит – детское заболевание. На самом деле, этим недугом страдают очень часто специалисты голосовых профессий: учителя, певцы, ораторы, ведущие и т.д. То есть ларингит возникает из-за большой нагрузки на связки. Однако чаще всего ларингит может возникать при бактериально-вирусной инфекции. Симптомы: голос осипает, становится хриплым. Человеку трудно говорить, появляется кашель.
Трахеит
При этом заболевании воспаляется слизистая трахеи, появляется кашель, в трахее образуется вязкий секрет – мокрота. Кашель при этом может быть как сухим, так и влажным. Так называемый сухой трахеит появляется, когда трахея становится ярко-красного цвета, но мокроты при этом нет, человек надрывно кашляет, ему очень больно, сильно дерет горло. Кашель глубокий. Голос становится грубым, теряет звонкость. Чтобы пролечить это заболевание, врачи назначают препараты, разжижающие мокроту, а затем – отхаркивающие. Ни в коем случае нельзя при трахеите назначать препараты, подавляющие кашель.
Бронхит
Если человек не долечил трахеит, либо трахеит был изначально вызван микробной флорой, воспаление спускается еще ниже и переходит на бронхи. Кашель при этом грудной. Появляется боль в грудной клетке. Так как бронхи соединяются с легкими, очень важно вовремя вылечить бронхит. Иначе может развиться пневмония.
БУДЬ В КУРСЕ!
Как лечить разные виды простуд?
Пять шагов скорой помощи при первых симптомах простуды
1. Промываем нос.
Пользуемся либо готовыми растворами, которые продаются в любой аптеке, либо делаем раствор в домашних условиях. В стакане кипяченой воды растворяем четверть чайной ложки соли. Температура жидкости должна быть комфортной.
2. Полощем горло.
При болях в горле помогут специальные пастилки, спреи от боли в горле. В домашних условиях начинаем полоскать горло отварами ромашки, эвкалипта или содовыми растворами. Жидкость должна быть теплой, но не горячей. Полоскания повторяем 4-6 раз в день.
3. Не сбиваем температуру.
Если вы чувствуете себя комфортно и температура не выше +38,0, не спешите сбивать ее. Дайте возможность вашему организму самому побороть болезнь.
4. Правильно лечим кашель.
Слизь, мокрота должны выйти из организма. То есть вначале принимаем препараты, разжижающие мокроту, а уже потом – улучшающие ее отхождение.
5. Пьем много жидкости.
Самое главное при простудах – это пить много жидкости и постоянно находиться в тепле. Если нет температуры, то можно попарить ноги, надеть теплые шерстяные носки, укутать шею теплым шарфом. Чаи, отвары, морсы не должны быть слишком горячими. Питьевая вода комнатной температуры тоже подойдет. Обильное питье поможет быстрее вывести токсины из организма.
6. Принимаем витамины
Если вы заболели – не забывайте принимать витамин С (аскорбиновую кислоту). Это могут быть фрукты (лимоны, черная смородина, клюква и т.д.) или же любая аптечная его форма. Только у вас при этом не должно быть аллергии на этот препарат.
КСТАТИ
Вы уверены, что хорошо знаете свое тело? Пройдите наш тест и выясните это. Тест – по ССЫЛКЕ.
Источник

Фарингит – это воспалительное поражение слизистых оболочек и лимфоидных тканей задней стенки глотки. Процесс имеет инфекционную, химическую или механическую природу и в отсутствие лечения может распространяться на более глубокие структуры организма. Редко проявляется как самостоятельная патология и часто является симптомом общего поражения или следствием локального очага инфекции при тонзиллитах, синуситах, зубном кариесе, стоматитах. Может сочетаться с насморком, слезотечением, увеличением локальных лимфоузлов в области шеи.
Подробную консультацию о том, как предотвратить фарингит, узнать что это за болезнь, и как ее лечить, можно получить у ЛОР-врача.
Классификация фарингитов
Различают:
- острый фарингит – протекает в резкой форме, имеет ярко выраженную симптоматику воспалительного процесса;
- хронический фарингит – отличается вялотекущим воспалительным процессом с незначительными проявлениями.
С учетом этиологии, классификация фарингитов выглядит следующим образом:
- инфекционная форма – источником патологии могут быть вирусы, бактерии, грибки;
- аллергическая – проявляется на фоне поллинозов, как составная часть аллергического поражения дыхательных путей;
- посттравматическая – возникает при механическом или химическом поражении слизистой оболочки глотки.

По форме протекания заболевание может быть:
- катаральным, или простым – классическое проявление в виде простудного воспаления глотки на фоне ОРВИ; объединяет почти 70% всех острых случаев заболевания;
- атрофическим – проявляется сухостью и истончением слизистых оболочек;
- гипертрофическим, или гранулезным – с припухлостью мягких участков неба и разрастанием лимфоидной ткани;
- смешанным.
Фарингит: причины развития
В норме человек дышит через нос. Проходя через носовые ходы и камеры, воздух согревается, очищается, увлажняется и поступает в глотку, трахею и бронхи уже подготовленным, то есть лишенным значительной части пыли, вирусов, бактерий и аллергенов.
Дыхание через рот – запасная альтернатива для экстренных случаев, когда нос не в состоянии выполнять свою функцию. Но в этом случае организм лишается естественной защиты: воздух не очищается, не согревается и содержит полный набор инфекционных возбудителей.
Таким образом, ротовое дыхание, особенно на холодном или загрязненном раздражителями воздухе – главная причина воспаления глотки.
Факторы развития патологии:
- вирусные инфекции – возбудители аденовируса, ОРВИ, герпеса, кори, краснухи;
- бактериальные инфекции – на основе стрептококка, стафилококка, пневмококка и даже гонококка (при слабом иммунитете и обширном поражении всего организма);
- грибковая инфекция – на первом месте грибки кандида, которые вызывают молочницу ротовой полости;
- различные аллергены, чаще всего воздушные – пыльца, шерсть, пылевые частицы;
- желудочно-кишечные заболевания с выраженным рефлюксом – забросом желудочных соков вверх по пищеводу;
- пересушенный и загрязненный химическими веществами воздух;
- злоупотребление острой пищей, раздражающей глотку и пищевод;
- механические травмы слизистой глотки.
Здоровый организм все эти факторы способен пересилить самостоятельно. Однако благоприятным фоном для развития патологии могут стать:
- ослабление иммунной системы;
- удаление миндалин в анамнезе;
- постоянные стрессы и недосыпания,
- гормональные нарушения при заболеваниях щитовидной железы, сахарном диабете или в период менопаузы;
- резкие температурные скачки – перегрев, переохлаждение;
- вредные привычки – табак, алкоголь нарушают работу сосудов и негативно влияют на состояние иммунитета;
- недостаток витаминов и минералов в организме – в частности, витамина А, который влияет на локальный иммунитет в слизистых тканях;
- врожденные особенности строения глотки.
Факторы, которые провоцируют острую форму заболевания связаны преимущественно с инфекциями, а хроническую – с различными раздражителями (рефлюксом, грязным воздухом, острой пищей и т.п.). Отличие заключается и в интенсивности их воздействия. При остром фарингите реакция проявляется практически сразу и протекает в ярко выраженной форме с большой вероятностью полного излечения.
Хронический процесс развивается как ответ на недолеченную острую форму или при длительном воздействии неблагоприятных причин – например, при постоянной работе в помещении с сухим пыльным воздухом.
Внимание! Высокий риск хронического воспаления глотки характерен для профессиональных певцов, лекторов, дикторов – всех тех, чья деятельность связана с нагрузкой на голосовые связки.
Неподдающиеся симптоматическому лечению боли в области глотки могут быть следствием специфических системных заболеваний и нервных синдромов.
Симптомы и признаки
Общие симптомы заболевания:
- гиперемия (покраснение) слизистых тканей;
- гиперпластические (с разрастанием лимфоидной ткани) или атрофические (с истончением тканей) изменения слизистых оболочек;
- ощущение сухости и першения в горле, сухой кашель;
- болевой синдром, особенно выраженный при глотании;
- высыпания на слизистой оболочке, в некоторых случаях гнойный налет;
- утренние отхаркивания скопившейся за ночь вязкой слизи.

При острой форме общие признаки заболевания ярко выражены, наблюдается отечность тканей, слабость и недомогание, температура до 38°С, болезненность прилегающих лимфоузлов – затылочных, шейных. Нередко воспалительный процесс распространяется на прилегающие органы — возникает ринит, конъюнктивит, отит.
Для хронической формы повышение температуры нехарактерно, реакции со стороны лимфоидной ткани также незначительны. Основная симптоматика – сухость слизистой оболочки, раздражение тканей, постоянное желание откашляться.
Диагностика фарингита
Для обследования и постановки диагноза используют осмотр, а также лабораторные и инструментальные методы диагностики.
Визуальный осмотр включает оценку общего состояние, пальпацию шейных и затылочных лимфоузлов. Основной метод – фарингоскопия задней стенки глотки прямым методом – с использованием шпателя и источника света.
Лабораторное исследование включает:
- взятие мазка из зева на бакпосев, ИФА и ПЦР для определения бактериального, грибкового и вирусного возбудителя; отдельное внимание уделяют методам выделения БГСА (бета-гемолитического стрептококка А) – особо устойчивого инфекционного возбудителя;
- общий анализ крови для выявления воспалительного процесса, дифференциальной диагностики мононуклеоза и других болезней крови;
- общий анализ мочи – для оценки работы мочевыделительной системы.
Инструментальная диагностика дополняет визуальную оценку состояния пациента и представляет собой разновидность непрямой фарингоскопии с использованием прибора — фарингоскопа.
Нередко воспаление глотки является первым признаком не только общих инфекционных заболеваний, но и серьезных аутоиммунных, неврологических, системных нарушений. Например:
- синдром Пламмера-Винсона – системная патология на фоне железодефицитной анемии; проявляется сужением пищевода, нарушением глотания и атрофией слизистых оболочек верхних дыхательных путей, в том числе глотки;
- синдром Шегрена, или «сухой синдром» – аутоиммунная патология, которая проявляется в выраженной сухости кожных и слизистых покровов тела;
- синдром Игла, или шилоподъязычный синдром – врожденная патология с аномально длинным отростком височной кости, наличие которого создает постоянное ощущение инородного тела в глотке с хроническим воспалением слизистой оболочки и болевым синдромом;
- невралгии прилегающих нервов (языкоглоточного или блуждающего) также могут стать источником болезненных ощущений в верхней части дыхательных путей.
Во всех этих случаях требуется проведение дифференциальной диагностики с использованием рентгенографии, микроскопии крови, иммуносерологических исследований. Параллельно к обследованию могут привлекаться врачи других специальностей – неврологи, эндокринологи, аллергологи, гематологи, кардиологи.
Лечение патологии
ЛОР-врач назначает схему лечения с учетом этиологии и формы протекания болезни. Оптимальный подход: симптоматическое лечение для устранения или ослабления неприятных ощущений с параллельным воздействием на причину патологии.
Преимущественно используют консервативную терапию медикаментозными препаратами. Назначают:
- антибактериальные препараты местного действия;
- противовоспалительные средства;
- локальные обезболивающие;
- иммуномодуляторы – для стимуляции иммунной системы;
- витаминные препараты;
- лекарства для поддержки и коррекции работы сердечно-сосудистой, гормональной, пищеварительной систем (при необходимости).

Чаще всего применяются: аэрозоли, спреи, растворы для полоскания, леденцы – для местного применения; таблетки, капсулы, инъекционные формы (реже) – для воздействия на весь организм.
Внимание! В период лечения пациент должен воздерживаться от курения. В противном случае, ни один врач не гарантирует эффективность терапии.
Быстрому излечению также способствует:
- щадящий режим – дыхание увлажненным воздухом, минимальное использование голоса;
- теплое обильное питье;
- отказ от острых и раздражающих слизистые стенки продуктов питания.
В качестве вспомогательного приема, а также для устранения симптомов хронического неинфекционного фарингита можно использовать растительные лекарственные средства. Хорошо снимают раздражение теплые полоскания настоями ромашки, календулы, шалфея, коры дуба – по 5-6 раз в течение дня, а также ингаляции настоями или эфирными маслами сосны, мяты перечной, мелиссы лекарственной.
При выраженной гипертрофии слизистой оболочки глотки используют хирургические методы лечения – криодеструкцию, лазерную коагуляцию.
Осложнения фарингитов
Несерьезное отношение к лечению может спровоцировать всевозможные осложнения:
- внутриглоточные и заглоточные абсцессы;
- ревматические изменения тканей – появление узелков в структурах опорно-двигательного аппарата, патологические изменения в тканях сердца и сосудов;
- постинфекционный гломерулонефрит (особенно характерен при стрептококковой инфекции);
- различные формы отитов;
- лимфадениты;
- воспаления слюнных желез;
- трахеиты, бронхиты и пневмонии;
- сепсис (в особо тяжелых случаях).
Профилактика заболевания
Профилактические меры для предотвращения патологии могут быть специфическими и общими. Общие направлены на закаливание и оздоровление организма. Они подразумевают прогулки на свежем воздухе, занятия спортом, отказ от вредных привычек, правильное здоровое питание. Тем, кто уже находится в группе риска, следует обратить внимание на специфические меры:
- создайте необходимую влажность воздуха в доме и на рабочем месте с помощью увлажнителя – излишне сухая атмосфера высушивает слизистую оболочку, что приводит к ее раздражению;
- пейте больше чистой воды – это предотвратит пересыхание глотки;
- воздерживайтесь от частого употребления острой пищи;
- при наличии хронического рефлюкса приподнимите изголовье своей кровати на 10-15 см, чтобы избежать раздражающего воздействия кислот в ночное время; в этих же целях будет полезно не есть и не пить за 3-4 часа перед сном;
- обогащайте свой рацион витаминами и минералами для профилактики гипо- и авитаминозов;
- введите в рацион питания продукты, обладающие бактерицидными свойствами: чеснок, лук, свежую. морковь, базилик, розмарин, тимьян, натуральный мед;
- старайтесь своевременно лечить инфекционные процессы в организме – кариес, риниты, урологические инфекции.
Источник