Острый гнойный синусит пункция

Дата публикации: 2018-04-02
Дата обновления: 2020-11-02
Эта процедура давно обросла слухами и мифами. Многие пациенты жутко боятся проводить лечение синусита такими «радикальными» мерами и пытаются любыми способами “миновать такой участи”.
В новой статье мы подробно расскажем, как проводится пункция носовых пазух при синусите, развенчаем мифы о процедуре, и, возможно, избавим Вас от необоснованных страхов.
Зачем нужно делать прокол?
При синусите в носовых пазухах (особых полостях, расположенных около носа и заполненных воздухом; другое их название «синусы») скапливается большое количество патогенной слизи, которая через некоторое время превращается в гной. Воспалительный процесс, приводит к тому, что нос сильно отекает. Ввиду чего слизистые массы из синусов не могут самостоятельно эвакуироваться наружу естественным путём через носовые ходы. Слизь застаивается — а это самая благоприятная среда для жизнедеятельности бактерий. Слизистые массы превращаются в гной. Симптомы заболевания набирают обороты, и состояние больного сильно ухудшается.
Если отёчность не удаётся снять антибактериальными препаратами и промываниями гайморовых синусов, то против заболевания применяется прокол. Поскольку это единственный способ высвободить нос от гноя и снять неприятные симптомы.
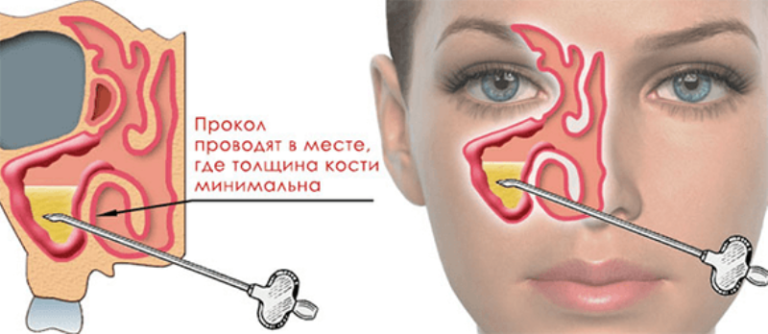
Когда назначается эта процедура?
Пунктирование верхнечелюстных синусов назначается в следующих случаях:
- тяжёлое состояние пациента, когда болевой синдром в области гайморовых синусов и ярко выраженные головные боли не получается купировать с помощью лекарственных средств и других манипуляций;
- наличие полипов, кист и иных новообразований, которые встают на пути выхода слизистых масс естественным путём через носовое соустье;
- если консервативная терапия, включающая применение лекарственных препаратов и промывания, не принесли эффекта и облегчения;
- высокая температура тела, которая не сбивается в течение длительного времени, а симптомы риногенной интоксикации организма стремительно нарастают;
- скопление уровня жидкости в верхнечелюстной пазухе, что определяется с помощью рентгена или компьютерной томографии более половины её объёма;
- наличие нагноившейся крови в гайморовой полости, после травмы щеки;
- при сложностях в постановке верного диагноза — когда рентген и клиническая симптоматика противоречивы, а состояние пациента при этом резко ухудшается.
Во всех выше перечисленных случаях эвакуировать слизь и гной можно только механическим способом, то есть с помощью прокола.
Как проводится процедура?
Манипуляцию проводит врач — оториноларинголог. Она состоит из нескольких этапов: анестезии, непосредственно пунктирования и промывания синусов.
Первый шаг — анестезия. За три-пять минут до манипуляции ЛОР-врач орошает сосудосуживающим спреем носовые ходы пациента. Затем непременно проводится местная анестезия. В качестве анестетиков используются лидокаин, новокаин или тетракаин. Не нужно бояться, что анестезия не подействует. Прежде чем приступить к операции, ЛОР-врач проверит насколько место проведения манипуляции обезболено, и, если нужно, введёт дополнительную дозу анестетика. Анестезия местная, апликационная, то есть без укола. По сути, проводится тщательное смазывание места проникновения иглы. Многих пациентов как раз и пугает болезненность процедуры. Отвечаем: больно не будет! Всё, что вы можете почувствовать, а точнее услышать — громкий хруст кости во время ввода иглы. Если справиться с волнением достаточно сложно, следует за двадцать — тридцать минут до процедуры принять успокоительное лекарственное средство.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Второй шаг — пунктирование. Пациент удобно располагается в кресле в положении сидя. Операция проводится с помощью специальной иглы Куликовского, один конец которой изогнут, а на другом конце есть канюля, к которой присоединяется шприц. Игла вводится через нос. Ею ЛОР-врач нащупывает самое тонкое место в стенке верхнечелюстного синуса и прокалывает её.
Третий шаг — промывание гайморовых синусов. Когда игла уже на месте, к её концу присоединяется стерильный стеклянный шприц или пластиковый шприц с переходником, с помощью которого вводится антисептик и откачивается гнойное содержимое. После чего внутрь впрыскивается лекарственный препарат (антибиотик, антисептик, противогрибковый препарат). Промывание делается до тех пор, пока промывочный раствор не станет прозрачным.

Вся манипуляция, не считая времени на анестезию, занимает не больше пяти минут. Никто не растягивает это удовольствие! В руках опытного ЛОР-врача процедура проходит без осложнений. Отверстие в месте прокола достаточно быстро зарастает. По прошествии 5-6 дней найти место прокола невозможно, так что думать, что дырка останется навсегда не приходится. После манипуляции назначаются антибиотики, которые необходимо пропить ровно столько дней, сколько назначит ЛОР-врач.
Многие пациенты ошибочно считают, что если раз согласиться на операцию, то придётся повторять её снова и снова. Это миф! Повторный прокол назначают лишь в случаях развития тяжёлой хронической формы гайморита. Операция безболезненна и абсолютно безопасна — главное выбрать грамотного ЛОР-специалиста, который проводил эту процедуру неоднократно и абсолютно уверен в своих действиях. Главная задача пациента, дать возможность ЛОР-врачу найти самый тонкий и податливый участок кости! Тогда всё пройдёт как по маслу!
Не стоит запускать своё здоровье! Если ваше текущее состояние требует того, чтобы сделать пунктирование, не стоит отказываться от процедуры!
Пожалуйста, записывайтесь на приём и приходите!
Большой практический опыт наших оториноларингологов, стерильность, использование мощных лекарственных препаратов и современное оснащение клиники позволит провести операцию безболезненно и безопасно!
Приходите! Будем рады вам помочь!
Источник
Острый гайморит — воспалительный процесс, протекающий в слизистой оболочке придатков носа (синусов), поэтому иногда диагноз синусит также имеет отношение к воспалению. Для данного заболевания характерны припухлость щек и гнойные выделения, сопровождающиеся неприятным запахом.

По своей симптоматике в начале заболевания острая форма гайморита очень напоминает обычный насморк, только вот лечение болезни может быть более трудным и длительным. Да и само состояние доставляет больному огромнейший дискомфорт и мешает полноценной жизни.
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).
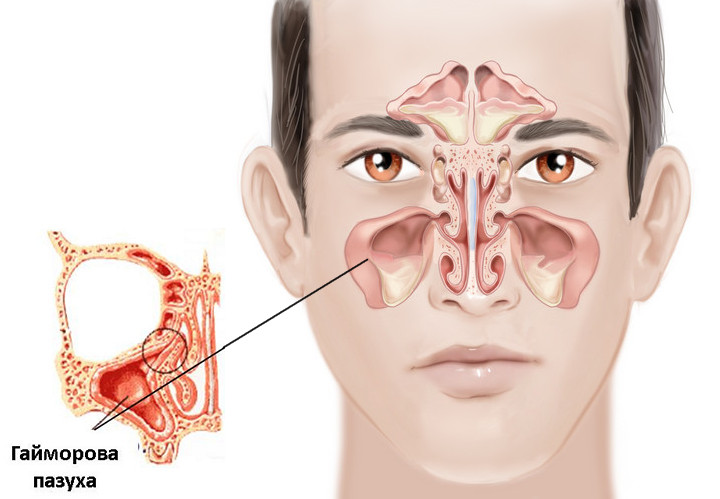
Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
Почему гайморовы пазухи воспаляются чаще?
Среди воспалений околоносовых пазух острый гайморит — воспаление верхнечелюстных пазух — диагностируется чаще всего. И тому есть несколько причин:
- верхнечелюстные пазухи самые большие по объёму;
- гайморовы пазухи соединены с носовой полостью с помощью соустий — небольших отверстий, покрытых слизистой оболочкой (эти отверстия довольно узкие, и даже небольшой отёк слизистой при малом воспалении может затруднить выход слизи из них, а образовавшаяся и скопленная слизь при отсутствии надлежащего оттока становится мощным катализатором, если воспалительный процесс развивается вначале в соседних.).
Виды острого гайморита
Выделяют катаральную и гнойную форму гайморита.
Название «катаральный» происходит от медицинского термина «катар», обозначающего «течь, стекать». То есть при такой форме гайморита довольно быстро развивается воспаление слизистой оболочки и её отёк. Вначале изменения касаются только слизистой оболочки. Воспаление при гайморите этой формы сопровождается сильно выраженной отёчностью слизистой — она заметно увеличивается в размерах и, как следствие, чуть позже образуется прозрачная слизь. Только благодаря своевременно начатому лечению удаётся не допустить перехода катаральных форм в гнойные гаймориты, которые с большой долей вероятности могут стать хроническими.
При гнойных гайморитах, непосредственный контакт гноя со слизистой перерождает её, причём довольно быстро и что самое опасное – безвозвратно. Таким образом, при неправильном лечении или вовсе его отсутствии, можно очень легко и просто пополнить армию лиц, страдающих хронической формой гайморита.
Причина появления гнойной формы гайморита (острого синусита) — бактерии. В выделяемой слизи содержатся стрептококки, стафилококки, реже — пневмококки и грибы, что приводит к появлению гнойного содержимого в самой пазухе.
Причины развития гайморита
Острый гайморит могут спровоцировать следующие факторы:
- простудные заболевания;
- вирусные инфекции: ОРВИ, корь, грипп и др.;
- аллергические реакции;
- повреждения и травмы носа;
- недолеченные зубы, корни зубов, входящие в полость гайморовой пазухи, воспаления дёсен.
В медицине принято выделять два способа проникновения инфекции в верхнечелюстные пазухи: когда инфекция проникает из слизистой носовой полости в гайморову пазуху или когда инфекция током крови и общим воспалением развивается непосредственно в гайморовой пазухе.
Спровоцировать гайморит (помимо бактерий) могут факторы, препятствующие нормальной циркуляции воздуха и выходу слизистых масс из пазух. К ним относят:
- искривлённую перегородку носа;
- аденоиды;
- кисту;
- полипозные образования;
- и др.
К нарушению процесса выхода слизистых масс из пазух и дальнейшему лечению могут также привести неблагоприятные условия окружающей среды — пыль, загазованность, работа на вредном производстве.
Симптомы
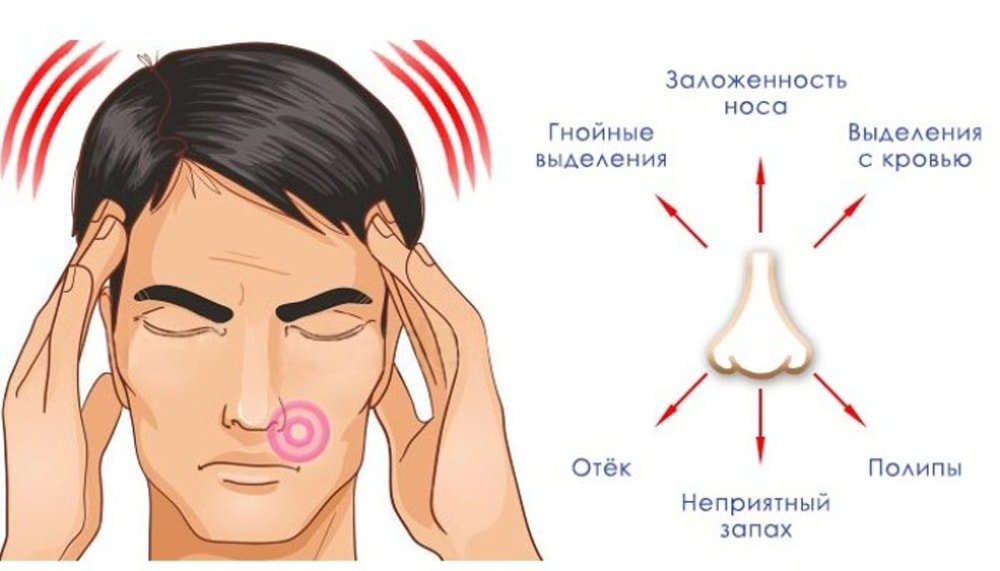
К симптомам острого гайморита относят:
- боль в области щёк под глазами;
- боль в глазничной области;
- давление на зубы и зубная боль;
- головные боли;
- болевые ощущения при наклоне головы вперёд (боль «отдаёт» в затылок и лоб; по характеру ощущения напоминают боль при мигрени; как правило, к вечеру болевые ощущения усиливаются);
- затруднённое носовое дыхание;
- чувство непрекращающейся заложенности носа (она может сопровождаться зудом, чиханием, сухостью);
- характер слизистых выделений, помогает определить тяжесть заболевания (прозрачные выделения при лёгкой форме болезни и густые зелёного оттенка при гнойной форме);
- плохой запах из из носа и ротовой полости (нос и глотка соединены между собой, при гайморите гной скапливается в пазухах и вызывает запах изо рта; причём от него проблематично избавиться, даже почистив зубы);
- «слезятся» глаза;
- появляется гнусавость в голосе;
- нарушенное обоняние;
- высокая температура тела от 37,5 до 39°С — ответная реакция организма на присутствие инфекции;
- повышенная утомляемость, снижение аппетита, проблемы со сном;
- отёчность век, скул, области около носа;
- боль при надавливании на область расположения пазух.
Возможны ли осложнения при остром гайморите?
При запоздалой терапии или отсутствии правильно подобранного лечения, острый гайморит может перейти в хроническую форму и привести к развитию целого ряда других серьёзных осложнений.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Хронизация воспаления в пазухах — наиболее распространённое осложнение при остром гайморите. Хроническая форма требует продолжительного грамотного лечения.
Инфекция из верхнечелюстных пазух может попасть в средний отдел уха и спровоцировать там сильный воспалительный процесс (отит). Отиту сопутствуют резкие болевые ощущения в ухе, происходит снижение слуха, может подняться температура тела.
С гайморитом связывают заболевания троичного нерва, так как он близко расположен к очагу воспаления. Это состояние характеризуется стреляющими болями лица. Пациенты описывают свои ощущения как удары током. Подобный неврит лечить крайне тяжело.
Возможны осложнения гайморита, связанные с глазами. При воспалении мы наблюдаем отёчность век, боль при нажатии на глазницу, может начать «падать» зрение. Попадание гноя в глазницу и тромбоз вен могут привести к потере зрения и даже потере самого глаза (панофтальмит).
Самое страшное последствие гайморита — воспаление оболочки мозга (менингит). Подобное осложнение развивается при длительных и неправильных попытках самостоятельно вылечить воспаление пазух.
Другие встречающиеся осложнения гайморита у взрослых: периостит челюсти, менингоэнцефалит, синус тромбоз , вплоть до генерализованного заражения крови (сепсиса).
Помните, гайморит с осложнениями лечить гораздо труднее, поэтому очень важно своевременно обратиться за квалифицированной помощью к ЛОР специалисту.
Как проводится диагностика?
Лечение острого гайморита у взрослых и детей необходимо проводить под контролем опытного оториноларинголога.
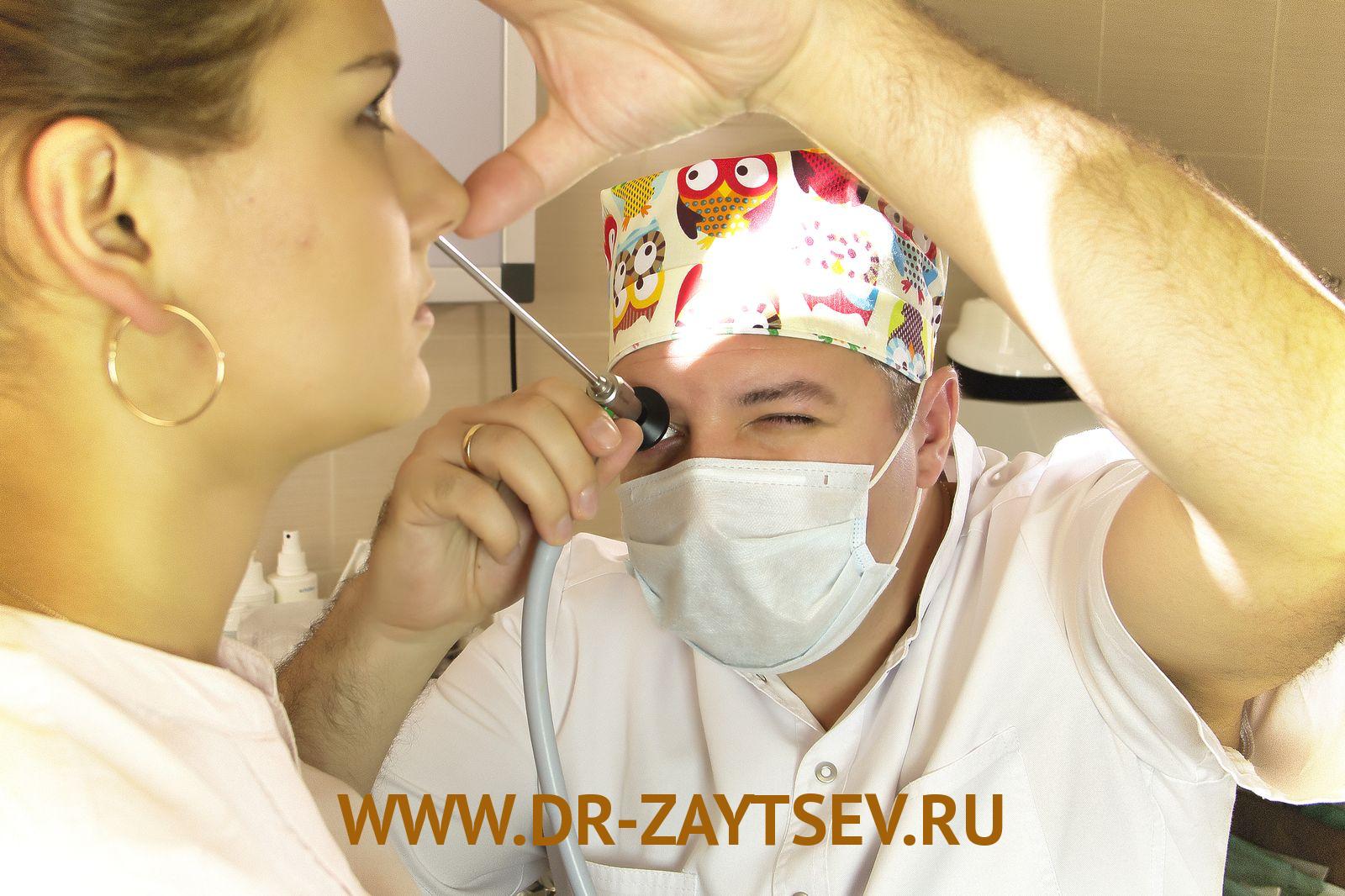
На приёме ЛОР-врач соберёт анамнез и проведёт осмотр носовой полости. Болевые ощущения при пальпации области под глазами на уровне щёк подскажут о наличии в пазухах воспалительного процесса.
Надёжным методом диагностики является рентгеновское исследование. Но маленьким детям и беременным женщинам рентген не назначается. Им показаны КТ и ультразвуковое обследование пазух носа – синуссканирование.
Для получения полных сведений о заболевании проводятся риноскопия и эндоскопия носовой полости и носоглотки.
Методы лечения острого гайморита
Заболевание самой лёгкой степени не требует использования каких-то специальных мер и антибактериальных средств для лечения. Достаточно принимать противовоспалительные препараты для снятия общих симптомов и использовать сосудосуживающие капли, чтобы снять отёчность и облегчить выход слизи.
С помощью антибиотиков лечат гайморит с гнойной формой (например, «Амоксиклав»).
Терапию острой формы заболевания лучше дополнить промыванием носовой полости и околоносовых пазух. Наиболее эффективный метод лечения гайморита это — промывание по Проетцу, более известный как метод «кукушка».
Закрепить эффект лечения гайморита помогут физиотерапевтические процедуры и орошения полости носа антисептическими средствами.
Промывание «кукушка»: описание метода лечения гайморита
Метод «кукушка» – процедура безболезненная и, главное, результативная. Благодаря консервативному лечению эффективно вымываются из пазух гнойные массы, слизистые выделения вместе с патогенными микроорганизмами, слизистая улучшает свою работу, заложенность носа снижается, и воспаление стихает. В некоторых случаях благодаря промыванию по Проетцу получается избежать пункции. Как же проводят эту процедуру?
Пациент удобно располагается, лёжа на кушетке, лицом кверху. ЛОР-врач осторожно вливает в одну ноздрю антисептик («Хлоргексидин», «Фурацилин», «Мирамистин» и др.). И одновременно с помощью специальной металлической оливы, соединённой медицинским отсасывателем, высасывает этот промывочный раствор, но уже из другой ноздри. Манипуляцию повторяют по три раза с каждой стороны, стерильным пластиковым шприцем объёмом двадцать мл. Вся процедура длится около пяти минут.
Пункция при гайморите
Если все консервативные методы лечения гайморита не помогают, ЛОР-врач предложит сделать прокол верхнечелюстной пазухи. Эта мера необходима, поскольку скопившийся в пазухе гной, как мы уже знаем, может привести к тяжёлым последствиям вплоть до воспаления мозга.
В ходе процедуры оториноларинголог высвобождает гнойное содержимое пазух и вводит в пазуху лекарство. Прокола бояться не надо — перед процедурой проводится обезболивание: ЛОР-врач вводит в носовой проход пациента, сидящего в кресле, ватный тампон, смоченный в растворе лидокаина. Это совершенно безопасно и не требует подготовки пациента.
Как только анестезия подействует, оториноларинголог, используя иглу Куликовского, аккуратно вводит её в пазуху через носовую полость. С помощью шприца гнойное содержимое отсасывается наружу. Как только гнойные массы полностью извлечены, проводится промывание. В течение нескольких дней после процедуры пазуху нужно продолжать промывать.

«ЛОР клиника Доктора Зайцева»
Наша клиника специализируется на лечении заболеваний уха, горла и носа. Самое современное оборудование, собственные методики и опытные специалисты — вот три составляющие, которые позволят вам произвести лечение острого гайморита быстро, безопасно и эффективно. Постоянные клиенты нашей клиники замечают, что наши цены остались на уровне 2013 года!
При появлении первых признаков гайморита, пожалуйста, не откладывайте визит к врачу. Звоните и записывайтесь — мы всегда готовы вам помочь!
Источник
Синусит — воспаление слизистой оболочки околоносовых пазух, и самое известное из них — гайморит. Синуситы среди всех болезней ЛОР-органов занимают «почётное» призовое место, на их долю приходится до четверти всех обращений пациентов. В среднем каждый шестой взрослый эпизодически страдает синуситом.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Предположительно, синусит входит в ТОП-10 всех воспалительных болезней, ему отводится пятое место по частоте назначения антибиотиков.
Статистика ЛОР-заболеваний у россиян хромает, но ежегодно точно 10 миллионов больных синуситом доходят до врачей, по меньшей мере, столько же просто ходят с синуситом, надеясь на самостоятельное разрешение проблемы, что при катаральной форме и происходит рано или поздно.
При анализе баз медицинских данных страховых компаний США в 2008 году выяснилось, что каждый седьмой взрослый американец в течение предшествующего опросу года имел признаки риносинусита. Причём женщины болели в два раза чаще, и основная группа пациентов была старше 45 лет.
При гнойных процессах без лечения и помощи врача можно доходить и до остеомиелита кости черепа или менингита. Каждое пятое «воспаление мозга» — на счету синусита. У четверти всех страдающих синуситами имеются признаки депрессии.

Сколько пазух у человека?
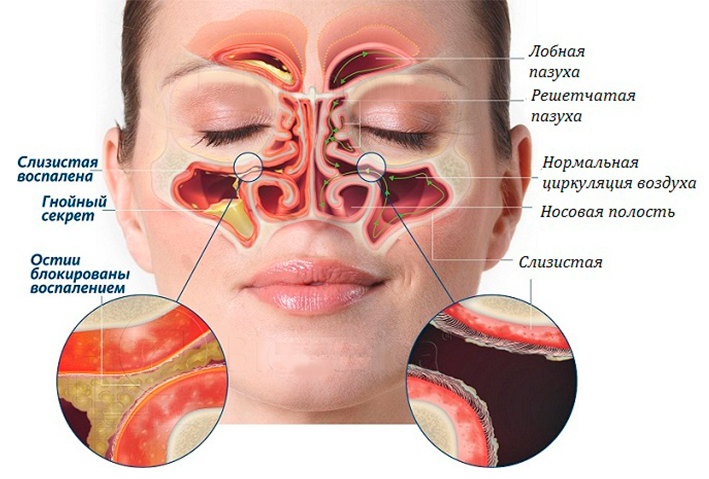
В лицевом черепе взрослого человека располагается несколько пар носовых или придаточных пазух, общим числом от 8 до 16. В лобной кости по одной пазухе, а кости парные, эти пазухи называются лобными, а их воспаление — фронтит. Лобные пазухи сообщаются тонким соустьем со средним отделом внутреннего носа, куда и должен оттекать слизистый секрет.
В верхней челюсти — тоже по одной пазухе с каждой стороны, они разделяют зубные ряды и глазную орбиту, это самые крупные воздухоносные пазухи, их название — верхнечелюстные или гайморовы, а воспаление пазухи — гайморит. Верхнечелюстная пазуха открывается в средний носовой ход.
В клиновидной кости тоже есть по пазухи, они небольшие, но заднего расположения по отношению к носу, к верхней стенке этой пазухи прилегает головной мозг, а конкретнее располагается гипофиз — главный регулятор всех желёз внутренней секреции. Воспаление пазухи называется сфеноидит. Клиновидная пазуха открывается узким протоком в верхний этаж носа.
И заключает эту группу решётчатый лабиринт с парными пазухами, а вот число их вариабельно от двух до восьми. Передние его ячейки сообщаются со средним, а задние — с верхним носовым ходом. А сама решётчатая кость снаружи не видна, она располагается внутри черепа, между верхнечелюстной, лобной и клиновидной костями. Её воспаление носит название этмоидит.
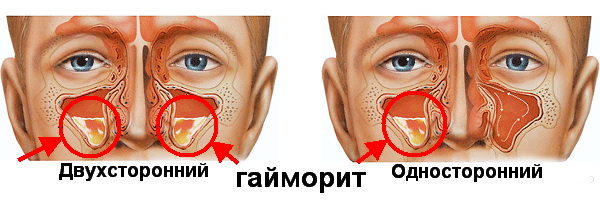
Первенствует по частоте воспалительных изменений гайморит, значительно реже развиваются этмоидит, фронтит и сфеноидит. При воспалении всех пазух говорят о пансинусите, а поскольку практически не возникает синусита без воспаления слизистой носа правильно называть это состояние риносинусит. Когда поражены все пазухи с одной стороны лицевого черепа, то это будет гемисинусит.
Зачем нужны пазухи?
Скелет лица составлен из нескольких плоских, но весьма прочных костей. Если бы не было воздухоносных пазух, то вес черепа был больше, но главная их функция не в облегчении веса при сохранении прочности костей лица, а в согревании воздуха, поступающего через нос в дыхательные пути. Сравните температуру на улице, а внутри лёгких человека должно быть 36,6°С, тогда как время вдоха и, соответственно, прохождения воздуха «с улицы» до альвеол — доли секунды. Вот за эти доли надо согреть от минуса до хорошего плюса и параллельно увлажнить воздушный поток. Слизистая пазух обильно снабжена сосудами, поэтому согреть там воздух легко. Там же отлавливаются и утилизируются иммунными клетками разнообразные микроорганизмы.
В пазухах наш голос получает звучание, они выступают резонаторами — достаточно вспомнить, как громко квакают лягушки, когда раздуты защёчные мешки-резонаторы. Считают, что пазухи помогают регулировать артериальное давление, соотнося его с изменениями атмосферного давления.
Каким бывает синусит
Хроническим синусит можно назвать после 12 недель непрерывной болезни, соответственно, если воспаление короче, то это острый синусит. Если синусит возникает ежегодно или за год посещает человека несколько раз, но между обострениями есть светлый промежуток без признаков болезни не менее 8 недель, то это будет рецидивирующий синусит.
Острые синуситы носят название по пазухам, в которых они развиваются: гайморит, сфеноидит, фронтит и этмоидит. Синуситы подразделяются по составу отделяемого на гнойный, катаральный и серозный, что объединяют в одну группу экссудативного. Если в полости имеются какие-то разрастания слизистой, то предполагается продуктивный синусит и его подвариантные формы: кистозный, полипозный или гиперпластический пристеночный. Отдельно выделяют некротический синусит, как крайне тяжёлый процесс с распадом тканей, и атрофический на фоне дистрофии слизистой оболочки.
Синусит могут вызывать вирусы, бактерии и грибы. Чаще воспаление начинается с поражения респираторным вирусом, после присоединяется бактериальная инфекция, чаще пневмококк и гемофильная палочка Пфайффера.
Диагностика синуситов
Осмотр носовым зеркалом позволит увидеть истечение из пазухи патологического отделяемого. В обязательном порядке осмотр дополняется рентгенологическим исследованием лицевого черепа в нескольких проекциях. При синусите на рентгеновском снимке видно уменьшение воздушности пазухи и даже уровень жидкости внутри.
При КТ можно не только локализовать поражение, но и увидеть толщину слизистой пазух, наличие в них мелких кист и полипов, что позволяет определить вероятность развития хронического процесса. Но при КТ непросто отличить банальный воспалительный отёк в первые дни респираторной инфекции от «махрового» синусита, при обоих состояниях будет отмечаться выраженный отёк слизистой, поэтому КТ лучше делать при затянувшемся синусите.
Пункция гайморовой пазухи
Пункция гайморовой пазухи не только диагностическая, но и лечебная процедура, поскольку промывание полости пазухи антисептическим раствором уменьшает бактериальную заражённость.
Российские специалисты пункции верхнечелюстной пазухи относят к первой и лучшей лечебной тактике. Такое «разгрузочное» лечение позволяет удалить из пазухи патологический экссудат — гной, восстановить её воздушность и уменьшить отёк самого соустья. Антибиотики внутрь пазух не вводят, потому что они повреждают эпителий и по большому счету этим вредят, усугубляя патологический процесс.
При гнойном гайморите вполне достаточны около трёх-пяти пункций, но может помочь и только одна. Долговременные катетеры внутрь пазухи предпочитают не устанавливать, так как местно-раздражающие действие инородного предмета приводит к усилению отёка. При катаральном синусите пункционное лечение вообще не проводится, также как и пунктирование других пазух возможно, но требует специальных навыков. В качестве аргументации бесполезности пункций используют ссылки на «западные школы», забыв, что ЛОР-заболевания там лечат семейные врачи, которые не владеют искусством, доступным узким специалистам — российским оториноларингологам.
Лечение: дополнительное и обязательное
В обязательном порядке в лечении синуситов используются сосудосуживающие препараты и не только в каплях, но и в гелях, аэрозолях или таблетках. Препараты оксиметазолина или ксилометазолина быстро устраняют отёк и восстанавливают проходимость соустий. Капли в нос правильно дозировать практически невозможно и аэрозольные спреи имеют преимущество именно возможностью подведения ограниченной разовой дозы.

Применять сосудосуживающие препараты для носа рекомендуют не более недели из-за возможности развития «рикошета», когда вместо снижения отёчности носа они приводят к её увеличению. Таблетки не инициируют «рикошета», но оказывают общее действие на организм в виде повышения давления и сердцебиений. Можно возразить, что за неделю гайморит не вылечится, следовательно, без сосудосуживающих капель будет не обойтись. Верно, но решить эту проблему поможет консультация ЛОР-врача.
Антибактериальные и противовоспалительные препараты в лечении синусита
При тяжёлом и средней тяжести синусите сегодня рекомендуется проведение антибактериальной терапии длительностью до 12–14 дней, лучше инъекциями, и ещё лучше выполнить посев отделяемого из носа на чувствительность к антибиотикам. Но это небыстрое дело, поэтому чаще это необходимо при хроническом процессе и рецидивах синусита. При лёгком течении тоже используются антибиотики, но длительность и режим, а также конкретный препарат укажет только врач.
Преимущественно антибиотики назначаются эмпирически, то есть по предположительному виду бактериального возбудителя. Разработаны стандартные схемы первой и последующих линий применения. Однозначно для лечения российских синуситов не рекомендуются ко-тримоксазол (бактрим, бисептол), линкомицин и гентамицин – отечественная бактериальная флора, приводящая к синуситам, не чувствительна к ним.
В качестве противовоспалительного используют специальный местный глюкокортикостероид (фенспирид), потому что обычные нестероидные противовоспалительные для терапии синуситов слабоваты. Глюкокортикостероид уменьшает отёчность, исправляет иммунные дефекты и не позволяет колониям бактерий разрастаться дальше.
Для уменьшения вязкости секрета применяются муколитики с ацетилцистеином (АЦЦ), что разжижает вязкий гель и способствует более лёгкому истечению, очищая полость и от гноя, и от бактерий.
Мы вам перезвоним
Оставьте свой номер телефона
Для удаления возбудителя инфекции рекомендуется промывание носа солевыми растворами или морской водой, как это делать правильно, научит ЛОР-врач.
Первый симптом синусита – отёк слизистой носа, существенно затрудняющий дыхание. При острой вирусной инфекции бороться с отёком сложно, закапываемые в нос сосудосуживающие препараты, с одной стороны, снимают отёчность, но раздражение слизистой вызывает навязчивое чихание, за которым следует вторая волна отёчности. Эффект капель очень кратковременный и в острый период невысокий, но без них носового дыхания почти совсем нет.
Через 3–5 дней таких страданий чувство заложенности в носу несколько уменьшается, зато появляется ощущение увеличение площади заложенности и меняется секрет, выделяющийся из носа, он густеет и его цвет может измениться с прозрачного желтоватого до мутного зеленоватого.
Появляется следующий симптом – болезненность под глазами внутри скул, если в отёк вовлеклась гайморова пазуха, и в переносице, если воспалилась лобная пазуха. Боль может отдавать в зубы и усиливаться при сморкании.
Густота секрета увеличивается, он с трудом высмаркивается, но чрезвычайно обилен. Ночью секрет стекает по задней стенке глотки, утром может появиться кашель с зеленоватой мокротой, которая на самом деле просто затёкшие ночью «сопли».
Хроническая гипоксия — голодание головного мозга из-за постоянной заложенности носа приводит к головным болям и ощущению «отёчности мозга». Температура может быть нормальной или субфебрильной.
Возможны нарушение обоняния и даже вкуса пищи, закладывает уши. Процесс чаще всего двусторонний, но не симметричный по течению. При закапывании носа сосудосуживающими препаратами отёк слизистой носа уменьшается, что облегчает эвакуацию выделений из больной пазухи.
Хронический синусит также начинается с ОРВИ, но течение его не такое острое. Вследствие постоянного присутствия бактериальной флоры выделения раньше меняются со слизистых на гнойные. Самостоятельно определить, какая пазуха поражается, могут только хронические больные гайморитом, при остром процессе клинические проявления в разных пазухах дают однотипные симптомы.
Все неприятности в носовых пазухах начинаются с воспаления верхних дыхательных путей, как правило, вместе с острой респираторной вирусной инфекцией (ОРВИ), чаще риновирусной. Поэтому синуситами болеют в тот же период, что и ОРВИ, как минимум, зимой, ранней весной, в начале и конце осени. Поражённая вирусом слизистая отекает, секреция желёз усиливается, а отток выработанного секрета невозможен из-за отёка соустья пазухи с носом.
У 95 из ста болеющих ОРВИ при КТ или МРТ найдут воспалительный отёк пазух, но это совсем не значит, что всем им угрожает бактериальное воспаление пазухи, и это станет причиной синусита. Не повезёт только одному-двум, у остальных разрешится благополучно – полным выздоровлением. Только ежегодно взрослые переносят от 3 до 6 ОРВИ, поэтому вероятность заболеть синуситом появляется неоднократно.
Вредно ли сильно сморкаться?
Активное сморкание не просто не эстетично, но вредно. Сморкание сопровождается повышением носового давления, и инфицированная слизь (в народе – сопли) попадает в верхнечелюстную пазуху. Поэтому сморкаться надо аккуратно и нежно.
Гайморит может развиться при неблагополучии зубов верхнего ряда, к примеру, кариесе корня или одонтогенной кисте, зреющей на корне зуба. Иногда некачественная обработка кариозной полости с последующим пломбированием приводит к воспалительным изменениям в костной ткани верхней челюсти и в процесс вовлекается пазуха. Такой гайморит без адекватного лечения зуба никогда не удастся прекратить.
Как развивается воспаление и синусит
Придаточные пазухи носа разных размеров и расположения, но все сообщаются с полостью носа очень небольшими соустьями, легкого перекрывающимися воспалённой слизистой оболочкой носа.
При закрытом отёком наружном отверстии соустья блокируется нормальный отток межклеточной жидкости и возникает отёк самого соустья. Пазуха становится замкнутой, что мешает нормальной циркуляции воздуха, постепенно находившийся в пазухе воздух всасывается, давление в ней снижается, что тоже способствует её отёчности. Место всосавшегося воздуха занимает не оттекающий слизистый секрет. В тепле и сырости начинают размножаться микроорганизмы, залетевшие в воздушном потоке, и формируется воспаление самих пазух.
Полость внутреннего носа небольшая, а близость входных отверстий способствует лёгкому «переносу» воспаления, поэтому часты сочетания гайморита и фронтита, этмоидита и сфеноидита. Предрасполагают к развитию синусита местные анатомические особенности, к примеру, искривление носовой перегородки с большей лёгкостью способствует блокаде соустия.
Аналогично потворствуют воспалению пазух и синуситам разрастания слизистых — полипы или гипертрофия — увеличение носовых раковин. Кроме того, помогают воспалению нарушения местного иммунитета и аллергический отёк.
Материал подготовлен врачом-терапевтом, заведующим стационаром клиники «Медицина 24/7» Тафинцевой Екатериной Анатольевной.
Источник