Есть температура но нет кашля и насморка у ребенка

Заложенность носа без насморка (“сухая заложенностью”) считается более опасным состоянием, чем обычный ринит с соплями. Причину такого состояния иногда достаточно сложно определить.
Заложенность носа без насморка (“сухая заложенностью”) считается более опасным состоянием, чем обычный ринит с соплями. Причину такого состояния иногда достаточно сложно определить. Для постановки диагноза и обнаружения причины патологии у детей и взрослых необходим внешний осмотр специалистом (врачом-отоларингологом), сбор анамнеза, диагностические обследования (аппаратные исследования, лабораторные анализы, включая аллергопробы).
Закладывает нос без насморка. Причины
Чаще всего это признак какого-либо заболевания, протекающего вяло и без ярко выраженной симптоматики. В этом случае болезнь запущена и приобрела хроническую форму. Она сложнее поддается лечению. Другая распространенная причина – гормональный дисбаланс. Например, изменение гормонального фона во время вынашивания плода нередко приводит к нарушению носового дыхания.
Для устранения симптомов приходится использовать средство от заложенности носа. Без насморка эта заложенность или идут обильные слизистые выделения, не имеет значения. Человек не может нормально дышать и в том, и в другом случае. Он нуждается в помощи.
Постоянно заложенный нос при отсутствии насморка
Среди других факторов, ведущих к данной проблеме, следует отметить:
- Искривление перегородки носа с образованием продольных гребней. В результате происходит постоянный контакт носовых раковин и гребней или внутренней стенки крыльев носа. Развивается отек и затрудняется дыхание.
- Сухой воздух, который высушивает носовые ходы, из-за чего может развиться воспаление слизистых носа. Тогда наблюдается нетипичная симптоматика в ходе течения другой болезни. Пример: человек болен каким-то видом ринита инфекционной природы, нов носу слизь высыхает.
- Синусит и гайморит в хронической форме также может давать заложенность носа без насморка, если воздух слишком сухой.
- Инородное тело – отек слизистой развивается из-за механического раздражения.
- Гормональный дисбаланс и следствие этого – ринит вазомоторный. Группа риска – беременные, у которых изменяется уровень стероидных гормонов. Также в группу риска входят женщины в период климакса и подростки.
- Сухая заложенность из-за длительного и бесконтрольного применения сосудосуживающих средств.
- Случаи, когда слизь выделяется, но из-за нарушения оттока стекает по задней стенке глотки.
- Результат побочных эффектов от приема некоторых лекарств.
- Полипы в носу или их формирование.
- Разрастание слизистых оболочек носа.
- Некоторые заболевания глотки, например, аденоидит.
- Вредные привычки (употребление спиртных напитков и курение).
- Заболевания сердечно-сосудистой системы.
- Искривление перегородки носа.
- Злокачественные и доброкачественные опухоли.
Важно! Обыкновенный насморк инфекционной природы в норме заканчивается через одну-три недели. При этом не имеет значения – были обильные или не очень выделения или наблюдалась сухая заложенность. Если этого не произошло, требуется посещение врача с целью определения причины.
Заложенность носа у ребенка
У детей такая проблема встречается достаточно часто. Установить точную причину может только специалист. В его компетенции подбирать лечение.
Причины заложенности носа у детей:
- аллергия;
- сухой воздух в помещении;
- расширение кровеносных сосудов из-за частых простуд;
- истончение слизистой оболочки (атрофический ринит);
- аденоиды или миндалины;
- инородные тела в носу;
- врожденное искривление перегородки носа;
- побочный результат лечения некоторыми лекарствами;
- узкие носовые ходы.
Если появилась подобная проблема, лучшее решение – обратиться к педиатру, который назначит лучшее лекарство от заложенности носа. Без насморка у детей заложенность может быть по разным причинам (инородное тело, полипы, врожденные аномалии и пр.), поэтому посещение врача обязательно.
Заложенность носа при беременности
Это очень распространенная проблема, связанная с изменением гормонального фона у женщин в этот период.
Обычно ринит у женщин во время беременности относится к группе неинфекционных насморков – вазомоторному риниту (если, конечно, женщина не заболела простудным или инфекционным заболеванием).
Основной симптом – нос закладывает попеременно, то одну, то другую ноздрю. Неприятная симптоматика является причиной массы неудобств, часто усиливаясь к концу периода вынашивания плода. Чтобы не допустить переутомления, хронической усталости и других негативных факторов, следует использовать средства от заложенности носа без насморка, разрешенные беременным.
Осложнения
Осложнения заложенности носа в том случае, если не проводятся грамотные лечебные меры, имеют внушительный список. Так, при врожденных аномалиях или при опухолевых процессах помочь больному может только хирургическое вмешательство. Длительная заложенность носа значительно ухудшает качество жизни, приводит к головным болям, ночному храпу, бессоннице, скачкам давления, фронтиту, синуситу и т.д. и т.п. Заложенность носа без насморка, лечение которой обязательно, это не пустяковая проблема, как считают многие.
Средства от заложенности носа
Современные препараты помогают убрать негативную симптоматику. Сейчас применяются:
- капли;
- спреи;
- гомеопатические средства и пр.
Такие лекарства убирают неприятный симптом вне зависимости от причин, его вызвавших.
Профилактика
Профилактические меры не сложны – это своевременная диагностика, обследования, грамотное лечение и меры, направленные на повышение общих защитных свойств организма.
Заложенность носа без насморка. Лечение
Сейчас успешно применяется огромное количество действенных методов диагностики. После поставки диагноза пациент может приобрести качественный препарат, который является неотъемлемой частью лечения. В сети социальных аптек “Столичики” имеется широкий ассортимент современных лекарств по самым доступным ценам, включая средства от заложенности носа без насморка.
Источник


Гришина Александра Николаевна,
Врач-терапевт
Своим разнообразием симптомов Covid-19 не перестает удивлять даже самых опытных медиков. Особенности протекания заболевания у конкретного пациента зависят от мутаций вируса и общего состояния здоровья. У некоторых людей болезнь может и вовсе ничем не проявлять себя, кроме внезапной аносмии – потери способности различать и чувствовать все запахи или большую их часть. Что делать и как поступать, если пропало обоняние без температуры, и насколько опасна болезнь при таком состоянии?
Симптомы коронавируса, если нет температуры
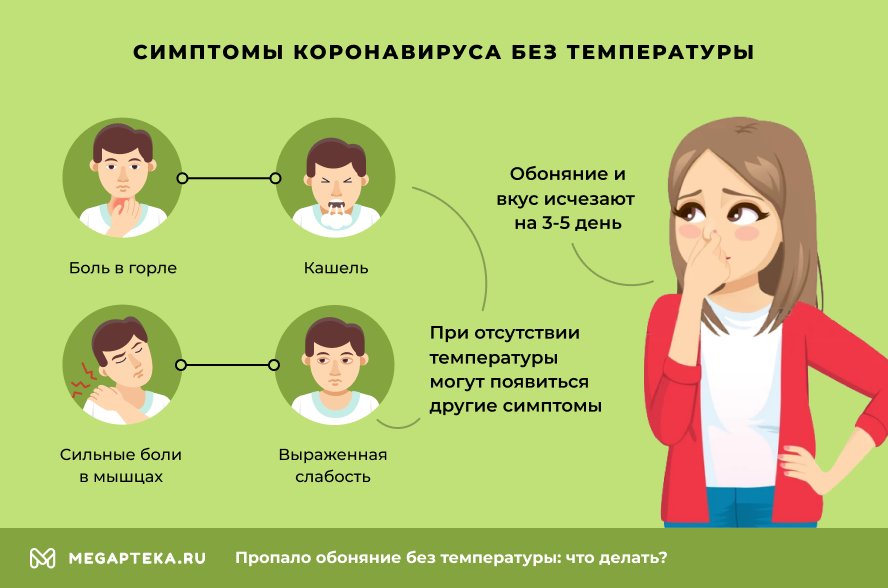
Если исключить аномальные формы течения заболевания, то обоняние и вкус исчезают на 3-5 день. Зачастую это первый и единственный симптом в начальный период коронавирусной инфекции, что удивляет заболевших своей необычностью.
Потеря обоняния нередко встречается и при ОРВИ. Ее причиной становится заложенность носа, при которой активные по запаху молекулы не могут проникнуть в верхнюю часть носовой полости. Совсем иная картина наблюдается при коронавирусе. Чаще всего аносмия развивается на фоне сухости в носу и глотке. А вот с насморком и появлением каких-либо выделений из носовых ходов, симптом сочетается не всегда. Также специалисты отмечают, что Covid мешает чувствовать запахи гораздо сильнее, чем ОРВИ.
Ковид в легкой форме может ограничиться только аносмией. Но нередко при отсутствии температуры в дальнейшем к ней присоединяются все остальные симптомы, характерные для болезни. Появляются:
- Боль в горле
- Кашель
- Сильные боли в мышцах
- Выраженная слабость
Нормальная температура при появлении остальных признаков встречается у пациентов с ослабленной иммунной системой, патологиями щитовидной железы, аллергиков, регулярно принимающих антигистаминные препараты, пожилых людей.
Чем опасна аносмия
Потеря способности различать запахи длительное время может иметь катастрофические последствия для здоровья и психики. Ведь обоняние не только помогает получать удовольствие от еды. Также с его помощью мы узнаем определенные места или людей. У многих пациентов, лишенных этой возможности, нередко развивается депрессия. А неспособность определить свежесть продуктов, присутствие в помещении посторонних запахов (например, газа) еще и опасно для жизни.
Поэтому пациентам, столкнувшимся с аносмией при ковид, можно посетить невролога и пройти МРТ мозга.
Когда возвращается обоняние
И хотя симптом в некоторой степени пугает — обоняние непременно вернется. Связанно это с тем, что вирус не повреждает нервы или обонятельные луковицы, которые отвечают за возможность чувствовать и различать запахи. А вот, что касается ответа по поводу того на сколько пропадает обоняние при коронавирусе, ответить затруднительно. Даже лечащий врач не сможет дать точную оценку. Если опираться на данные, которые получены в «полевых» условиях, то через 8-12 дней запахи начинают чувствовать только 25% заболевших. В целом, весь процесс восстановления обоняния занимает в среднем до трех месяцев. Не стоит забывать, что существуют различные штаммы, которые могут протекать по разному из-за чего цифры могут разниться в отдельных случаях или регионах.
Возвращение обоняния зависит от многих факторов:
- Степени поражения сустантекулярных клеток
- Наличия/отсутствия повреждений близлежащих обонятельных нейронов
- Тяжести болезни
- Наличия хронических патологий ЛОР-органов
Ученые предполагают, что на длительность потери обоняния также влияют определенные молекулярные и биохимические факторы. Но полноценных исследований в этом направлении пока не проводилось. Поэтому вопрос как долго длится аносмия и на какой день она исчезнет, остается открытым.
Подписывайтесь на рассылку
и получайте полезные статьи о здоровье каждую неделю
Как проверить обоняние
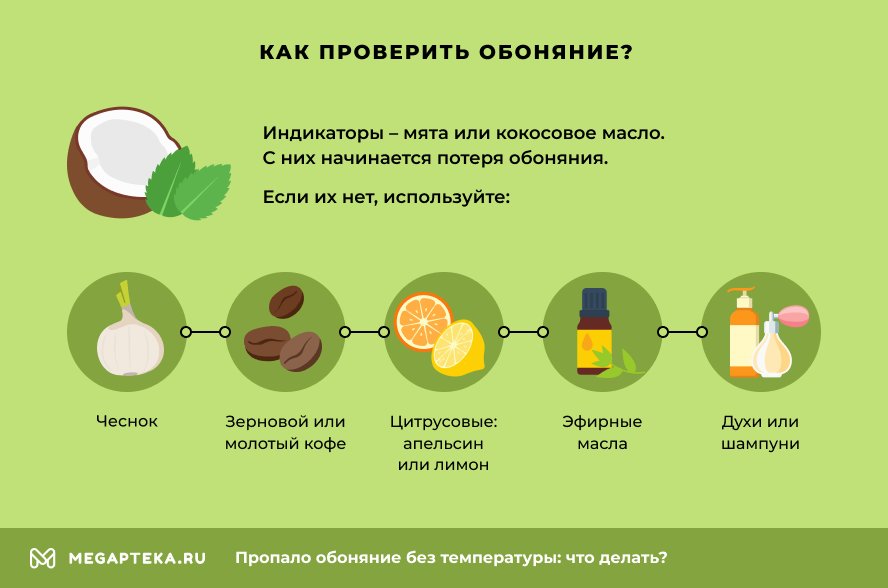
Разобраться с тем, что у вас снизилось или пропало обоняние, несложно. Самый лучший вариант — пахучие продукты. Некоторые специалисты рекомендуют начать с мяты или кокосового масла, ведь, судя по опытам, именно с этих продуктов начинается потеря обоняния. Если нет мяты или кокосового масла, их заменяют на:
- Чеснок
- Зерновой или молотый кофе
- Цитрусовые, хорошо подойдут апельсин или лимон
- Эфирные масла с характерным сильным запахом
- Различные сильно пахнущие мыла, шампуни или духи
Что делать, если вы убедились в справедливости своих опасений? Прежде всего, не пытайтесь установить диагноз самостоятельно. Независимо от того, заложен нос или нет, обязательно свяжитесь с врачом. Только специалист может разобраться, чем вызвана аносмия – Covid, обычной простудой или же неинфекционной болезнью. И назначить соответствующую терапию.
Лечение аносмии при коронавирусе
Как вылечить аносмию? Наблюдения показали, что потеря обоняния при отсутствии температуры и других симптомов не требует специального лечения. Для улучшения состояния назначают:
- Препараты цинка – последние исследования показали, что этот микроэлемент помогает запустить программу самоуничтожения вируса
- Противовирусные средства
- Лекарства, восстанавливающие поврежденный эпителий
- Витамины группы В: В6, В12
В качестве лекарственных средств не применяются антибиотики или гормоны.
Специалисты рекомендуют заняться ароматренингом – тренировкой своей способности чувствовать и различать запахи. Для этих целей используются кофе, мята, эфирные масла куркумы, эвкалипта, лимона. Вдыхание этих ароматов по 10 секунд несколько раз в день активизирует работу обонятельных рецепторов.
Приложение Мегаптека.ру найдет средства для восстановления запаха
Отправить смс со ссылкой на установку?
Утрата обоняния – серьезный симптом, который нельзя игнорировать даже при хорошем самочувствии. Он может сигнализировать о нарушениях функции ЦНС и потребовать длительного восстановления. Поэтому, если вы перестали различать запахи, обязательно свяжитесь с врачом для консультации и обследования.
Источники:
- «The Loss of Smell and Taste in the COVID-19 Outbreak: a Tale of Many Countries», Клиника ринологии и обоняния, ЛОР-отделение, Госпиталь-клиника Барселоны, Испания
- «Loss of smell in COVID-19 patients: a critical review with emphasis on the use of olfactory tests», Отделение неврологии, отделение отоларингологии, Падуанский университет, Италия
- «COVID-19 and anosmia: A review based on up-to-date knowledge», Отделение отоларингологии, Народная больница района Уси Хуэйшань, КНР
Источник
Лечение простуды без температуры
Симптомы и лечение простуды были описаны еще 16 веке до нашей эры – в медицинском папирусе Эберса «Книга приготовления лекарств для всех частей тела». Но лекарства от простуды до сих пор нет, и мы лечим – вернее, облегчаем – только ее симптомы.
При этом нужно не забывать, что антибиотики при простуде принимать нельзя, так как они не действуют на вирусы, вызывающие эту болезнь.
Лечение простуды без температуры рекомендуется проводить с помощью проверенных многими поколениями народных средств, которые теперь называют альтернативными методами. Так, при появлении первых же простудных симптомов нужно сделать горячую ножную ванну (с добавлением сухой горчицы) или растереть ступни ног водкой или скипидарной мазью и надень теплые носки. В лечении простуды при беременности без температуры использование тепловых процедур категорически запрещено: можно только теплый шарф на шею и шерстяные носки на ноги.
А вот чай с лимоном и медом, а также с имбирем полезен абсолютно всем. При покраснении горла и кашле хорошо помогают ингаляции настоями сосновых почек, шалфея, листьев эвкалипта, раствором пищевой соды, минеральной щелочной водой типа Боржоми. Делать их лучше дважды в день – утром (за час до выхода из дома) и вечером – за полтора часа до сна.
Для избавления от кашля положительный эффект дает теплое питье – отвар шиповника, настои чабреца, мелиссы, листьев мать-и-мачехи, корней девясила, а также теплое молоко пополам со щелочной минералкой, а на ночь – теплое молоко с медом и сливочным маслом. Учтите, что горячее молоко затормозит отделение мокроты. Пить нужно медленно, маленькими глотками.
При боли в горле в лечении простуды без температуры не обойтись без полосканий. Их рецептов великое множество, но наиболее эффективными считаются: раствор соль+сода+йод, настой ромашки или шалфея, а также растворы натурального яблочного уксуса (столовая ложка на 150 мл воды), фурацилина и перекиси водорода (1-2 чайные ложки на стакан воды). Горло нужно полоскать как можно чаще – не менее 5-6 раз в день.
Раздражение и боль в горле часто являются следствием сильного кашля, и в результате приступы кашля случаются чаще. Для избавления от этой проблемы хорошо помогает регулярное полоскание горла теплым раствором поваренной соли: 0,5 чайной ложки на 200 мл воды.
Снимает боль в горле употребление внутрь смеси, приготовленной из 100 г натурального меда и сока одного лимона. Это натуральное лекарство надо принимать по две чайных ложки несколько раз в день. А вылечить насморк помогут капли домашнего приготовления – сок свежей моркови с медом, сок сырой свеклы: по 5-6 капель в каждую ноздрю 4 раза в день. Можно несколько раз в день на переносицу наносить немного бальзама «Звездочка» и делать точечный массаж в области крыльев носа и в самой высокой точке носа – между бровями.
Поскольку лечение простуды при беременности без температуры максимально исключает применении фармпрепаратов и предполагает симптоматическую терапию народными средствами, то все выше приведенные способы совершенно безопасны для будущих мам.
[15], [16], [17]
Препараты для лечения простуды без температуры
В медикаментозном лечении простуды без температуры применяются препараты от кашля, насморка и боли в горле. Хорошими отхаркивающим средствами считаются классические микстуры – сироп алтея и пертуссин. Пертуссин относится к комбинированным препаратам растительного происхождения (в его основе – экстракт чабреца или тимьяна), он оказывает отхаркивающее действие, способствует разжижению мокроты и ускоряет ее выведения. Взрослым нужно принимать микстуру по одной столовой ложке трижды в день, детям – по чайной или десертной.
Таблетки тусупрекс и мукалтин тоже считаются классикой в лечении простудного кашля. Тусупрекс оказывает противокашлевое и слабое отхаркивающее действие. Дневная доза для взрослых – по таблетке (0,02 г) 3-4 раза в день, для детей до года – по четвертинке таблетки, а старше года – по полтаблетки 3-4 раза в день. Возможный побочный эффект – расстройства пищеварения. Это лекарство противопоказано при бронхоспастических состояниях (сужении просвета бронхов) и при бронхите с затрудненным отхаркиванием мокроты.
Мукалтин действует как разжижающее мокроту и отхаркивающее благодаря содержанию экстракта алтея лекарственного. Взрослым нужно принимать по 1 таблетке 4 раза в сутки, детям от года до трех лет – по 0,5 таблетки 3-4 раза в сутки (можно растворить таблетку в 70-80 мл теплой воды). Среди противопоказаний мукалтина – гиперчувствительность к компонентам препарата, а также язвенная болезнь желудка и двенадцатиперстной кишки.
При сильном сухом кашле во время простуды без температуры врач может назначить лекарства, которые блокируют кашлевой рефлекс – глауцин и окселадин. Глауцин выпускается в виде драже, сиропа (в том числе сиропа для детей) и таблеток, и назначается взрослым – по 40 мг 2-3 раза в сутки, детям в возрасте до 4 лет – по 10 мг 2-3 раза в сутки (после еды). Препарат противопоказан при тяжелой артериальной гипотензии и инфаркте миокарда. Возможные побочные действия выражаются в виде головокружения, слабости и тошноты.
Для разжижения и облечения откашливания мокроты применяются бромгексин, лазолван, амброксол, ацетилцистеин (АЦЦ). Например, лекарственный препарат бромгексин (таблетки, драже, капли, сироп) принимается взрослыми и детьми старше 14 лет по 8-16 мг 3-4 раза в сутки. Дозировка детям в возрасте до 2 лет – по 2 мг 3 раза в сутки, в возрасте от 2 до 6 лет – по 4 мг, в возрасте 6-10 лет – по 6-8 мг трижды в течение суток. Длительность приема – не более 4-5 дней. Среди противопоказаний данного препарата повышенная чувствительность, язвенная болезнь в стадии обострения, беременность (особенно первый триместр) и грудное вскармливание.
Среди лекарственных препаратов от кашля, которые чаще всего назначают врачи для лечения простуды без температуры у детей, сиропы Геделикс, Проспан, Туссамаг, Трависил и Эвкабал.
Лечение простуды без температуры подразумевает избавление от насморка. Поверенные капли от насморка – нафтизин, санорин, галазолин. А в лечении ринита у детей применяют капли називин (для малышей от рождения до года), Назол Бэби (для детей старше 1 года), ксимелин (0,05% – для детей 2-12 лет и 0,1% – для детей с 12 лет). При болях в горле применяются препараты с местным обезболивающим действием в виде аэрозолей – ингалипт, каметон, камфомен. Также в аптеках множество различных драже, пастилок, леденцов и таблеток для рассасывания, которые помогают снять воспаление горла.
А вот парацетамол при простуде без температуры принимать, очевидно, не стоит. Поскольку фармакологическое действие этого препарата анальгезирующее и жаропонижающее, и его применяют при: боли слабой и умеренной интенсивности (головная и зубная боль, мигрень, боль в спине, артралгия, миалгия, невралгия), лихорадочном синдроме (то есть повышенной температуре) при простудных заболеваниях.
Среди противопоказаний к применению парацетамола – гиперчувствительность, нарушение функций почек и печени, алкоголизм, детский возраст до 6 лет. А в списке побочных действий такие заболевания крови, как агранулоцитоз, тромбоцитопения и анемия; почечная колика, асептическая пиурия (гной в моче при ее стерильности), гломерулонефрит (воспаление почек с нарушениями кровообращения в них), а также аллергические высыпания на коже.
На фармацевтический рынок парацетамол впервые вышел в начале 50-х годов прошлого столетия в США. Его производитель (компания Sterling-Winthrop), привлек покупателей заявлением, что парацетамол безопаснее, чем аспирин… По данным официальной медицинской статистики, в США употребление парацетамола (панадола) является наиболее частой причиной поражения печени – более 55 тыс. случаев ежегодно.
[18], [19]
Источник