Аллергический синусит что это
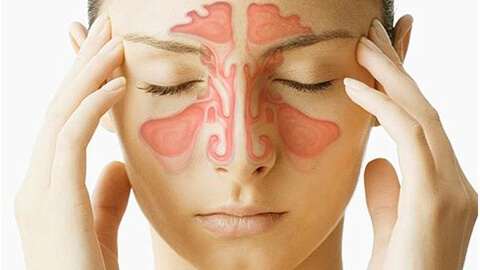
Нередко аллергические реакции организма проявляются поражением слизистых оболочек полостей носа, придаточных пазух, глаз. При этом развиваются аллергический ринит, синусит, конъюнктивит.
Аллергический ринит
Аллергический ринит – это воспаление слизистой оболочки носовой полости, которое возникает по причине воздействия какого-либо внешнего аллергена и характеризуется симптоматикой в виде насморка, отека и зуда слизистой, чихания. Ринит (или насморк) проявляется двумя видами – хронический и острый аллергический ринит. Симптомы хронического ринита сохраняются на постоянной основе, и приносят ощутимый дискомфорт пациенту. Происходит это из-за регулярного контакта с аллергеном, например, присутствие домашних питомцев, пыли, плесневого грибка и т.д. Хронический аллергический ринит может протекать сезонно или круглогодично. Сезонный ринит имеет особенность проявляться одного до двух раз в год. Как правило, это происходит в период цветения – пыльца деревьев, цветов и растений является сильнейшим аллергеном. Симптомы круглогодичного ринита проявляются, как понятно из названия, постоянно.
Симптомы аллергического ринита
Главными симптомами аллергического насморка являются:
- выделение секрета из носовой полости;
- ощущение зуда и жжения в носу;
- частое, приступообразное чихание;
- затрудненное носовое дыхание, в том числе во сне;
- ухудшение способности различать запахи.
Кроме местных симптомов, ринит может сопровождаться такими неспецифическими признаками, как:
- снижение концентрации и внимания;
- головная боль;
- нарушение сна;
- общее недомогание и слабость;
- состояние раздражительности.
Длительный ринит может привести к возникновению дополнительных симптомов – покраснение кожи вокруг крыльев носа и над верхней губой, снижение слуха, носовые кровотечения, боль в ушах и горле, кашель, повторяющиеся острые респираторные вирусные заболевания.
Отсутствие соответствующего лечения способно вызвать осложнения и спровоцировать развитие других заболеваний, например, конъюнктивита и бронхиальной астмы. Поэтому важно вовремя обратиться за медицинской помощью к врачу-аллергологу, чтобы начать адекватное лечение и предупредить нежелательные последствия.
В ЦЭЛТ вы можете получить консультацию специалиста-аллерголога.
- Первичная консультация – 3 200
- Повторная консультация – 2 000
Записаться на прием
Диагностика и лечение
Диагноз ринита устанавливается при осмотре, аллергический характер воспалительных изменений уточняется при сборе анамнеза и дополнительном лабораторном обследовании.
Исходя из причин аллергического ринита, назначаются рекомендации, чтобы свести к минимуму аллергические явления и поддержать общее благоприятное состояние организма. Некоторые из них могут иметь регулярную основу, если речь идет о круглогодичном рините.
Как правило, пациенту рекомендуется:
- не назначать себе препараты самостоятельно;
- регулярно выбивать пыль из ковров, одеяла и подушек;
- очищать нос от выделений;
- отказаться от курения и других вредных привычек;
- каждую неделю делать влажную уборку в квартире;
- по возможности освободиться от предметов и вещей, собирающих пыль;
- исключить (или минимизировать) контакт с вероятным аллергеном.
Далее необходимо провести соответствующую терапию, которая устранит симптомы и поможет создать благоприятные условия для дальнейшего самостоятельного лечения пациента. При аллергическом рините показано промывание носа, применение антигистаминных и противовоспалительных (в том числе гормональных) препаратов, использование сосудосуживающих капель и др.
Наши врачи

Врач – аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 37 лет
Записаться на прием
Аллергический синусит
Синусит – воспалительное явление слизистой оболочки околоносовых пазух, вызванный внешней инфекцией. Природой заболевания может являться вирус, бактериальная или грибковая инфекция, проявление аллергии. Заболевание характеризуется признаками лихорадки, выделениями густого секрета из носа, ощущения тяжести в околоносовой и лобной частях, заложенности носа.
Виды синуситов
По характеру течения различают хронический и острый синусит. Хронический характер выражен в длительном течении заболевания и сопровождается частыми рецидивами. Острое течение болезни длится не дольше восьми недель.
Воспалительный процесс при синусите может локализоваться в разных участках, таким образом, гайморит поражает верхнечелюстную пазуху, сфеноидит – клиновидную пазуху, фронтит – лобную пазуху, а этмоидит — слизистые ткани решетчатой кости. Кроме того, синусит имеет несколько процессов течения и бывает: односторонний (право- или левосторонний), двусторонний (единовременное воспаление синуса в обеих сторонах носа), в форме полисинусита (воспалительный процесс нескольких полостей), моносинусита (заболевание одной из полостей), гемисинусита (вовлечены все околоносовые полости с одной стороны), пансинусита (крайняя стадия заболевания, при которой поражены все пазухи).
Аллергический синусит зачастую сопровождает течение аллергического ринита, такое состояние называют риносинуситом. Для диагностики заболевания и назначения своевременного лечения необходимо обратиться к врачу-отоларингологу при появлении первых симптомов.
Диагностика и лечение синусита
Синусит является опасным заболеванием в плане развития возможных осложнений со стороны окружающих тканей. Среди таковых:
- остеомиелит;
- отит;
- конъюнктивит;
- неврит зрительного нерва;
- тромбоз сосудов головного мозга;
- периостит глазницы;
- флегмона орбиты.
Таким образом, крайне важно правильно диагностировать и составить соответствующее лечение. Для диагностики заболевания применяются методы рентгенографии, ультразвука. Чтобы исключить возможность осложнений, проводятся МРТ и КТ головного мозга. Терапевтические указания в отношении синусита должны быть составлены исключительно врачом отоларингологом. Ни в коем случае не следует заниматься самолечением. Среди используемых методов лечения аллергического синусита наиболее распространены:
- исключение контакта с аллергеном;
- применение антибиотиков;
- применение иммуностимуляторов и антигистаминных препаратов;
- местные сосудосуживающие препараты;
- манипуляции, направленные на освобождение пазух от экссудата (выполняются исключительно врачом-специалистом);
- физиотерапия (по назначению врача).
Аллергический конъюнктивит
Конъюнктивит – воспалительный процесс слизистой оболочки внутренней поверхности век и склеры – конъюнктивы. Причинами возникновения конъюнктивита являются бактерии и вирусы. Нередко встречаются и аллергические формы заболевания, что провоцируется воздействием на организм внешнего аллергена. Конъюнктивит может проявляться в двух состояниях – остром и хроническом. Острый конъюнктивит имеет выраженные симптомы и развивается в короткие сроки. В свою очередь хронический конъюнктивит протекает в течение длительного срока, беспокоит пациента рецидивами и значительно ухудшает качество жизни, накладывая некоторые ограничения.
Симптомы конъюнктивита
Заболевание вне зависимости от этимологии характеризуется слезотечением и появлением секрета в виде слизи, появлением отека и покраснения, зудом, жжением и чувством «песка» в глазах, а также снижением остроты зрения, светобоязнью и затрудненном раскрытии век по утрам, собственно, из-за скопления секрета. Сопутствующими симптомами могут стать повышение температуры, головные и мышечные боли, общее состояние утомления и слабости, аллергический кашель.
Аллергический конъюнктивит проявляется вскоре после проникновения в организм аллергена. Взрослые и дети страдают схожими симптомами, так как механизм развития аллергического явления одинаковый. При появлении первых симптомов конъюнктивита следует как можно быстрее обратиться к специалисту — врачу офтальмологу во избежание развития осложнений.
Диагностика и лечение аллергического конъюнктивита
Диагностировать конъюнктивит специалист-офтальмолог может при осмотре, используя современное офтальмологическое диагностическое оборудование и тщательно собрав анамнез заболевания. При необходимости проводится дополнительное лабораторное обследование, консультации смежных специалистов (врача-аллерголога). В зависимости от источника развития заболевания выбирается метод лечения. После того, как врач выясняет первопричину заболевания, он составляет соответствующее терапевтическое предписание для пациента. Нельзя пытаться лечиться самостоятельно, чтобы не вызвать осложнений.
В лечении аллергического конъюнктивита прибегают к помощи антигистаминных препаратов – это могут быть глазные капли или таблетки для приема внутрь. В некоторых случаях допускается использование гормональных лекарственных средств местного действия, а также иммуностимуляторов, антигистаминных препаратов. Имеет большое значение соблюдение правил личной гигиены.
Источник
 Синуситы — общее название воспалительных процессов, развивающихся в придаточных пазухах носа. Синусит сопровождается насморком, выделением слизи и гноя, высокой температурой, головной болью, отечностью лица в проекции носовых пазух.
Синуситы — общее название воспалительных процессов, развивающихся в придаточных пазухах носа. Синусит сопровождается насморком, выделением слизи и гноя, высокой температурой, головной болью, отечностью лица в проекции носовых пазух.
Синус — латинское слово, которым в медицине называют придаточную пазуху носа — пустую полость в лицевой кости черепа. Синусы расположены попарно с обеих сторон лица, они соединены узкими каналами с носоглоткой. Диаметр каналов — от 1 до 2 мм.
Различают 4 пары синусов:
- верхнечелюстные (гайморовы);
- лобные;
- клиновидные;
- решетчатые.
Придаточные пазухи носа выполняют несколько важных функций:
- согревают холодный воздух при дыхании;
- очищают воздух от бактерий;
- формируют очертания лица;
- «облегчают» кости черепа.
Изнутри синусы выстланы оболочкой, которая выделяет слизь — защитную жидкость, стекающую в носоглотку через каналы. Воспаление слизистой оболочки в одной из пазух вызывает синусит.
Виды и классификация синуситов
В зависимости от того, какие именно пазухи поражены воспалительным процессом, различают такие виды синуситов:
- гайморит;
- фронтит;
- сфеноидит;
- этмоидит.
Гайморит — наиболее распространенный вид воспаления, который образуется в верхнечелюстных (гайморовых) пазухах носа. При фронтите возбудители заболеваний поражают слизистую оболочную лобных пазух, сфеноидит — название воспаления оболочки клиновидного синуса, этмоидитом называют воспалительный процесс, развивающийся в решетчатой кости носа.
По характеру течения заболевания синуситы делятся на острые и хронические: острое заболевание возникает внезапно, имеет ярко выраженные симптомы и может длиться не более 6-8 недель, хронические синуситы имеют менее яркие проявления, их лечение занимает более продолжительное время. Кроме того, хронические заболевания отмечаются частыми рецидивами.
Синусит — заболевание, которому подвержены как взрослые, так и дети. Детские синуситы отмечаются более острыми формами течения болезни и более сложной диагностикой.
По своей форме синуситы бывают:
- экссудативными (с выделениями слизи, гноя);
- продуктивными (с образованием наростов, тканей).
В первую группу входят:
- серозные;
- катаральные;
- гнойные синуситы.
Во вторую:
- пристеночно-гиперпластические;
- полипозные синуситы.
Катаральный и серозный синуситы характеризуются воспалением слизистых оболочек синусов с выделением большого количества прозрачной слизи без образования гноя. При гнойном заболевании в носоглотку выделяется гной зеленого или зелено-желтого оттенка, иногда со сгустками крови.
При развитии гиперпластического синусита в синусе разрастается ткань слизистой оболочки носовой пазухи. Даже если воспалительный процесс стихает, то канал, по которому слизь должна выходить в носоглотку, все равно остается сузившимся или полностью перекрытым. Полипозный синусит характеризуется разрастанием тканей слизистой оболочки в виде полипов, которые также затрудняют отток слизи из пазухи носа.
Существует классификация синуситов в зависимости от причины возникновения заболевания:
- травматический — причиной воспаления является травма костей лица;
- бактериальный — возбудителем воспалительного процесса стали бактерии (стафилококки, стрептококки);
- вирусный — возбудители — вирусы (ОРВИ, грипп);
- грибковый;
- аллергический — воспаление произошло в результате аллергической реакции;
- медикаментозный.
При инфекционной природе синусита имеет значение путь проникновения инфекции. Возбудитель заболевания может проникнуть в синусы с вдыхаемым воздухом, через кровь или корни больных зубов, если речь идет о гайморите.
Воспалительный процесс может одновременно развиваться на слизистых оболочках носовых пазух и в носовой полости — такое воспаление называют риносинуситом. Если поражена группа носовых пазух с одной стороны лица — развивается гемисинусит, в случае, когда воспаление затронуло все синусы — пансинусит, опасное заболевание, характеризующееся тяжелым, нередко осложненным течением.
Причины возникновения синусита
Основной причиной заболевания является проникновение в организм болезнетворных микроорганизмов — вирусов и бактерий. Когда они попадают в организм, железы на слизистой оболочке в носовых пазухах начинают усиленно вырабатывать слизь. Слизистые выделения скапливаются в синусах и постепенно забивают каналы, по которым они выводятся в носоглотку. Скопившаяся в носовых пазухах слизь является отличной питательной средой для размножения болезнетворных бактерий.
Аллергическая реакция организма на какой-либо раздражитель тоже может спровоцировать синусит: при вазомоторном рините вместе со слизистой оболочкой носа отекает слизистая придаточных пазух, это приводит к закупорке каналов и скоплению слизи в придаточных пазухах.
Травмы лица тоже могут привести к воспалению: искривленная перегородка носа, травмы костей лица провоцируют воспаления слизистых оболочек носовых пазух. Также синуситы могут возникать при врожденной деформации костных структур.
Зачастую причиной возникновения гайморита является инфекция, которая попала в гайморову пазуху из корня пораженного зуба — например, при хроническом пародонтите или пульпите, если корень зуба пророс в придаточную пазуху. После удаления корня канал пломбируют, при этом пломбировочный материал попадает в гайморову пазуху, с высокой долей вероятности вызывая воспаление слизистой оболочки.
Симптомы синусита

Основные симптомы синусита — заложенность носа и появление обильных выделений, как правило, слизисто-гнойного характера.
Симптомы гайморита:
- повышение температуры тела свыше 38 С;
- выделение из носа сначала прозрачной слизи, а с развитием болезни — зеленого и желто-зеленого цвета;
- головные боли разной степени интенсивности;
- заложенность носа;
- гнусавый оттенок голоса;
- боль в области верхнечелюстных пазух, в висках и скуле с пораженной стороны;
- слезотечение.
Симптомы фронтита:
- резкое повышение температуры до 38 С и выше;
- сильная головная боль в области лба, особенно по утрам;
- озноб;
- невозможно дышать носом с пораженной стороны;
- из носа со стороны больной пазухи выделяется слизь, иногда с примесью гноя;
- развивается светобоязнь — человеку становится больно смотреть на яркий свет;
- если одновременно развивается грипп — отекает кожа над бровями и веки.
Фронтит — самая тяжелая форма синуситов, тяжело переносимая больным человеком. Запущенное заболевание чревато разрастанием полипов, образованием свищей, тяжелыми осложнениями (воспалением мозговых оболочек и др.).
Человек, заболевший этмоидитом, ощущает:
- нарушение носового дыхания с частичной потерей обоняния;
- боль в области основания носа и переносицы;
- покраснение и отек верхнего и нижнего века;
- повышение температуры тела.
Чаще всего этмоидит сопровождается развитием других видов синусита: если он развивается в переднем отделе решетчатой кости носа, то скорее всего, попутно развивается гайморит или фронтит, заднем — сфеноидит.
Признаки, сопровождающие развитие сфеноидита:
- боли в области глаза, затылка;
- при хроническом сфеноидите возможно ухудшение зрения, так как воспаление может затронуть зрительный нерв;
- болезненные ощущения внутри головы.
Диагностика синусита
Диагностику синусита может выполнить любой квалифицированный врач, основываясь на опросе больного и наружном осмотре, в любом случае при появлении первых симптомов заболевания необходимо сразу обратиться за медицинской помощью.
Методы диагностики
При синуситах назначается ряд лабораторных исследований:
- общий анализ крови;
- бакпосев отделяемого из носа с определением флоры и чувствительности к антибиотикам.
Инструментальные методы применяют для уточнения диагноза и выявления общей картины заболевания:
- рентгенограмма придаточных пазух в трех проекциях;
- компьютерная и магнитно-резонансная томография;
- ультразвуковое исследование околоносовых пазух;
- биопсия;
- пункция;
- фиброоптическая эндоскопия;
- диафаноскопия.
При проведении пункции, содержимое пораженной пазухи забирается при помощи иглы, которой врач прокалывает стенку пораженного синуса — эта процедура позволяет не только произвести отбор содержимого для исследования, но и произвести очистку пазухи от гноя.
Помощь других специалистов
В зависимости от причины возникновения заболевания может понадобиться помощь других профильных специалистов:
- иммунолога;
- аллерголога;
- стоматолога;
- пульмонолога.

Лечение синусита
Успех лечения напрямую зависит от действий самого пациента после появления первых признаков синусита: чем раньше человек обратиться за помощью, тем быстрее будет процесс выздоровления и меньше риск возможных осложнений. Попытки вылечиться самостоятельно дома или перенести болезнь на ногах, принимая болеутоляющие лекарства — прямой путь к хроническим синуситам и тяжелым осложнениям заболевания.
Лечение проводят методами консервативного лечения и хирургического вмешательства.
Основная задача при лечении синусита — избавиться от причин, которые его вызвали: инфекционные заболевания, аллергическая реакция, болезни зубов, травмы, аденоидит. В качестве медикаментозного лечения назначаются, антибактериальные, противовирусные, противогрибковые, антигистаминные и обезболивающие препараты.
Параллельно с применением системных препаратов, назначается местное лечение. Непроходимость каналов и соустий, соединяющих носоглотку и пораженные синусы ликвидируется путем назначения сосудосуживающих лекарств (сроком не более 5 дней). Носовые пазухи промывают антибактериальными растворами.
Для выздоравливающих пациентов применяют физиотерапевтические методы лечения — КУФ-терапию, электрофорез, ультразвуковое воздействие и др.
В крайних случаях, если лечение терапевтическими методами положительного результата не принесло, используют хирургическое вмешательство. Операция обязательном порядке проводится при полипозном гайморите, т.к. это заболевание не поддается лечению консервативным путем.
Самый простой метод — пункция (прокол) придаточной пазухи. Она проводится при помощи специальной иглы для диагностики и очистки синуса от гноя.
В более тяжелых случаях применяют гайротомию — операцию по вскрытию придаточной пазухи для ее очистки, удаления инородных тел или создания дополнительного канала для отвода гноя.
Профилактика
Для профилактики синуситов нужно придерживаться нескольких несложных правил:
- по возможности избегать переохлаждений;
- своевременно лечить кариозные зубы;
- укреплять иммунитет;
- при подозрении на аллергии проконсультироваться с аллергологом: если полностью избежать контакта с раздражающим фактором не получается, принимать назначенные антигистаминные препараты;
- своевременное устранение дефектов носовой перегородки: искривленные кости и хрящи затрудняют отток слизи из придаточных пазух, вызывая ее скопление;
- адекватно и до конца лечить ОРВИ, ОРЗ, простудные заболевания.
Источник