Аллергический ринит патогенез схема
… в структуре аллергических заболеваний одно из ведущих мест занимает аллергический ринит.
Аллергический ринит – это широко распространенное заболевание слизистой оболочки полости носа, характеризующееся IgE-опосредованным воспалением слизистых оболочек носовой полости и наличием ежедневно проявляющихся в течение часа и более хотя бы двух из следующих симптомов: заложенности (обструкции) носа, выделений из носа (риноррея), чихания, зуда в носу.
Этиология. Аллергены могут попадать в организм через дыхательные пути, в частности аэроаллергены (пыльцевые, бытовые, эпидермальные аллергены и др.), через желудочно-кишечный тракт (пищевые аллергены, лекарственные и др.), через кожу и слизистые оболочки (лекарственные аллергены, находящиеся в составе мазей, кремов и т. п.); лекарственные аллергены могут поступать в организм при парентеральном введении (подкожно, внутримышечно, внутривенно, внутрилюмбально и др.); к инфекционным аллергенам, вызывающих аллергический ринит, относятся микробные аллергены (стафилококки, стрептококки, нейссерии, кишечная палочка, протей и др.) и аллергены плесневых грибов (Aspergillis, Penicillium, Rizopus, Alternaria, Candida и др.).
Классификация. Существует несколько классификаций аллергического ринита, в частности сезонный и круглогодичный аллергический ринит. Кроме того, в согласительном документе по аллергическим ринитам Европейской академии аллергологии и клинической иммунологии выделяют дополнительно профессиональный аллергический ринит. В 2001 г. группа экспертов ВОЗ предложила классификацию аллергических ринитов, учитывающую длительность сохранения симптомов и тяжесть клинического течения. Согласно этой классификации, выделяют интермиттирующий аллергический ринит и персистирующий. По степени тяжести различают легкую, средней тяжести и тяжелую формы аллергического ринита.
Патогенез аллергического ринита является классическим примером IgE-опосредованной аллергической реакции первого типа, в которой участвуют тучные клетки, эозинофилы, лимфоциты, базофилы и эндотелиальные клетки. Участие этих клеток определяет раннюю, а затем и позднюю фазы аллергической реакции.
Аллергические реакции запускаются взаимодействием аллергена с аллергическими антителами, относящимися к IgE. Это взаимодействие происходит на тучных клетках, которые в физиологических условиях всегда присутствуют в подслизистом слое слизистой оболочки носа, и базофилах с последующим высвобождением из них биологически активных веществ: гистамина, метаболитов арахидоновой кислоты, фактора активации тромбоцитов, лейкотриенов, которые, действуя на клеточные структуры, вызывают общеизвестные симптомы ринита (ранняя фаза аллергического ответа). Через несколько часов после разрешения ранней фазы без дополнительной экспозиции аллергена возникает в той или иной степени выраженная поздняя (отсроченная) фаза аллергического ответа – в собственном слое слизистой оболочки увеличивается содержание эозинофилов и базофилов. Т-лимфоцитам приписывают участие в конечном звене патогенеза аллергического ринита. Для активации Т-лимфоцитов необходимо их взаимодействие с антигенпрезентирующими клетками (клетками Лангерганса), несущих высокоаффинные рецепторы для IgE. Для накопления в ткани лимфоцитов требуется довольно продолжительный временной интервал. Поэтому цитокины Т–лимфоцитов вовлекаются в процесс поддержания аллергического воспаления только на заключительных этапах и повышают уровень аллергенспецифического IgE у больных ринитом после очередного воздействия аллергена, а также участвуют в поддержании тканевой эозинофилии, играющих основную роль в развитии симптомов воспаления и соответственно симптомов аллергического ринита.
Клинические проявления. Основными клиническими проявлениями аллергического ринита являются риноррея (водянистые выделения из носа), заложенность носа, зуд в носу и чихание. Зуд в носу может появляться спонтанно или предшествовать чиханию, и характеризуется разной степенью интенсивности. Часто аллергический ринит сопровождается неназальными симптомами: зудом неба, глаз, слезотечением. Поражение слизистой полости носа, как правило, двустороннее. При риноскопии отмечается отечность слизистой оболочки полости носа, она приобретает бледно-синюшный, жемчужный или сероватый цвет. Хроническая назальная обструкция приводит к формированию характерного «аллергического лица» (темные круги под глазами, нарушение развития лицевого черепа, включающее неправильный прикус, дугообразное небо, уплощение моляров). По особенностям клинического течения аллегическогоринита выделяют две основные группы пациентов: (1) «чихальщики и сморкальщики», когда преобладают чихание и ринорея; (2) «сопельщики», когда преобладает аллергический отек слизистой носа. Усиление симптомов аллергического ринита и продление сроков присутствия клинических симптомов может быть связано и с присоединением вторичной инфекции или неспецифических раздражителей.
Диагностика аллергического ринита проводится на основании данных анамнеза, характерных клинических симптомов и выявления аллергенспецифических антител класса иммуноглобулинов E (IgE). (1) Лабораторные исследования. Обязательные: клинический анализ крови – однократно (при отклонении от нормы исследование повторять 1 раз в 10 дней); реакции Вассермана (RW), ВИЧ; общий анализ мочи; цитологическое исследование мазков из полости носа. Дополнительные: посев отделяемого из носа на инфекционную флору; биохимическое исследование крови (билирубин, АЛТ, ACT, мочевина, глюкоза крови); цитологическое исследование биоптата. (2) Инструментальные исследования. Обязательные: рентгенография придаточных пазух носа. Дополнительные инструментальные исследования: ЭКГ; риноманометрия передняя; акустическая риноманометрия; исследование обоняния с помощью «метода полосок». (3) Аллергологическое и иммунологическое обследование. Обязательное: кожные тесты с атоническими аллергенами (prick, скарификационные). Дополнительное: проведение провокационных назальных тестов; определение общего сывороточного IgE; оределение специфических IgE; определение IgA, M, G; определение подклассов IgG. (4) Обязательные консультации специалистов: аллерголог-иммунолог; отоларинголог.
Лечение (основные принципы). Исходя из механизмов развития аллергического ринита, лечение больных следует направлять на: (1) устранение (элиминацию) или уменьшение контакта с причинно-значимыми аллергенами; (2) устранение симптомов аллергического ринита (фармакотерапия); (3) проведение аллерген-специфической иммунотерапии; (4) применение образовательных программ для пациентов. Устранить контакт с причинно-значимым аллергеном при аллергическом рините можно, переехав в сезон пыления причинно-значимых растений в другую географическую зону, удалив из дома животных, птиц, корма для аквариумных рыбок (при наличии аллергии к ним), придерживаясь элиминационных диет, пользуясь воздухоочистителями и пр. Аллерген-специфическая иммунотерапия представляет собой единственный метод лечения сезонного аллергического ринита, позволяющий воздействовать на все патогенетически-значимые звенья иммунитета и обеспечивающий достижение стойкого клинического эффекта терапии. Фармакотерапия при аллергическом рините предусматривает использование пяти групп лекарственных препаратов: антигистаминных препаратов системного и локального действия; «стабилизаторов мембран» тучных клеток; сосудосуживающих препаратов (деконгестантов); антихолинергических средств; глюкокортикостероидов (интраназальных и системных). (5) Показания к хирургическому лечению: необратимые формы гипертрофии носовых раковин, развившиеся на фоне аллергического ринита; истинная гиперплазия глоточной миндалины, существенно нарушающая носовое дыхание; интраназальные аномалии анатомического строения; патология придаточных пазух носа, которая не может быть устранена иным путем.
Источник
Оглавление темы “Ринит (насморк).”:
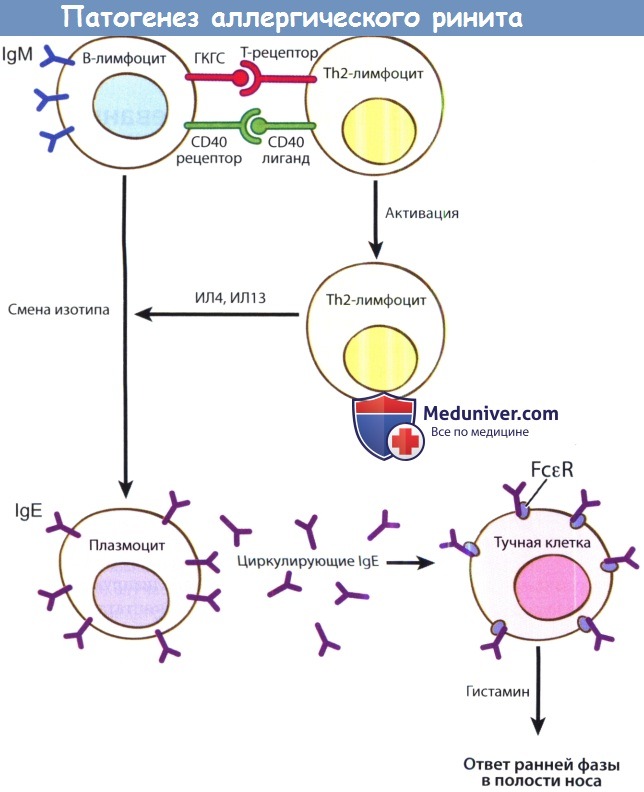
Причины и механизмы развития аллергического ринитаЭтиология аллергического ринита комплексная, сочетающая в себе генетические факторы и факторы окружающей среды. Аллергический ринит передается по аутосомно-доминантному типу с неполной пенетрантностью. Гены главного комплекса гистосовместимости (ГКГС), расположенные на шестой хромосоме, вызывают повышенный уровень продукции IgE В-лимфоцитами после контакта с аллергеном. IgE вызывает развитие аллергической реакции. Провоцирующий фактор для повышения экспрессии данных генов пока не обнаружен. Аллергическая реакция представляет собой сложную последовательность событий с участием многих типов клеток, медиаторов и продуктов клеточной жизнедеятельности. Наши знания об аллергическом рините получены из двух основных источников: экспериментов in vitro; и исследований, в которых сначала человека подвергают воздействию аллергена, а затем анализируют клеточный состав смывов из полости носа и биоптата слизистой. Все начинается с процессинга антигена, включающего дендровидные клетки, В-лимфоциты и макрофаги. В лимфатических узлах антиген представляется Т-хелперам второго типа CD4+ (CD4+ Th2-лимфоцитам). Затем В-лимфоциты продуцируют антиген-специфические IgM, a после получения сигнала от CD4+ Th2-лимфоцитов начинают продукцию Ig Е. Аллерген-специфический IgE затем присоединяется к высокоафинным рецепторам, Fc-эпсилон (FceR), на поверхности тучных клеток и базофилов. Присоединение аллерген-специфических IgE к Fce-рецепторам вызывает дегрануляцию базофилов и тучных клеток, что и вызывает повышение клеточной активности и развитие воспалительных реакций, свойственных людям с аллергическим ринитом. Более подробно этот сложный механизм, наше представление о котором постоянно развивается, представлен ниже. Более подробную информацию можно найти в руководствах по иммунологии.
Процессинг и презентация антигена. Реакция начинается с захвата и процессинга антигена В-лимфоцитами респираторного эпителия. Затем антигены обрабатываются ГКГСII класса и транспортируются на клеточную мембрану, где происходит их презентации CD4+ Th2-лимфоцитам. Для начала продукции базофилами IgM необходимо два сигнала. Первым является распознавание комплекса аллерген-ГКГС CD4+ Тh2 – лимфоцитами при помощи рецептора Т-клетки. Затем происходит взаимодействие CD40-лиганда Th2-лимфоцитов с CD40-рецепторов В-лимфоцитов, которое и заставляет В-лимфоциты продуцировать аллерген-специфический Ig М. Активация CD-4 Th2-лимфоцитов вызывает секрецию цитокина IL-4. Интерлейкин-4 имеет множество функций, но одной из главных является смена секреции IgM на IgE в В-лимфоцитах. Затем В-лимфоциты созревают в долгоживующие плазмоциты, отвечающие за продукцию аллерген-специфических IgЕ. Стимуляция базофилов происходит после того, как преформированные циркулирующие аллерген-специфические IgE соединяются с высокоаффинными FcεR-рецепторами на базофилах и тучных клетках. При присоединении свободного аллергена к аллерген-специфическому комплексу IgE- FcεR происходит перекрестная реакция, в результате которой происходит дегрануляция медиаторов воспаления, главным образом гистамина, из тучных клеток или базофилов, а также активируется фосфолипаза А2 на клеточной мембране. Базофильные клетки высвобождают в эпителий ряд химических веществ, среди которых экзогюкозидазы, фактор некроза опухолей а (ФНО-а), гранулоцит-ассоциированные триптазы (только у тучных клеток), химаза, пероксидаза и арильсульфатаза В. Эти вещества вызывают повышение проницаемости сосудистой стенки, вазодилятацию сосудов слизистой оболочки полости носа и непосредственную стимуляцию нервных окончаний, что приводит к развитию симптомов ринита: зуда, чихания, ринореи, затруднения носового дыхания. Гистамин является основным медиаторов этого этапа, который еще называют «ответом быстрой фазы». Взаимодействие аллергена с FcεR-рецепторами также вызывает транскрипцию цитокинов и инициацию распада арахидоновой кислоты. Секреция цитокинов и хемокинов усиливает развитие аллергической реакции. Продукция вазоактивных агентов и цитокинов, в числе которых ИЛ-1, ИЛ-2, ИЛ-3, ИЛ-4, ИЛ-5, ИЛ-6, гранулоцитарно-моноцитарный колониестимулирующий фактор (ГМКФ) и ФНО-а вызывают хемотаксис, клеточную пролиферацию, продукцию IgE и инфильтрацию слизистой оболочки носа, усугубляя проявления аллергической реакции. Клеточный состав представлен эозинофилами, Т- и В-лимфоцитами, тучными клетками. ИЛ-5 отвечает за пролиферацию и выживание эозинофилов, а также за хемотаксис в слизистой оболочке носа. В результате дегрануляции эозинофилов высвобождаются высокотоксичные белки и кислородные радикалы, повреждающие структуру эпителия полости носа.
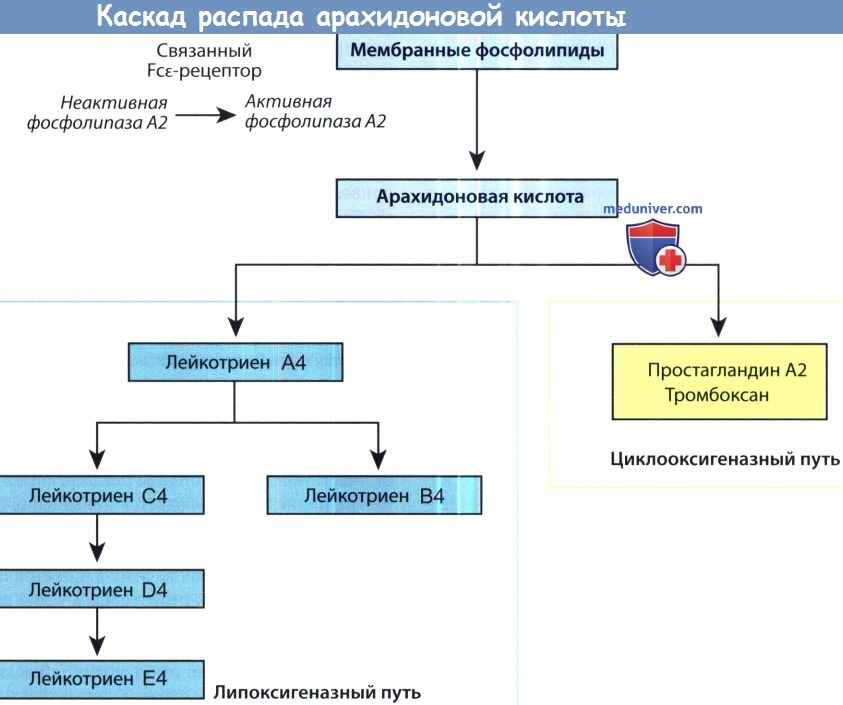
Метаболиты арахидоновой кислоты являются мощными медиаторами аллергической реакции. Активация фосфолипазы А2, следующая за активацией FcεR-рецепторов, приводит к высвобождению арахидоновой кислоты из клеточной мембраны. Метаболизм арахидоновой кислоты может протекать по двум путям: по циклооксигеназному с формированием простагландина А2, или по тромбоксановому или липооксигеназному пути с формированием лейкотриенов. Продукты распада арахидоновой кислоты вызывают затруднение носового дыхания, нейтрофильную инфильтрацию, вазодилятацию и клеточный хемотаксис. Примерно у половины больных с аллергическим ринитом в течение 4-6 часов развивается ответ поздней фазы воспаления. По нашему мнению, за его инициацию отвечают базофилы, т. к. при анализе смывов полости носа у таких больных выявляется наличие тех же медиаторов воспаления, которые свойственны первой фазе, за исключением простагландина D2, в синтезе которого как раз не участвуют базофилы. В то же время, базофилы присутствуют в смывах из полости носа у больных с аллергическим ринитом. Другими двумя важными факторами, участвующими в формировании симптомов аллергического ринита, являются прайминг-эффект и назальная гиперреактивность. Прайминг-эффект возникает при длительном контакте с аллергеном, ведущим к развитию хронических воспалительных изменений. Дозы аллергена, необходимые для развития симптомов аллергического ринита, постепенно уменьшаются. Хронические воспалительные изменения также ведут к повышенной реактивности, когда даже неспецифические ирританты, такие как сильные запахи, дым или примеси вызывают симптомы ринита. Факторы окружающей среды также играют важную роль в развитии аллергического ринита. Особого интереса заслуживают активируемые протеазами рецепторы. Всего существует четыре вида таких рецепторов, из них 2 и 4 участвуют в формировании аллергических реакций. Эти рецепторы представляют собой связанные с G-белками трансмембранные рецепторы, которые экспрессируются многими типами клеток, в том числе респираторным эпителием полости носа. Стимуляция этих рецепторов необратима и вызывается эндогенными и экзогенными сериновыми протеазами. К эндогенным протеазам относится триптаза, продукт дегрануляции тучных клеток и эозинофилов; экзогенные протеазы вырабатывают пылевые клещи, тараканы, альтернарии и аспергиллы. Стимуляция данных типов рецепторов вызывает повышение продукции IgE, лейкоцитарную инфильтрацию, рубцевание и развитие гиперчувствительности дыхательных путей. Окончательным эффектом стимуляции этих рецепторов является проникновение бытовых аллергенов в слизистую оболочку полости носа. Контакт с экзогенными протеазами в детском возрасте может быть фактором риска для развития аллергического ринита.
Роль цитокинов в иммунном ответе: – Также рекомендуем “Причины и механизмы развития обычного ринита (насморка)” |
Источник
Аллергический ринит – это заболевание, которое развивается в результате контакта аллергенов со слизистой полости носа. Основные симптомы болезни: зуд в носовой полости, чихание, затрудненное носовое дыхание, слизистые выделения из носа. В рамках диагностики причин аллергического ринита проводятся консультации специалистов (аллерголога-иммунолога, отоларинголога), кожные пробы, определение общего и специфических IgE (аллергологические панели), риноскопия. Лечение антигистаминными препаратами, интраназальными глюкокортикоидами или прекращение экспозиции аллергена приводит к быстрому исчезновению симптомов заболевания.
Общие сведения
Аллергический ринит – воспалительная реакция слизистой оболочки носа на действие аллергена, проявление поллиноза. Может протекать сезонно или круглогодично. Проявляется заложенностью, отечностью, зудом и щекотанием в носу, обильным истечением слизи, чиханием, слезотечением, снижением обоняния. Длительное течение может приводить к развитию аллергического синусита, полипов в носу, отита, носовых кровотечений, стойкого нарушения обоняния, бронхиальной астмы. Аллергический ринит широко распространен. По различным данным, этой формой аллергии страдает от 8 до 12% всех жителей Земли. Обычно развивается в молодом возрасте (10-20 лет). В старшем возрасте выраженность проявлений может уменьшиться, однако полностью пациенты, как правило, не излечиваются.

Аллергический ринит
Причины
Обычно аллергический ринит развивается у людей с наследственной предрасположенностью к аллергическим заболеваниям. В семейной истории пациентов часто упоминается бронхиальная астма, аллергическая крапивница, диффузный нейродермит и другие атопические заболевания, которыми страдал один или несколько членов семьи.
Самая частая причина развития сезонного ринита аллергической этиологии – пыльца трав (семейство маревых, сложноцветных, злаковых) и деревьев. В некоторых случаях сезонный аллергический ринит вызывается спорами грибов. Нередко больные полагают, что заболевание вызывается тополиным пухом. Однако, на самом деле ринит обычно провоцируется пыльцой растений, цветение которых совпадает по времени с появлением тополиного пуха. Сезонность ежегодной манифестации заболевания зависит от климатических особенностей региона и год от года практически не изменяется. Круглогодичный аллергический ринит возникает при постоянном контакте с частичками эпидермиса животных, различными химическими соединениями и бытовой пылью, в которой содержатся микроклещи.
Классификация
Выделяют две основные формы заболевания:
- Сезонный аллергический ринит. Наиболее распространенная форма. Обычно манифестирует в молодом возрасте. Симптомы болезни появляются в определенное время года и чаще всего обусловлены контактом с пыльцой определенных растений.
- Круглогодичный аллергический ринит. Страдают преимущественно женщины зрелого возраста. Симптомы круглогодичного ринита выражены на протяжении всего года или периодически возникают вне зависимости от сезона. Болезнь вызывается аллергенами, которые постоянно присутствуют в окружающей среде.
Симптомы
Для аллергического ринита характерны длительные приступы чихания, возникающие по утрам и в момент контакта с аллергеном. Из-за непрекращающегося зуда пациенты постоянно почесывают кончик носа, от чего со временем на спинке носа иногда появляется поперечная складка. Постоянная заложенность носа при развитии аллергического ринита приводит к тому, что пациенты дышат преимущественно ртом. Аллергическому риниту сопутствует отделяемое из полости носа водянистого характера, слезотечение и неприятные ощущения в глазах. Хронические застойные процессы приводят к снижению обоняния и потере вкусовых ощущений.
Слизистая полости носа при аллергическом рините бледная и рыхлая. Гиперемии и шелушения кожи в области ноздрей не наблюдается. В некоторых случаях отмечается покраснение конъюнктивы. Изменения глотки для этого заболевания не характерны, но иногда отмечается незначительная или умеренная гиперемия.
Осложнения
Круглогодичный аллергический ринит часто осложняется вторичной инфекцией, обусловленной закупоркой придаточных пазух из-за отека слизистой. Возможно развитие отита или синуситов. При сезонном рините подобные осложнения возникают крайне редко. При длительном течении заболевания нередко развиваются полипы слизистой носовой полости, которые еще больше закупоривают отверстия придаточных пазух, затрудняя дыхание и утяжеляя течение сопутствующих синуситов.
Диагностика
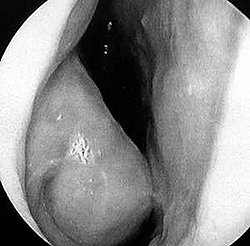 В процессе постановки диагноза сезонного аллергического ринита большое значение имеет подробный сбор анамнеза. Отмечается периодическая манифестация симптомов заболевания, связанная по времени с периодом цветения определенных деревьев и трав.
В процессе постановки диагноза сезонного аллергического ринита большое значение имеет подробный сбор анамнеза. Отмечается периодическая манифестация симптомов заболевания, связанная по времени с периодом цветения определенных деревьев и трав.
При диагностике круглогодичного аллергического ринита анамнестические данные имеют меньшую ценность. Частый контакт с аллергеном приводит к тому, что симптомы аллергического ринита выражены постоянно, поэтому установить, какой именно аллерген послужил причиной заболевания, обычно не представляется возможным. Иногда аллергическая реакция на определенные раздражители проявляется рядом отличий в клинической картине болезни, что позволяет предварительно определить характер аллергена.
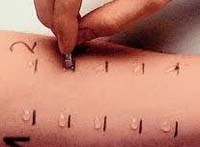
Пациенты с предполагаемым аллергическим ринитом должны пройти осмотр отоларинголога с выполнением риноскопии. Также показана консультация аллерголога с проведением специальных тестов. Самым простым тестом, позволяющим точно определить причину аллергии, является кожная аллергопроба. Исследование основано на связывании раздражителя с тучными клетками. Необходимо учитывать, что в некоторых случаях при проведении кожной пробы возможен ложноположительный результат. При отрицательной кожной пробе и наличии свидетельствующих о сенсибилизации организма к аллергену анамнестических данных иногда проводится внутрикожная проба. Достоверность результата внутрикожной пробы ниже из-за возможного сопутствующего неспецифического раздражения в месте инъекции.
Аллергическая природа ринита подтверждается при обнаружении количества эозинофилов в анализе крови и назального мазка. Увеличение количества нейтрофилов в анализах крови и отделяемого из носовой полости свидетельствует о вторичной инфекции. Возможно проведение иммуносорбентного анализа с ферментной меткой для определения уровня антител, вырабатываемых к определенным аллергенам.
Круглогодичный ринит аллергической природы нередко приходится дифференцировать с обычным вазомоторным ринитом. Клиническая картина заболеваний имеет много общего, однако вазомоторный ринит, в отличие от аллергического развивается при контакте и неспецифическими раздражителями. В некоторых случаях симптомы, сходные с клинической картиной круглогодичного аллергического ринита, вызывают некоторые заболевания верхних дыхательных путей инфекционной природы, анатомические дефекты, вдыхание ряда веществ, постоянное использование препаратов для лечения насморка, лечение эстрогенами и β-адреноблокаторами.
Лечение аллергического ринита
Терапия при аллергическом рините определяется тяжестью и формой заболевания. При легком аллергическом рините назначают антигистаминные препараты (цетиризин, фексофенадин, дезлоратадин, лоратадин и т. д.) или интраназальные глюкокортикоиды (будесонид, флутиказон и т. д.). При тяжелом аллергическом рините и заболевании средней степени тяжести основным терапевтическим средством становятся интраназальные глюкокортикоиды в сочетании с препаратами антагонистов лейкотриенов (зафирлукаст, монтелукаст натрия) или антигистаминными средствами. При приеме антигистаминных средств первого поколения необходимо учитывать побочное М-холиноблокирующее (аритмия, задержка мочи, нечеткость зрения) и седативное действие препаратов.
Выраженная заложенность носа является показанием к назначению сосудосуживающих препаратов местного действия, однако пациентам не рекомендуют злоупотреблять препаратами этой группы из-за опасности развития лекарственного ринита. Пациентам с некоторыми формами аллергического ринита рекомендуют соблюдать специальную диету. Так, например, больные с аллергией к пыльце лещины должны исключить из рациона фундук и лесные орехи, пациенты с аллергическим ринитом, вызванном пыльцой березы – яблоки и т.д. Диета обусловлена возможностью перекрестного реагирования.
При наличии противопоказаний к приему лекарственных средств и недостаточном эффекте лечения возможна гипосенсибилизация к определенным аллергенам (АСИТ). Лечение заключается в ведении под кожу пациента постепенно увеличивающихся доз экстракта аллергена. Полный курс десенсибилизации продолжается от 3 до 5 лет. Инъекции аллергенов производятся один раз в 1-2 недели. Из-за опасности развития анафилактической реакции за пациентом наблюдают в течение 20 минут после инъекции. Возможна местная реакция на введение, которая проявляется в виде уплотнения или эритемы. Десенсибилизация противопоказана при тяжелой бронхиальной астме и ряде сердечно-сосудистых заболеваний.
При неэффективности консервативных методов лечения аллергического ринита и его упорном течении возможно проведение хирургического вмешательства на носовых раковинах – вазотомии. Операция проводится чрезносовым доступом под местной анестезией.
Профилактика
Единственная действительно эффективная профилактическая мера при аллергическом рините – как можно более полное устранение контакта с аллергеном, который стал причиной развития заболевания. При аллергическом рините, вызванном клетками кожи животных необходимо удалить из дома животное, при аллергии, спровоцированной пыльцой трав и спорами грибов, потребуется смена места жительства или установка воздушных фильтров в помещении.
Пациентам с аллергическим ринитом, обусловленным пылевыми микроклещами, следует обеспечить пониженную влажность воздуха в квартире, удалить из дома портьеры и ковры, закрыть подушки, матрасы и стеганые одеяла пластиковыми чехлами. Всем больным с аллергическим ринитом рекомендуется исключить контакты с неспецифическими раздражающими веществами (табачным дымом, резкими запахами, известковой пылью).
Источник