Актуальность темы острый ринит
На чтение 11 мин. Обновлено 23 ноября, 2020
Ринит острый — симптомы и лечение
Что такое ринит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голаевой Надежды Александровны, врача общей практики со стажем в 12 лет.
Определение болезни. Причины заболевания
Острый ринит (насморк) — это заболевание, характеризующееся отёком и воспалением слизистой носоглотки и носовых ходов. Начинается с заложенности носа и появления отделяемого из носовых ходов. Позже, н а 2-3 день болезни, присоединяется подкашливание [3] .
Распространённость острого ринита среди взрослого населения составляет более 45 %, среди детей младшего возраста — порядка 90 % [17] .
Чаще всего данное заболевание встречается у детей 3-7 лет и пожилых людей. В обоих случаях частота заболеваемости связана с несовершенной работой иммунной системы в этом возрасте. Кроме того, на частоту заболеваемости влияет наличие сопутствующей хронической патологии, прежде всего, воспалительного характера [16] .
Наиболее частая причина острого ринита — попадание микроорганизмов на слизистую носовых ходов (бактерий, вирусов и др.) .
К вирусным причинам относится воздействие аденовирусной, гриппозной , парагриппозной инфекции, репираторно-синцитиального вируса, риновируса, пикорнавируса и реовируса [4] .
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
При иммунодефицитных состояниях возбудителями ринита могут стать грибковые или бактериально-грибковые инфекции [9] .
Кроме того, острый ринит может иметь аллергическую природу . При этом воспаление и отёк возникают в ответ на раздражитель, который организм воспринимает как аллерген. В таком случае в основе механизма развития острого ринита лежит взаимодействие слизистой носоглотки с особыми соединениями — так называемыми циркулирующими иммунными комплексами. Они повреждают слизистую, тем самым вызывая воспалительную реакцию, как компенсаторный механизм.
Похожий процесс приводит к развитию острых ринитов в результате взаимодействия слизистой носоглотки с агрессивными агентами , такими как различные химические соединения, в том числе в виде аэрозоля или мелкодисперсной пыли.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
Симптомы острого ринита
Острому риниту часто предшествует переохлаждение или контакт с людьми, которые болеют острым респираторным заболеванием.
Основными симптомами ринита являются :
- заложенность носа, ухудшение носового дыхания;
- появление отделяемого из носовых ходов (чаще всего обильного и прозрачного);
- сухость и жжение слизистой носа;
- общая слабость [4] .
Болезнь, как правило, начинается резко, сопровождается значительным ухудшением общего самочувствия, резким подъёмом температуры. Кроме того, из-за отёчности слизистой ухудшается носовое дыхание, а при воспалении участка слизистой, содержащего обонятельные рецепторы, часто ухудшается обоняние.
Помимо этого, в носовых ходах может ощущаться дискомфорт в виде чувства саднения и зуда. Вслед за этим усиливается работа желёз, продуцирующих слизь, за счёт чего в носовой полости появляется отделяемое. Оно может выделяться как в умеренных, так и в обильных количествах, что часто приводит к раздражению, покраснению и болезненности кожи вокруг ноздрей и над верхней губой.
Часто процесс сопровождается слезотечением. Оно возникает как рефлекторная реакция на раздражение чувствительных зон слизистой носа.
Из-за отёка слизистой также может нарушаться проходимость слуховых труб. Это способствует активизации условно-патогенных бактерий, что создаёт предпосылки для последующего присоединения к воспалению бактериальной инфекции. При этом отделяемое носовых ходов приобретает жёлтую или зеленоватую окраску, а иногда и неприятный запах [3] .
Через несколько дней острого периода отмечается положительная динамика общего самочувствия: носовое дыхание становится свободнее, исчезают неприятные ощущения саднения и зуда в носу, уменьшается общая слабость и головная боль.
В среднем острый ринит продолжается от 7 до 14 дней, но минимальные и максимальные сроки заболевания могут быть разными. Если иммунитет ослаблен или очаги хронической инфекции присутствуют в других органах, воспаление носоглотки затягивается до 3-4 недель [4] .
Патогенез острого ринита
Дыхательная система человека состоит из нескольких отделов. Первым из них в контакт с окружающей средой вступает нос. Он выполняет несколько важных функций:
Успешное выполнение носом дыхательной функции во многом зависит от проходимости носовых ходов, которая в свою очередь зависит от состояния слизистой оболочки носа [3] . На качество слизистой носовых ходов могут повлиять различные факторы, действующие извне: некомфортная температура вдыхаемого воздуха, аллергены, патогенные микроорганизмы, травмы и даже приём алкоголя.
Обонятельная функция заключается в распознавании запахов. Она осуществляется за счёт раздражения специальных рецепторов обонятельного нерва веществами, попадающими во время вдоха. Причём каждая конкретная группа нейронов отвечает за распознавание определённых пахучих веществ.
Защитная функция носа заключается в согревании и увлажнении воздуха, очищении его от пыли, микроорганизмов, грибков и частиц аэрозоля при вдохе. Она осуществляется за счёт колебательного движения микроскопических образований в виде тоненьких ресничек. Они расположены на клетках эпителия (внешнего слоя) слизистой оболочки. Благодаря их движению (примерно 16-17 раз в минуту) вместе со слизью выводятся микроорганизмы, частицы пыли, различные химические соединения и аэрозоли, попавшие в нос вместе с воздухом.
Фильтрации чужеродных частиц способствует секрет, который вырабатывает слизистая оболочка носа. Его состав постоянно обновляется. Он включает в себя специальные соединения: муцины, гликопротеиды, липиды и иммуноглобулины. Последние вещества препятствуют прикреплению бактерий к клеткам слизистой оболочки, что снижает риск развития бактериальных инфекций.
Помимо этого, в состав секрета слизистой оболочки органов дыхательной системы входят:
- фермент лизоцим — противостоит бактериям и грибкам за счёт разрушения их клеточных стенок;
- белок лактоферрин — связывает ионы железа, тем самым блокирует его использование железозависимыми бактериями, не давая патогенным микроорганизмам размножаться;
- белок фибронектин — препятствует прикреплению бактерий к тканям слизистой оболочки;
- интерфероны — уничтожают вирусную инфекцию.
Также существуют определённые подвиды антигенов, которые препятствуют размножению вирусов. Это происходит за счёт соединения с чужеродными белками и удаления их из системы циркуляции крови [6] .
При нарушении защитной функции в носовую полость проникают вирусы и бактерии. Взаимодействуя со слизистой оболочкой носоглотки, они способствуют развитию воспаления. Данный процесс сопровождается отёком слизистой, наиболее выраженным в области носовых раковин. Причём он затрагивает обе половины носа.
Нарушение защитной функции в дальнейшем ведёт к нарушению дыхания и обоняния. Так, при отёке и воспалении слизистой затрудняется прохождение потока вдыхаемого воздуха, нарушается цикл носового дыхания, временно блокируется процесс распознавания запахов. П роявляется одышкой, хрипами, отхождением вязкой мокроты из носа, нарушением обоняния и иногда кашлем.
Классификация и стадии развития острого ринита
Согласно современной классификации ринитов, выделяю четыре типа заболевания:
- инфекционный ринит;
- аллергический ринит ;
- неаллергический ( вазомоторный ) ринит;
- ринит как часть системных заболеваний, например искривления носовой перегородки , полипозного риносинусита, муковисцидоза, синдрома Картагенера ( синдрома неподвижных ресничек ) и др. [1][3]
Инфекционный ринит подразделяют на две формы:
- Острый:
- вирусный;
- бактериальный;
- травматический.
- Хронический:
- специфический;
- неспецифический [18] .
Как правило, для острого ринита характерны три стадии:
- Первая стадия — продромальная. Обычно начинается после переохлаждения. Длится несколько часов. Возникают такие симптомы, как сухость, чувство саднения и жжения в носу и носоглотке, затруднение дыхания и чихание. Одновременно с этим наблюдается общее недомогание, озноб, слабость, тяжесть и боль в голове, покраснение слизистой оболочки носа. Часто температура поднимается до 37 °С и выше.
- Вторая стадия — катаральная, или серозная. Длится около 2-3 дней. Характеризуется появлением обильного прозрачного отделяемого. У пациента закладывает нос и уши, ухудшается обоняние, иногда голос становится гнусавым. Слизистая оболочка носа при этом визуально влажная, ярко-красной окраски.
- Третья стадия . Развивается с 4-5 дня от начала заболевания. Для неё характерно присоединение бактериальной инфекции. Причём общее самочувствие пациента иногда улучшается, носовое дыхание становится более свободным, восстанавливается обоняние. Однако выделения из носа становятся густыми, приобретают желтоватую или зеленоватую окраску. Визуально в носовых ходах определяется обильное отделяемое [4][6] .
Осложнения острого ринита
При общем ослаблении иммунитета, истощении организма, наличии хронической сопутствующей патологии, врождённых или приобретённых аномалий строения носовой перегородки острый ринит может приобретать затяжной характер (2-3 недели) [4] .
Основными осложнениями острого ринита являются:
- Хронический ринит . Развивается примерно в 20 % случаев в результате неправильного или недостаточного лечения [16] . Периодически возможны обострения хронического процесса с переходом заболевания в активную стадию со всеми характерными для острого ринита симптомами.
- Отит . Возникает в связи с распространением инфекции по слизистой слуховых труб. Проявляется чаще всего ощущением заложенности ушей, снижением слуха, а также ушными болями тупого, ноющего или острого, стреляющего характера.
- Синусит . Представляет собой воспаление придаточных пазух: лобных, клиновидных и гайморовых. Сопровождается болью в области лба и проекции носовых пазух, насморком, заложенностью носа, потерей обоняния. Опасен распространением инфекции на внутренние структуры головного мозга (например, развитием менингита ).
- Ларингит ифарингит . Нелеченный или неправильно леченный острый ринит часто приводит к воспалению слизистой глотки и гортани. Наблюдается зуд, першение и боль в горле, осиплость голоса, лающий кашель, одышка.
- Дакриоцистит . Возникает при переходе воспаления со слизистой носовых ходов на слизистую протоков слёзных желёз. Сопровождается болезненной припухлостью в области слёзного мешка и постоянным слезотечением. Опасен переходом воспаления на структуры глазного аппарата. Лечится, как правило, параллельно с ринофарингитом.
- Трахеит ибронхит . Возникают в результате перехода воспаления со слизистой носоглотки на слизистую трахеи и бронхов. Для них характерны такие симптомы, как кашель, затруднённое дыхание, боль в горле и грудной клетке [4] .
Особенно опасен острый ринит для новорождённых из-за особенностей строения и работы центральной нервной системы. За счёт узости носовых ходов у маленьких детей, начиная с первых дней жизни, даже незначительная отёчность слизистой оболочки носа затрудняет носовое дыхание. В результате ребёнок становится беспокойным, у него нарушается сон, ухудшается аппетит, снижается вес. Из-за заложенности носа он часто заглатывает воздух, который может попасть в желудок. Это вызывает у ребёнка резкую боль во время кормления или спустя некоторое время после него. Воздушный пузырь в желудке не даёт ему получить обычную порцию молока, несмотря на упорядоченное кормление [2] .
Диагностика острого ринита
Диагностика острого ринита проводится на основе жалоб пациента и данных объективного осмотра.
Осмотр носовых ходов осуществляется врачом при помощи риноскопа или отражающего свет рефлектора. При этом врач визуально оценивает слизистую оболочку носовых ходов: её окраску, степень отёчности, наличие повреждений, количество и характер отделяемого.
Диагностика различных видов ринита имеет свои характерные особенности:
- При вирусном рините отделяемое прозрачное, часто обильное, без гнойного компонента [13] .
- Бактериальный острый ринит, как правило, протекает более тяжело, чем вирусный. Отделяемое практически сразу после выделения из носовых ходов приобретает желтовато-зеленоватую окраску, часто становится гнойным или слизисто-гнойным [11][12] . Температура тела может повышаться до 38-39 °С, но иногда такой симптом может встречаться при вирусной инфекции.
При подозрении на острый ринит проводится дифференциальная диагностика :
- с острым синуситом — развивается при распространении инфекции на придаточные пазухи носа;
- с вазомоторным ринитом — отмечается отёчность носовых ходов и наличие отделяемого из носа, не связанное с инфекционными агентами;
- с синдромом рефлекторного назального затёка — возникает при заболеваниях пищеварительного тракта, таких как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), грыжа пищеводного отверстия диафрагмы и др.
Важно верно определить причину патологических изменений в области носоглотки. Это позволит правильно спланировать комплекс лечебных мероприятий.
Лечение острого ринита
Лечение острого ринита во многом зависит от его формы и направлено на следующие цели:
- удаление микроорганизмов, явившихся причиной развития болезни;
- уменьшение локального воспаления;
- восстановление воздухообмена в пазухах носа, уменьшение количества отделяемой слизи из носовых ходов;
- ускорение заживления эпителия и восстановление защитного барьера слизистой оболочки [11] .
Для терапии острого ринита используют различные группы препаратов:
- средства местного действия на слизистую носовых ходов, устраняющие её отёк и воспаление, сужающие сосуды;
- противомикробные средства;
- препараты, влияющие на выработку и свойства назальной слизи: муколитики, мукокинетики и мукорегуляторы [10] ;
- комбинированные препараты, сочетающие в себе несколько компонентов из описанных выше групп;
- препараты на растительной основе (не имеют международной доказательной базы) [13] .
Для симптоматической терапии используются жаропонижающие средства (например, аспирин или парацетамол ). В ряде случаев для снятия отёка носовых ходов применяются витамины и противоаллергические препараты .
При обострении хронического ринита показаны вяжущие или прижигающие средства местного действия (например, 1-1,5 % раствор протаргола или 2-5 % раствор нитрата серебра) [12] .
При гипертрофическом хроническом рините, который сопровождается утолщением слизистой носовых ходов, иногда проводят склерозирующую терапию . Для этого в утолщённую слизистую оболочку вводят до 10 мл 40 % раствора глюкозы, изотонического раствора хлорида натрия или глицерина. Курс лечения состоит из 4-5 инъекций. Их нужно выполнять с интервалом в одну неделю [8] .
Также для лечения острого ринита используют физиотерапевтическое лечение :
- УФ-терапия — излучение ультрафиолетового спектра. Проводится при остром инфекционном рините или обострении хронического ринита один раз в сутки, курсом по 2-3 процедуры. Длительность воздействия начинается с 0,5 минут и постепенно увеличивается [14] .
- УВЧ-терапия — воздействие высокочастотного электромагнитного поля. Используется и при остром, и при хроническом рините. Минимальный курс — 3-5 процедур [15] .
- Лазерная терапия — воздействие лазером на слизистую носовых ходов. Может потребоваться при остром рините и обострении хронического ринита. Курс составляет от 3-5 до 7-10 процедур [10] .
Прогноз. Профилактика
При своевременной диагностике и вовремя начатом лечении острого ринита заболевание регрессирует полностью, не давая осложнений и не приводя к хронизации процесса.
К общим методам профилактики острого ринита относятся:
- укрепление иммунитета с помощью общих оздоровительных мероприятий — закаливание, прогулки на свежем воздухе, сбалансированное питание;
- исключение контакта с людьми, у которых наблюдаются признаки вирусной инфекции;
- промывание носовых ходов специальными аптечными растворами при появлении слизи ;
- избегание переохлаждений;
- употребление витаминно-минеральных комплексов и продуктов, богатых полезными микроэлементами;
- увлажнение воздуха в помещении во время отопительного периода;
- вакцинация от вирусных заболеваний [7] .
Источник
Источник
В статье представлена современная информация о ринитах. Приведены рекомендации по диагностике и дифференциальной диагностике. Рассматриваются этиология инфекционных ринитов и терапия ринита в зависимости от его фенотипа. Приведены методы топической и системной терапии различных форм ринитов.
Ринит — это воспаление слизистой оболочки носа, которое сопровождается двумя из следующих симптомов: затруднение носового дыхания, выделения из носа, жжение (зуд) в полости носа и чихание, — длящимися ≥1 ч в день в течение ≥2 нед. на протяжении года.
Ринит является одним из самых распространенных заболеваний. Точных сведений об эпидемиологии острого и хронического инфекционного ринита нет. Острый инфекционный ринит особенно часто встречается в детском возрасте. Дети в возрасте 0–5 лет переносят в среднем 6–8 эпизодов ОРВИ в год [1], в детских дошкольных учреждениях особенно высока заболеваемость на 1–2-м году посещения — на 10–15% выше, чем у неорганизованных детей, но в школе последние болеют чаще [2].
Классификация ринитов
Международная классификация предусматривает деление ринитов по фенотипу [3, 4] (табл. 1).

Этиология и патогенез ринитов
Инфекционный ринит — воспаление слизистой оболочки полости носа, вызванное вирулентными микроорганизмами и проявляющееся затруднением носового дыхания, выделениями из носа и чиханием, реже — снижением обоняния, лихорадкой, головной болью и заложенностью ушей. Международная классификация предусматривает деление инфекционного ринита на острую и хроническую формы. При хронической форме воспалительный процесс может быть вызван как неспецифическим, так и специфическим возбудителем. Специфические формы инфекционного ринита (при дифтерии, склероме, туберкулезе, сифилисе и др.) в настоящее время встречаются редко [5, 6].
Острый ринит может быть следствием повреждения слизистой оболочки носа механическим, термическим, химическим или радиационным агентом.
Возбудителями острого инфекционного ринита могут быть свыше 200 серотипов различных вирусов, к которым относят вирусы гриппа, парагриппа, аденовирусы, коронавирусы, энтеровирусы, респираторно-синцитиальный вирус и др. [7]. Наиболее типичными возбудителями ринита являются риновирусы, среди которых насчитывается не менее 100 серотипов. Риновирусы относят к семейству пикорнавирусов, которые способны к репликации только у человека и высших приматов. Риновирусы вызывают от 30 до 50% всех ОРВИ у взрослых, в то время как коронавирусы — лишь 10%. Исследования последних лет показывают, что значение риновирусов растет, и они ответственны более чем за 80% случаев заболеваний во время эпидемий [8].
Основными бактериальными возбудителями острого инфекционного ринита считают Streptococcus pneumoniae (пневмококк), Streptococcus pyogenes и Haemophilus influenzae. Различные серотипы этих микроорганизмов, последовательно сменяя друг друга, начинают колонизировать носоглотку сразу после рождения ребенка, в результате чего даже в здоровой популяции они присутствуют в носоглотке у 1/3 взрослых и 2/3 детей. Спектр возбудителей хронического инфекционного ринита существенно шире. Он включает Staphylococcus epidermidis, Staphylococcus aureus, Pseudomonas spp., Klebsiella spp. и многие другие, в т. ч. условно-патогенные бактерии. У пациентов с иммунодефицитными состояниями (СПИД) возбудителями ринита могут быть грибки, бактериально-грибковые ассоциации и оппортунистические микроорганизмы [5].
Диагностика ринитов
Диагностика ринита основывается на сборе анамнеза заболевания. Важно выяснить начало заболевания, его сезонность, проявление симптомов в помещении или на открытом воздухе, наличие пылевого клеща, домашних животных, место работы, улучшение после отдыха, отношение к потенциальным триггерам, которые могут повлиять на качество жизни пациента, семейный анамнез. Ряд препаратов может вызвать или усугубить симптомы ринита, поэтому история приема лекарственных препаратов должна содержать подробные данные об использовании альфа- и бета-блокаторов и других гипотензивных медикаментов, ацетилсалициловой кислоты и прочих нестероидных противовоспалительных препаратов (НПВП), оральных контрацептивов, а также симпатомиметиков. Также важно узнать об эффективности предыдущих методов лечения ринита и о том, как долго они использовались.
Необходим осмотр носа: внешний вид, риноскопия (в т. ч. эндоскопом) и пальпация наружного носа. Например, фиолетовый кончик носа может оказаться симптомом саркоидоза. К визуальным симптомам аллергического ринита относится «аллергический салют» и/или горизонтальная носовая складка через спинку носа и/или глаз. Важна оценка выделений из носа (прозрачные, бесцветные или окрашенные кровью).
Ринорея при рините может быть передней и/или задней. Односторонняя ринорея встречается редко, в этом случае должна быть исключена ликворея. Определение асиалотрансферрина, β-2 фракции трансферрина (тау-белка) в отделяемом из носа в настоящее время является «золотым стандартом» при подтверждении диагноза спонтанной ликвореи. β-2 фракция трансферрина (тау-белок) является специфическим белком, который содержится только в ликворе.
Прозрачные выделения из носа характерны для аллергического и/или вазомоторного ринита и влажной стадии острого инфекционного ринита; желтый цвет слизи — для аллергического и инфекционного ринита; зеленый цвет обычно встречается при инфекции. Кровянистые выделения из носа односторонние часто встречаются при опухоли, инородном теле носа, двухсторонние — при неправильном применении назального спрея, гранулематозных васкулитах, геморрагических диатезах и заболеваниях крови, инфекции, атрофическом рините.
Назальные корки могут быть симптомом хронического риносинусита, гранулематозного полиангиита, саркоидоза и других васкулитов, озены, результатом привычки «ковырять» в носу, злоупотребления кокаином.
Заложенность носа может быть частичной или полной. Ее тяжесть часто коррелирует с системными проявлениями. Двусторонняя назальная обструкция чаще вызывается ринитом и полипами носа, возможно сигмовидное искривление перегородки носа.
Причинами односторонней обструкции носа обычно являются отклонение перегородки носа, инородное тело, антрохоанальный полип и опухоль.
Глазные симптомы при рините включают интенсивный зуд, покраснение и отек конъюнктивы, склеры, в тяжелых случаях — периорбитальный отек, который может усугубляться растиранием глаз.
При рините встречаются симптомы поражения нижних дыхательных путей: кашель, хрипы, одышка, т. к. бронхиальная гиперреактивность может быть вызвана воспалением верхних дыхательных путей. Заболевания верхних и нижних дыхательных путей часто сосуществуют,
80% больных бронхиальной астмой имеют ринит.
Другие признаки ринита: храп, проблемы со сном, расстройство обоняния, носовой тембр голоса (закрытая гнусавость).
Часть пациентов, страдающих аллергическим (главным образом сезонным) ринитом, имеет связанную с ним носовую гиперреактивность, которая, как правило, не диагностируется и не лечится [4].
Лабораторные методы исследования являются необходимыми для проведения дифференциальной диагностики ринитов: проводятся полный анализ крови и дифференциальный подсчет белых клеток, определение уровня C-реактивного белка, иммуноглобулинового профиля, микробиологическое исследование выделений и мазков из носа, токсикологический анализ мочи при подозрении на злоупотребление кокаином. Диагностическое исследование на иммуноглобулины IgE позволяет выявить наличие или предрасположенность к аллергическим заболеваниям и определить тяжесть их течения. При необходимости назначают другие анализы крови, например исследование уровня тиреоидных гормонов (тироксина и трийодтиронина) и связанного с ними тиреотропного гормона.
К другим исследованиям, применяемым для диагностики ринитов, относятся: исследование объективных показателей носового дыхания (риноманометрия), ольфактометрия, цитология мазков из полости носа, определение выдыхаемого оксида азота и назального оксида азота (для подтверждения аллергического ринита), рентгенологическое исследование носа и околоносовых пазух, назальные провокационные тесты с атопическими аллергенами, тесты на астму (функция внешнего дыхания) у всех пациентов с персистирующим ринитом [4, 9].
Верифицированный диагноз аллергического ринита можно поставить только после специфического аллергологического обследования, которое служит и дифференциально-диагностическим приемом в отношении неаллергического ринита (специфическое аллергологическое обследование, кожные пробы с аллергенами, определение аллерген-специфических IgE-антител, назальные и конъюнктивальные провокационные тесты с аллергенами) (табл. 2).

Лечение ринитов
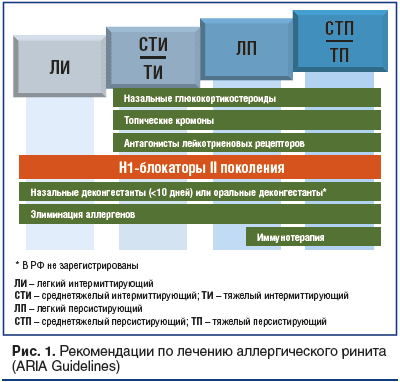
Терапия ринита зависит от его фенотипа и состоит из нефармакологических и фармакологических методов. Стратегия лечения аллергического ринита включает элиминацию аллергенов, применение орошения солевым раствором. Фармакотерапия назначается после диагностики и классификации в зависимости от тяжести заболевания. Следует проводить лечение с использованием поэтапного фармакотерапевтического подхода. Сочетание терапевтических методов, включая иммунотерапию, часто необходимо для лечения более тяжелых форм (рис. 1) [9, 10].

При некоторых формах ринитов показано хирургическое лечение, например при хроническом гипертрофическом рините, вазомоторном рините при отсутствии эффекта от консервативной терапии (радиокаутеризация, лазеркоагуляция или ультразвуковая дезинтеграция нижних носовых раковин, подслизистая конхотомия нижних носовых раковин и др.). В случаях дефектов анатомических структур при необходимости выполняют кристотомию, септопластику и другие хирургические вмешательства.
Так, при остром инфекционном рините современные клинические руководства рекомендуют элиминационную терапию солевыми изотоническими и физиологическими растворами как эффективную и безопасную. Она обеспечивает удаление слизи и восстановление работы мерцательного эпителия. Сосудосуживающие капли в нос (деконгестанты коротким курсом — до 2–3 дней) применяют как симптоматическое лечение. У детей 0–6 лет применяют фенилэфрин 0,125%, ксилометазолин 0,5%, оксиметазолин 0,01–0,025%, у старших — более концентрированные растворы [11, 12].
С учетом этиологии инфекционного ринита в лечении заболевания необходимо назначение топических антимикробных препаратов. Практика использования серебра в качестве бактерицидного и фунгицидного средства насчитывает более 20 столетий. В советские аптечные прописи протеинат серебра вошел в 1964 г. в форме 2% раствора. В России традиционно 1–2% раствор протеината серебра использовался для местного лечения бактериальных инфекций верхних дыхательных путей, глаз, органов мочеполовой системы.
Протеинат серебра не вызывает нарушения баланса нормальной микрофлоры. Установлено, что патогенная микрофлора более чувствительна к ионам серебра, чем непатогенная, что позволяет препарату воздействовать избирательно [13]. Отмечены фунгицидное действие протеината серебра [14] и угнетение им (в концентрации 0,25–0,5%) репродукции вирусов, вызывающих инфекционный ринотрахеит и вирусную диарею [15].
В настоящее время в связи с появлением большого количества антибиотикорезистентных штаммов микроорганизмов возродился интерес к препаратам серебра как антимикробным средствам.
Сиалор — оригинальный лекарственный препарат для лечения острого ринита. В состав препарата входит протеинат серебра с концентрацией серебра 7,5–8,5%. Оказывает вяжущее, антисептическое и противовоспалительное действие. Диссоциирует с образованием ионов серебра, которые связываются с ДНК бактерий и препятствуют их размножению на слизистых оболочках в условиях местного применения. Механизм действия протеината серебра основан на том, что ионы серебра на поврежденной слизистой оболочке осаждают белки и образуют защитную пленку, которая способствует уменьшению чувствительности нервных окончаний и сужению кровеносных сосудов (это приводит к уменьшению отека), что в свою очередь обусловливает торможение воспалительных реакций. Протеинат серебра обладает бактерицидным действием в отношении грамположительных (Staphylococcus aureus, Staphylococcus haemolyticus, Staphylococcus epidermidis, Staphylococcus cohnii, Streptococcus pneumoniae, Streptococcus pyogenes) и грамотрицательных (Haemophilus influenzaе, Moraxella catarrhalis, Pseudomonas aeruginosa, Neisseria subflava, Burkholderia cenocepacia) микроорганизмов, а также возбудителей грибковых инфекций [16, 17].
Показания к применению препарата Сиалор: острый ринит (насморк), острый назофарингит. Разрешен к применению для взрослых и детей с 3 лет.
Препарат Сиалор применяется местно в виде
2% раствора. Его необходимо готовить непосредственно перед применением — 1 таблетку препарата (200 мг) растворить в 10 мл воды для инъекций. Перед применением препарата рекомендуется промыть и очистить носовые ходы. Способ применения при помощи крышки-пипетки: детям от 3 до 6 лет рекомендуют закапывать по 1–2 капли в каждый носовой ход 3 р./сут, взрослым и детям старше 6 лет — по 2–3 капли в каждый носовой ход 3 р./сут. Курс лечения — 5–7 дней. Способ применения при помощи насадки-распылителя: взрослым и детям старше
6 лет — по 1–2 орошения слизистой оболочки полости носа 3 р./сут в течение 5–7 дней.
Готовый раствор следует хранить при комнатной температуре и использовать в течение 30 дней после приготовления.
Заключение
Таким образом, важно диагностировать форму ринита, используя анамнестические, инструментальные (эндоскопическое исследование полости носа), лабораторные, функциональные методы исследования, при необходимости проводить лучевую диагностику и гистологическое исследование. Терапия ринитов должна соотноситься с фенотипом и клинической тяжестью заболевания. Антибактериальный препарат Сиалор на основе 2% раствора протеината серебра является эффективным топическим лекарственным препаратом в лечении инфекционно-воспалительных заболеваний слизистой оболочки полости носа.
Источник